Sindroma nefrotike - thelbi dhe metodat e luftimit të sëmundjes. Sindroma nefrotike - shkaqet dhe simptomat. Simptomat dhe trajtimi i sindromës nefrotike akute dhe kronike Rritja e presionit të gjakut në sindromën nefrotike shoqërohet
Sindroma nefrotike
Çfarë është sindroma nefrotike -
Sindroma nefrotike- një kompleks simptomash jospecifike klinike dhe laboratorike, i shprehur në proteinuri masive (5 g/ditë ose më shumë), çrregullime të metabolizmit protein-lipid dhe ujë-kripë. Keto crregullime manifestohen me hipoalbuminemi, disproteinemi (me mbizoterim te (Chd-tobulinave), hiperlipidemi, lipiduri, si dhe edeme deri ne shkallen e anasarkes me pikime te kaviteteve seroze.
Çfarë provokon / Shkaqet e sindromës nefrotike:
Patogjeneza (çfarë ndodh?) gjatë sindromës nefrotike:
Patogjeneza e sindromës nefrotike të lidhura ngushtë me sëmundjen themelore. Shumica e sëmundjeve të listuara më sipër kanë një bazë imunologjike, domethënë ato lindin për shkak të depozitimit në organet (dhe veshkat) e fraksioneve të komplementit, komplekseve imune ose antitrupave kundër antigjenit të membranës bazale glomerulare me çrregullime shoqëruese të imunitetit qelizor.
Lidhja kryesore në patogjenezën e simptomës kryesore të sindromës nefrotike - proteinuria masive - është ulja ose zhdukja e ngarkesës elektrike konstante të murit të lakut kapilar të glomerulit. Kjo e fundit shoqërohet me pakësimin ose zhdukjen e sialoproteinës, e cila normalisht "vishet" me një shtresë të hollë epitelin dhe proceset e tij të shtrira në membranën bazale dhe është pjesë e vetë membranës. Si rezultat i zhdukjes së "kurthit elektrostatik", proteinat lëshohen në urinë në sasi të mëdha. Së shpejti ka një "ndërprerje" të procesit të riabsorbimit të proteinave në tubulin proksimal të nefronit. Proteinat e parithithura hyjnë në urinë, duke bërë që përbërja e tyre të jetë selektive (albumina dhe transferina) ose jo selektive (proteinat me peshë të lartë molekulare, për shembull, alfa (dy)-M G) natyra e proteinurisë.
Të gjitha çrregullimet e tjera të shumta në sindromën nefrotike janë dytësore ndaj proteinurisë masive. Kështu, si rezultat i hipoalbuminemisë, zvogëlohet presioni osmotik koloid i plazmës, hipovolemia, zvogëlimi i qarkullimit të gjakut në veshka, rritja e prodhimit të ADH, reninës dhe aldosteronit me hiperresorbim të natriumit, zhvillohet edema.
Studimet histologjike dhe citologjike zbulojnë kryesisht ndryshime karakteristike të nefropative që shkaktuan zhvillimin e sindromës nefrotike. Vetë shenjat histologjike të sindromës nefrotike përfshijnë shkrirjen e proceseve të kërcellit dhe përhapjen e trupave të podociteve në glomerulat, degjenerimin hialine dhe vakuolar të qelizave proksimale të tubulit dhe praninë e qelizave "të shkumëzuara" që përmbajnë lipide.
Simptomat e sindromës nefrotike:
Pamja klinike e sindromës nefrotike, përveç edemës, ndryshimet distrofike në lëkurë dhe në mukozën, mund të ndërlikohen me flobotrombozë periferike, infeksione bakteriale, virale, mykotike të lokalizimeve të ndryshme, edema e trurit, retina e fundusit, kriza nefrotike (shoku hipovolemik). Në disa raste, shenjat e sindromës nefrotike kombinohen me hipertension arterial (formë e përzier e sindromës nefrotike).
Ecuria e sindromës nefrotike varet nga forma e nefropatisë dhe natyra e sëmundjes themelore. Në përgjithësi, sindroma nefrotike është një gjendje potencialisht e kthyeshme. Kështu, nefroza lipoide (edhe tek të rriturit) karakterizohet nga remisione spontane dhe të shkaktuara nga medikamentet, megjithëse mund të ketë rikthime të sindromës nefrotike (deri në 5-10 herë në 10-20 vjet). Me eliminimin radikal të antigjenit (operimi në kohë për tumorin, përjashtimi i ilaçit antigjen), është i mundur remisioni i plotë dhe i qëndrueshëm i sindromës nefrotike. Ecuria e vazhdueshme e sindromës nefrotike ndodh në glomerulonefritin membranoz, mezangioproliferativ dhe madje edhe fibroplastik. Natyra progresive e ecurisë së sindromës nefrotike me rezultat në insuficiencë renale kronike në 1.5-3 vitet e para të sëmundjes vërehet me hialinozë segmentale fokale, nefrit ekstrakapilar, nefrit lupus subakut.
Diagnoza e sindromës nefrotike:
Diagnoza bazohet në ndryshimet e zbuluara në analizat e gjakut dhe urinës (proteinuria, hiperlipidemia, hipoproteinemia) dhe në të dhënat klinike. Klinika MINS zhvillohet gradualisht dhe mbizotërojnë simptomat ekstrarenale, veçanërisht edematoze: shfaqet ënjtje në rritje, së pari të qepallave, fytyrës, rajonit lumbal (më vonë mund të arrijë shkallën e anasarkës - ënjtje e përhapur e indit nënlëkuror), organet gjenitale, ascitet, hidrotoraks, më rrallë - hidroperikardi. Karakterizohet nga hepatomegalia e konsiderueshme për shkak të distrofisë së mëlçisë. Lëkura bëhet e zbehtë (zbehje “perly”) në mungesë të anemisë, thahet, shfaqen shenja të hipovitaminozës A, C, B1, B2 dhe ndryshime degjenerative. Mund të vërehet brishtësia dhe zbehja e flokëve dhe mund të ketë çarje në lëkurë nga të cilat rrjedh lëngu, striae distensae. Fëmija është letargjik, ha keq, zhvillon gulçim, takikardi dhe zhurmë sistolike në majë (“kardiopati hipoproteinemike”).
Një ndërlikim i rëndë në pacientët me anasarka, d.m.th., hipoproteinemia e rëndë, mund të jetë shoku hipovolemik, i cili paraprihet nga anoreksia, të vjellat dhe dhimbjet e forta të barkut. Në vëzhgimet e N. D. Savenkova dhe A. V. Papayan (1997), sindroma e dhimbjes së barkut zhvillohet në 23.5% të fëmijëve me hipoalbuminemi më pak se 15 g/l, dhe eritemë migruese si erizipela në 33.3%, episode trombotike në 12.5%, një dështim rekut. në 3.3% të fëmijëve me të njëjtën ashpërsi të hipoalbuminemisë, ndërsa shoku hipovolemik nefrotik u vu re vetëm kur niveli i proteinave në serum ishte më i vogël se 10 g/l (në 5%). Me largimin e ënjtjes, rënia e masës muskulore skeletore bëhet gjithnjë e më e dukshme.
Presioni i gjakut është zakonisht normal, por deri në 10% e fëmijëve mund të kenë hipertension afatshkurtër. Niveli i albuminës në serum te fëmijët e tillë është më pak se 10 g/l.
Përmbajtja e proteinave totale në plazmën e gjakut (serum) ndonjëherë reduktohet në 40 g/l.
Përqendrimi i albuminës dhe g-globulinës është veçanërisht i reduktuar, ndërsa niveli i a2-globulinës është rritur, d.m.th., vërehet disproteinemia e rëndë. Serumi i gjakut ka ngjyrë qumështi dhe përmban nivele të larta të lipideve, kolesterolit dhe fibrinogjenit. Niveli i mbetjeve azotike në gjak është zakonisht normal, dhe përmbajtja e kaliumit dhe natriumit është e reduktuar. ESR është rritur ndjeshëm (deri në 50-70 mm/orë).
Simptomat renale janë oliguria me një densitet të lartë relativ (1.026-1.030) të urinës dhe proteinuria e rëndë. Kur studiohet filtrimi glomerular nga kreatinina endogjene, fitohen vlera normale dhe madje të ngritura, por kjo është një përshtypje e rreme. Nëse marrim parasysh shkallën e proteinurisë, atëherë filtrimi glomerular në MINS është gjithmonë i reduktuar.
Kuadri klinik, ecuria dhe rezultati i sindromës nefrotike, që ndërlikon glomerulonefritin difuz, ndryshojnë nga klinika MINS.
Sindroma urinare me MINS përbëhet nga simptomat e mëposhtme:
1. proteinuria,
2. oliguria me densitet të lartë relativ të urinës,
3. cilindruria.
Proteinuria në MINS është zakonisht selektive, d.m.th., proteinat e plazmës së gjakut me peshë molekulare më të vogël se 85,000 gjenden në urinë (albumina dhe polimerët e saj, prealbuminat, siderofilina, haptoglobina, transferina, a1- dhe b-globulinat, a1- dhe a2 -glikoproteinat etj.). Në shumicën e rasteve, fëmijët me proteinuri selektive kanë një prognozë më të mirë dhe reagojnë ndaj terapisë me glukokortikoid. Në gjenezën e proteinurisë, reabsorbimi i dëmtuar i proteinave në tubulat renale është gjithashtu i rëndësishëm. Proteinuria jo selektive, kur ka shumë proteina të mëdha molekulare në urinë, zakonisht është pasojë e procesit fibroplastik, sklerozës, d.m.th., nuk është tipike për MINS. Kujtojmë se një fëmijë i shëndetshëm mbi 4 vjeç mund të ketë deri në 100-150 mg proteina në urinë ditore.
Oliguria shoqërohet me hipovolemi, hiperaldosteronizëm dhe dëmtime tubulare. Për shkak të proteinurisë, dendësia relative e urinës rritet, duke arritur në 1.040. ADH është gjithashtu shumë aktive në gjakun e pacientëve.
Ndonjëherë me sindromën nefrotike ka leukocituri masive, e shkaktuar nga një proces imunopatologjik në veshka. Leukocituria është shpesh afatshkurtër dhe nuk shoqërohet me një infeksion bakterial, d.m.th., pielonefrit. Frekuenca e zbulimit të leukociturisë dhe eritrociturisë në MINS, sipas autorëve të ndryshëm, nuk kalon 10%.
Nëse ka një sasi të madhe proteinash në urinë, ajo mund të mpikset në tubula, duke marrë formën e tyre; Mbi këtë gips shtresohet epiteli renal i degjeneruar nga yndyra - kështu formohen cilindra hialine, kokrrizorë dhe dylli.
Edema. Albuminuria masive dhe e zgjatur në një pacient me sindromën nefrotike në fund të fundit shkakton në mënyrë të pashmangshme hipoproteinemi, pasi humbja e proteinave tejkalon intensitetin e sintezës së saj. Hipoproteinemia çon në prishjen e ekuilibrit Starling midis presionit hidrodinamik, filtrimit dhe koloid-osmotik. Kjo çon në një mbizotërim të rrjedhjes së lëngjeve nga shtrati arterial mbi hyrjen. Edema fillon të shfaqet kur niveli i albuminës ulet nën 27 g/l plazmatik dhe zhvillohet gjithmonë nëse hipoalbuminemia arrin 18 g/l.
Një rol të rëndësishëm në patogjenezën e edemës luan edhe hiperaldosteronizmi sekondar, tipik për sindromën nefrotike. Si rezultat, natriumi ruhet në trup, dhe rrjedhimisht uji, megjithëse ka hiponatremi në gjak.
Hipoproteinemia. Shkaku kryesor i hipoproteinemisë në pacientët me sindromën nefrotike është humbja e madhe e albuminës në urinë dhe lëvizja e tyre në inde. Për më tepër, rritja e katabolizmit të albuminës dhe ndërprerja e funksionit të proteinave të mëlçisë janë të rëndësishme. Një rënie në përmbajtjen e g-globulinave në gjakun e pacientëve, kryesisht për shkak të shkeljes së sintezës së tyre. Hipoalbuminemia dhe hipovolemia, mungesa e antikoagulantëve - antitrombina III dhe proteinat C dhe S, hiperfibrinogenemia, hiperlipidemia përbëjnë një kërcënim për çrregullimet trombotike në pacientët me MINS.
Hiperlipidemia. Disa autorë e lidhin rritjen e nivelit të lipoproteinave me densitet të ulët dhe shumë të ulët, kolesterolit dhe lipideve (acidet yndyrore të lira, trigliceridet, fosfolipidet, etj.) në sindromën nefrotike me funksionin e dëmtuar të mëlçisë, të tjerë e shpjegojnë këtë fenomen me uljen e funksionit të tiroides. Për shkak të faktit se administrimi intravenoz i një solucioni të albuminës parandalon rritjen e hiperkolesterolemisë, supozohet se rritja e niveleve të kolesterolit në gjak ndodh kompensuese për shkak të një rënie të përmbajtjes së albuminës. Meqenëse lipidemia në eksperiment mund të merret pas lidhjes së ureterëve, sugjerohet që hiperkolesterolemia dhe lipidemia në MINS janë me origjinë renale dhe varen nga dëmtimi i metabolizmit ndërmjetës në sistemin enzimë tubular. Në zanafillën e hiperlipidemisë, janë gjithashtu të rëndësishme nivelet e ulëta të gjakut të lecithin-kolesterol acetiltransferazës, e cila ekskretohet në sasi të mëdha në urinë, dhe aktiviteti i ulët i lipazës së lipoproteinave. Në MINS zakonisht diagnostikohen tipet IIa dhe IIb të hiperlipidemisë.
Çrregullime të metabolizmit fosfor-kalcium(hipokalcemia, osteoporoza, osteomalacia) shkaktohen nga funksioni i dëmtuar i veshkave dhe metabolizmi i vitaminës D.
Çrregullime të metabolizmit të hekurit dhe mikroelementeve me nivele të ulëta të hekurit dhe zinkut, bakrit dhe kobaltit në gjak përcaktojnë në një masë të madhe prirjen e pacientëve të tillë për anemi, çrregullime trofike të lëkurës, vonesë të rritjes dhe ndoshta për mungesë imuniteti.
Viskoziteti i gjakut në MINS rritet për shkak të hiperlipidemisë dhe rritjes së ngjitjes së trombociteve. Në të njëjtën kohë, zvogëlohen nivelet e faktorëve të koagulimit të gjakut (prokoagulantët) dhe faktorëve antikoagulues (antitrombina III, proteinat C dhe S), gjë që shpjegon frekuencën relativisht të ulët të sindromës DIC të dekompensuar në MINS.
Infeksionet- më parë një nga ndërlikimet shumë të zakonshme të MINS. Veçanërisht i shpeshtë ishte peritoniti, i cili në shumicën e rasteve shkaktohej nga pneumokoket, por në 25-50% të rasteve nga Escherichia coli.
Pamja karakteristike klinike dhe laboratorike e MINS në shumicën dërrmuese të rasteve (90-95%) tek fëmijët 2-7 vjeç bën të mundur vendosjen e diagnozës pa biopsi të veshkave. Një përgjigje e mirë dhe e shpejtë ndaj terapisë me glukokortikoid konfirmon diagnozën. Në të njëjtën kohë, këshillohet të përcaktohet niveli i IgE në çdo fëmijë me sindromën nefrotike, për të zbuluar praninë e infeksioneve virale kronike të vazhdueshme (hepatiti B, citomegalia, infeksionet e virusit herpes, etj.), pasi rezultatet pozitive plotësojnë ndjeshëm. dhe modifikoni terapinë. Kursi i përsëritur i sindromës nefrotike tregohet nga 2 rikthime në vit, dhe kursi i shpeshtë i përsëritur tregohet nga 3 ose më shumë rikthime në vit. Remisioni konstatohet në mungesë të proteinurisë ose vlera e saj është më e vogël se 4 mg/m2 në orë dhe niveli i albuminës në serum arrin 35 g/l. Biopsia indikohet për fëmijët me sindromë nefrotike nën moshën një vjeç dhe mbi 12 vjeç, sepse incidenca e MINS është shumë e ulët tek ata.
Trajtimi i sindromës nefrotike:
Dieta - nëse funksioni i veshkave është i dëmtuar, kufizoni marrjen e lëngjeve, pa kripë, sasinë optimale të proteinave për moshën
Terapia me infuzion (albumina, reopolyglucina, etj.)
Diuretikët
Diuretikët luajnë një rol të rëndësishëm në trajtimin e sëmundjeve të veshkave, megjithatë, me përdorim të pakontrolluar dhe të zgjatur, mund të ndodhë një humbje e mprehtë e natriumit dhe një ulje e vëllimit të gjakut qarkullues, hipokalemia dhe acidoza metabolike. Diureza e detyruar duke përdorur doza të mëdha diuretikësh, si dhe ultrafiltrim, në kushtet e hipoalbuminemisë së rëndë ose dështimit të rëndë të veshkave mund të ndërlikohet nga shoku hipovolemik i vështirë për t'u kontrolluar ose nga një ulje e mëtejshme e filtrimit glomerular. Prandaj, trajtimi me diuretikë rekomandohet të kryhet sa më shkurt dhe të rifillojë vetëm në rastet e një rënie të dukshme të diurezës dhe një rritje të edemës.
Për trajtimin e edemës nefrotike, zakonisht përdoret furosemidi - 20 - 400 mg nga goja, 20 - 1200 mg intravenoz, i cili ka një efekt mjaft të fuqishëm dhe të shpejtë, megjithëse afatshkurtër. Acidi etakrinik (50-200 mg/ditë) gjithashtu vepron në mënyrë të ngjashme me furosemidin. Hipotiazidi ka një efekt më të dobët, efekti diuretik i të cilit vërehet 1-2 orë pas marrjes së 25-100 mg të barit. Një rol të rëndësishëm në luftën kundër edemës luajnë diuretikët që kursejnë kalium - triamtereni, amiloride, veçanërisht spironolactones (aldactone, veroshpirone). Veroshpiron përdoret në një dozë prej 25 deri në 200 - 300 mg në ditë. Është më efektiv në kombinim me diuretikët tiazidë, furosemid. Edema – në sindromën nefrotike të shkaktuar nga amiloidoza, është e madhe. rezistenca ndaj diuretikëve.
Heparina
Terapia antibakteriale
Kortikosteroidet
Glukokortikoidet (GC) - prednizoloni (PZ) (medopred, prednisol, prednisolone) dhe metilprednizoloni (MP) (metipred, solu-medrol) - janë barnat e parë të zgjedhur në trajtimin imunosupresiv të GN. GC-të ndikojnë në rishpërndarjen e qelizave imunokompetente dhe inflamatore, duke parandaluar hyrjen e tyre në vendin e inflamacionit, duke shtypur ndjeshmërinë e tyre ndaj ndërmjetësve inflamatorë dhe duke penguar sekretimin e citokinave proinflamatore si TNF-α, IL-1, IL-2, IL-6. . GC-të nxisin proceset e glukoneogjenezës, duke nxitur përfshirjen e antitrupave në metabolizmin e karbohidrateve dhe në këtë mënyrë zvogëlojnë numrin e tyre, tonifikojnë murin kapilar dhe zvogëlojnë hipereminë për shkak të aktivizimit dhe ënjtjes së periciteve. Administrimi i dozave të mëdha të GC në formën e "pulseve" MP pengon formimin e antitrupave të ADN-së, ndalon formimin e komplekseve imune, zvogëlon masën e tyre dhe nxit çlirimin e membranës bazale glomerulare nga shtresat subendoteliale, rrit filtrimin glomerular dhe rrjedhjen e gjakut renale. GC-të u përshkruhen fëmijëve në të gjitha rastet e sindromës nefrotike me shfaqje të re, me relapsa të sindromës nefrotike të ndjeshme ndaj hormoneve (zakonisht NSMI), me një ecuri progresive të GN, në kombinim me imunosupresorë të tjerë, etj.
Në praktikë, përdoren tre mënyra të terapisë GC.
Administrimi i vazhdueshëm oral i PZ në një dozë prej 1-2 mg/kg në 2-4 doza, duke marrë parasysh aktivitetin ditor të korteksit adrenal (dozat maksimale të barit në mëngjes me reduktim të mëvonshëm, doza e fundit jo më vonë se 16.00) përshkruhet në fillim të trajtimit për të arritur remisionin.
Një regjim alternativ (alternativ) për marrjen e PZ përdoret kur kaloni në terapinë e mirëmbajtjes. Ai konsiston në marrjen e një doze ditore të PZ çdo ditë tjetër, e cila lejon, duke ruajtur efektin klinik, të reduktojë ndjeshëm efektet anësore: akute - pagjumësi, eufori, psikozë, rritje të oreksit; kronike - edemë, obezitet, miopati, strija, atrofi të lëkurës, hirsutizëm, puçrra fytyre, osteoporozë, katarakte, rritje të presionit të gjakut, diabeti steroide; Kriza mbiveshkore - insuficienca akute e veshkave me ndërprerje të menjëhershme të barit. Ekziston edhe mundësia e një regjimi të alternuar me marrjen e PZ çdo ditë për 3 ditë, pastaj një pushim 3-4 ditësh. Për sa i përket efektivitetit, të dy mënyrat e marrjes alternative të PZ janë afërsisht të njëjta.
Terapia me puls MP përdoret për të arritur përqendrime shumë të larta të GC në plazmë. Ai konsiston në administrimin intravenoz me pika prej rreth 30 mg/kg MP (jo më shumë se 1 g për puls) gjatë 20-40 minutave një herë në 48 orë Regjimi i zgjedhur i trajtimit për këtë patologji.
Efektet anësore të glukokortikoideve mund të jenë si më poshtë: pagjumësia, euforia, psikoza, rritja e oreksit, edemë, obeziteti, miopatia, strijat, atrofia e lëkurës, hirsutizmi, aknet, osteoporoza, kataraktet, presioni i rritur i gjakut, diabeti steroide, kriza mbiveshkore (adrenale akute pamjaftueshmëria me tërheqjen e papritur të barit)
Citostatikët
Barnat citostatike (citotoksike) (CD). Agjentët alkilues: ciklofosfamidi (ciklofosfamidi, citoksani) dhe klorambucili (klorbutina, leukerani) - prishin ndarjen e qelizave duke u lidhur me acidet nukleike të ADN-së bërthamore. Ata hyjnë në trup në gjendje joaktive dhe aktivizohen në mëlçi. Ato veprojnë në mënyrë jo selektive në të gjitha qelizat ndarëse (imunosupresorët jo selektivë).
Ciklofosfamidi përshkruhet me gojë ose në formën e "pulseve". Ilaçi përshkruhet nga goja në një normë prej 2.0-2.5 mg/kg/ditë për 8-12 javë në trajtimin e sindromës nefrotike të varur nga hormoni ose shpesh herë të përsëritur në sfondin e një reduktimi gradual të dozës së regjimit të alternuar PZ. si dhe në rast të rezistencës ndaj hormoneve.
Terapia e pulsit me ciklofosfamid kryhet në sfondin e një kursi të alternuar të PZ për sindromën nefrotike të varur nga hormoni dhe rezistent ndaj hormoneve në një normë prej 12-17 mg/kg në mënyrë intravenoze. Numri i "pulseve" dhe intervali kohor ndërmjet tyre varen nga regjimi i zgjedhur i terapisë. Një tjetër opsion është një "puls" një herë në muaj për 6-12 muaj, në një dozë kumulative jo më shumë se 250 mg/kg.
Klorambucil merret nga goja në një dozë prej 0,15-0,2 mg/kg/ditë për 8-10 javë për trajtimin e sindromës nefrotike të varur nga hormonet dhe shpesh herë të përsëritura, më rrallë me sindromën nefrotike rezistente ndaj hormoneve, në sfondin e një kursi alternativ. e PZ me një reduktim gradual.
Antimetabolitët - azatioprine dhe metotreksat - aktualisht përdoren rrallë në trajtimin e GN. Efektet anësore të citostatikëve janë të mundshme: kur përdorni ciklofosfamid - nauze, të vjella, leukopeni, cistit hemorragjik, dështimi gonadale; klorbutin - fibrozë pulmonare, dermatit, konvulsione, hepatopati, leukopeni.
Efektiviteti i terapisë përcaktohet nga natyra e sëmundjes themelore dhe tiparet morfologjike të nefropatisë. Trajtimi në resort (sanatoriumet e Bayram-Ali, Sitorai-Mahi-Khasa, Bukhara gjatë faljes dhe Bregdetit Jugor të Krimesë) tregohet për pacientët me sindromën nefrotike, në varësi të llojit të sëmundjes themelore dhe shkallës së aktivitetit të saj.
Prognoza me trajtimin në kohë dhe adekuat të sëmundjes themelore mund të jetë e favorshme.
Me cilët mjekë duhet të kontaktoni nëse keni sindromën nefrotike:
A ju shqetëson diçka? Dëshironi të dini informacion më të detajuar për sindromën nefrotike, shkaqet, simptomat, metodat e trajtimit dhe parandalimit, rrjedhën e sëmundjes dhe dietën pas saj? Apo keni nevojë për një inspektim? Ti mundesh lini një takim me një mjek– klinikë eurolaboratori gjithmonë në shërbimin tuaj! Mjekët më të mirë do t'ju ekzaminojnë, do t'ju studiojnë shenjat e jashtme dhe do t'ju ndihmojnë të identifikoni sëmundjen sipas simptomave, t'ju këshillojnë dhe të ofrojnë ndihmën e nevojshme dhe të bëjnë një diagnozë. edhe ju mundeni thirrni një mjek në shtëpi. Klinika eurolaboratori hapur për ju rreth orës.
Si të kontaktoni klinikën:
Numri i telefonit të klinikës sonë në Kiev: (+38 044) 206-20-00 (me shumë kanale). Sekretari i klinikës do të zgjedhë një ditë dhe orë të përshtatshme për ju për të vizituar mjekun. Tregohen koordinatat dhe drejtimet tona. Shikoni më në detaje për të gjitha shërbimet e klinikës në të.
(+38 044) 206-20-00
Nëse keni kryer më parë ndonjë hulumtim, Sigurohuni që rezultatet e tyre t'i çoni te një mjek për konsultim. Nëse studimet nuk janë kryer, ne do të bëjmë gjithçka që është e nevojshme në klinikën tonë ose me kolegët tanë në klinika të tjera.
Ju? Është e nevojshme të keni një qasje shumë të kujdesshme ndaj shëndetit tuaj të përgjithshëm. Njerëzit nuk i kushtojnë vëmendje të mjaftueshme simptomat e sëmundjeve dhe mos e kuptoni se këto sëmundje mund të jenë kërcënuese për jetën. Ka shumë sëmundje që në fillim nuk shfaqen në trupin tonë, por në fund rezulton se, për fat të keq, është tepër vonë për t'i trajtuar ato. Çdo sëmundje ka shenjat e veta specifike, manifestime karakteristike të jashtme - të ashtuquajturat simptomat e sëmundjes. Identifikimi i simptomave është hapi i parë në diagnostikimin e sëmundjeve në përgjithësi. Për ta bërë këtë, ju vetëm duhet ta bëni atë disa herë në vit. të ekzaminohet nga një mjek, për të parandaluar jo vetëm një sëmundje të tmerrshme, por edhe për të ruajtur një shpirt të shëndetshëm në trup dhe organizëm në tërësi.
Nëse doni t'i bëni një pyetje një mjeku, përdorni seksionin e konsultimeve në internet, ndoshta do të gjeni përgjigje për pyetjet tuaja atje dhe do të lexoni këshilla për vetëkujdes. Nëse jeni të interesuar për komente rreth klinikave dhe mjekëve, përpiquni të gjeni informacionin që ju nevojitet në seksion. Regjistrohuni gjithashtu në portalin mjekësor eurolaboratori për të mbajtur krah për krah lajmet më të fundit dhe përditësimet e informacionit në faqe, të cilat do t'ju dërgohen automatikisht me email.
Sëmundje të tjera nga grupi i sëmundjeve të sistemit gjenitourinar:
| "Barku akut" në gjinekologji |
| Algodismenorrhea (dismenorrhea) |
| Algodismenorrea dytësore |
| Amenorrea |
| Amenorrhea me origjinë hipofizare |
| Amiloidoza e veshkave |
| Apopleksi ovarian |
| Vaginoza bakteriale |
| Steriliteti |
| Kandidiaza vaginale |
| Shtatzëni ektopike |
| Septumi intrauterine |
| Synechiae intrauterine (bashkimet) |
| Sëmundjet inflamatore të organeve gjenitale tek gratë |
| Amiloidoza renale dytësore |
| Pielonefriti akut sekondar |
| Fistulat gjenitale |
| Herpes gjenital |
| Tuberkulozi gjenital |
| Sindromi hepatorenal |
| Tumoret e qelizave embrionale |
| Proceset hiperplastike të endometriumit |
| Gonorreja |
| Glomeruloskleroza diabetike |
| Gjakderdhje jofunksionale e mitrës |
| Gjakderdhje jofunksionale uterine e periudhës perimenopauzale |
| Sëmundjet e qafës së mitrës |
| Puberteti i vonuar tek vajzat |
| Trupat e huaj në mitër |
| Nefriti intersticial |
| Kandidiaza vaginale |
| Kist i trupit të verdhë |
| Fistula zorrë-gjenitale me origjinë inflamatore |
| Kolpiti |
| Nefropati mielomatik |
| Fibroidet e mitrës |
| Fistula gjenitourinar |
| Çrregullime të zhvillimit seksual tek vajzat |
| Nefropatitë trashëgimore |
| Mospërmbajtja urinare tek gratë |
| Nekroza e nyjes miomatoze |
| Pozicionet e gabuara të organeve gjenitale |
| Nefrokalcinoza |
| Nefropatia në shtatzëni |
| Sindroma nefrotike parësore dhe dytësore |
| Sëmundjet urologjike akute |
| Oliguria dhe anuria |
Veshkat luajnë një nga rolet më të rëndësishme në jetën e njeriut. Ato lejojnë trupin të heqë qafe menjëherë mbeturinat dhe toksinat që grumbullohen si rezultat i transformimeve të ndryshme kimike në qeliza dhe inde. Natyra ka ndërtuar një kufi të madh sigurie në këto organe. Veshkat e përshtatin çdo ditë punën e tyre sipas nevojave të trupit, bazuar në kushtet e jashtme dhe të brendshme. Megjithatë, pavarësisht nga të gjitha avantazhet e rritjes së përshtatshmërisë, këto organe shpesh janë të ndjeshme ndaj sëmundjeve të ndryshme. Përveç kësaj, veshkat shpesh vuajnë në sfondin e patologjive që ndodhin në pjesë të tjera të trupit. Një nga manifestimet më të rrezikshme të sëmundjes së veshkave është sindroma nefrotike.
Parakushtet për zhvillimin e sindromës nefrotike
Veshkat janë punëtorë të shkëlqyer. Puna e tyre mund të krahasohet me aktivitetin e zemrës - që nga koha kur është në barkun e nënës deri në fund të ditëve. Veshkat punojnë çdo ditë, çdo sekondë duke e pastruar trupin nga mbetjet dhe toksinat. Është e vështirë të gjesh një mënyrë pune më origjinale se sa natyra u dha veshkave.
Çdo veshkë i përket një ene të madhe - arteries renale. Ajo pompon gjak nëpër enët më të vogla disa herë në ditë. Në pamje, ato ngjajnë me një top me fije të ndërthurura. Ekziston një kuptim i fshehur në këtë shpërndarje të enëve të gjakut - ndryshimi në madhësi e ndihmon gjakun të lëvizë përgjatë rrugës së synuar. Këto enë të vogla formojnë bazën e glomerulave renale. Në bazën e tyre ka një lloj filtri të hollë veshkash. Detyra e tij është të lërë qelizat e gjakut (eritrocitet, leukocitet, trombocitet) dhe proteinat e mëdha - albuminat dhe globulinat - në qarkullimin e gjakut.
Nefroni është njësia bazë strukturore e veshkaveMegjithatë, një filtrat i tillë nuk është ende produkti përfundimtar i aktivitetit të veshkave. Kanalet do të duhet të punojnë shumë për të. Në pamje, ato janë më të ngjashme me tubat e lakuara të ngushta. Brenda këtyre tubave ndodhen ndoshta qelizat më të veçanta të trupit të njeriut. Ata mund të dallojnë shumë substanca nga struktura e tyre kimike. Ndërsa kalon nëpër tuba, filtrati ndahet në dy pjesë. Çdo gjë që është me interes për trupin - sheqeri, vitaminat dhe substanca të tjera të ngjashme - tubulat kthehen në gjak. Ata kalojnë mbeturinat dhe toksinat (për shembull, ure) më tej. Së bashku me toksinat, një pjesë e ujit do të largohet nga trupi.
 Filtri i veshkave shërben për pastrimin e gjakut
Filtri i veshkave shërben për pastrimin e gjakut Sindroma nefrotike nuk është një sëmundje e pavarur, por një kombinim i shkaqeve, shenjave dhe pasojave të dëmtimit të filtrit të natyrave të ndryshme. Nuk shfaqet vetëm në sëmundjet e veshkave. Sindroma nefrotike mund të shkaktohet nga sëmundje të përgjithshme të të gjithë trupit. Ndryshime të ngjashme ndodhin si tek fëmijët ashtu edhe tek të rriturit. Më shpesh, sindroma nefrotike prek fëmijët 2-5 vjeç dhe të rinjtë dhe gratë 17-35 vjeç. Sidoqoftë, sëmundja vërehet si gjatë periudhës së porsalindur, ashtu edhe në pleqëri dhe në pleqëri.
Klasifikimi i sindromës nefrotike
Sindroma nefrotike ndahet në një numër formash bazuar në disa karakteristika:
- Për shkak të dëmtimit të filtrit të veshkave, sindroma nefrotike ndahet në një numër varietetesh:
- sindromi nefrotik me glomerulonefrit. Në këtë rast, roli kryesor luhet nga inflamacioni i glomeruleve dhe, si pasojë, i filtrit të veshkave:

- sindroma nefrotike në sëmundjet imune që prekin enët e gjakut dhe indin lidhor, të vendosura në sasi të mëdha në të gjitha pjesët e trupit:

- dëmtimi i filtrit të veshkave i shkaktuar nga rritja e një tumori malinj në trup;
- sindromi nefrotik, i cili u ngrit në sfondin e formimit të mpiksjes së gjakut (trombeve) në enët e veshkave;
- sindromi nefrotik në sëmundjet alergjike. Në këtë rast, roli kryesor i takon alergeneve - polenit të bimëve, helmit të insekteve, ushqimit;
- Dëmtimi i veshkave shpesh shkakton diabet. Në këtë rast, enët e vogla të glomerulit vuajnë më shumë.
- sindromi nefrotik me glomerulonefrit. Në këtë rast, roli kryesor luhet nga inflamacioni i glomeruleve dhe, si pasojë, i filtrit të veshkave:
- Sipas natyrës së shkakut që shkaktoi sëmundjen, sindroma nefrotike ndahet në dy forma:

- Sipas natyrës së sëmundjes, sindroma nefrotike ndahet në një numër varietetesh:
- sindroma nefrotike episodike. Ajo shënon fillimin e sëmundjes themelore të veshkave (20% e rasteve);
- opsioni i vazhdueshëm. Në këtë rast, manifestimet e sëmundjes janë më të vazhdueshme dhe vazhdojnë për pesë deri në tetë vjet (50% e rasteve);
- opsion progresiv. Kjo është një lloj sëmundje veçanërisht malinje. Në këtë rast (30%) vërehet një prishje e shpejtë e veshkave dhe formimi i komplikimeve.
Glomerulonefriti - video
Shkaqet dhe faktorët e zhvillimit
Shumica e shkaqeve të sindromës nefrotike janë për shkak të ndikimit të imunitetit. Megjithatë, imuniteti është një koncept kryesisht kolektiv. Qelizat e bardha të gjakut - leukocitet - janë përgjegjëse për mbrojtjen e trupit. Bazuar në pamjen dhe karakteristikat e tyre funksionale, ato ndahen në disa forma. Sidoqoftë, të gjitha ato janë krijuar për të kryer një detyrë - për të parandaluar vendosjen e ndonjë objekti të huaj në trup. Është falë këtyre aftësive të leukociteve që një person ka mbijetuar në botën e baktereve dhe viruseve të rrezikshme.
 Leukocitet janë mbrojtësit kryesorë të trupit të njeriut kundër infeksioneve
Leukocitet janë mbrojtësit kryesorë të trupit të njeriut kundër infeksioneve Megjithatë, për arsye që nuk dihen plotësisht, sistemi imunitar mund të ngatërrojë glomerulat dhe tubulat e veshkave për një objekt të huaj. Mjekësia ka vendosur në mënyrë të besueshme vetëm mekanizmin e dëmtimit të veshkave në glomerulonefritin akut. Bakteret e streptokokut dhe glomeruli kanë ngjashmëri me qelizat imune. Në përpjekje për të eliminuar bakteret me çdo mjet, sistemi imunitar dëmton edhe qelizat e veta. Në raste të tjera, mekanizmi i sindromës nefrotike duket për shkencën moderne të jetë shumë më pak i qartë. Një sërë sëmundjesh kanë një predispozitë trashëgimore. Të tjerët duket se përcaktohen nga karakteristikat individuale të organizmit.
Lupus eritematoz sistemik - video
Një filtër i dëmtuar i veshkave çon në faktin se jo vetëm mbeturinat dhe toksinat hyjnë në urinë, por edhe substanca të vlefshme - proteinat e pjesës së lëngshme të gjakut. Në pamje të parë duket se asgjë e keqe nuk do të ndodhë, vetëm përbërja e urinës do të ndryshojë. Sidoqoftë, jo më kot trupi është kaq xheloz për ruajtjen e proteinave të plazmës. Sipas madhësisë, ato ndahen në dy lloje - albumina dhe globulina. Këto të fundit janë produkt i aktivitetit të sistemit imunitar. Por të parët luajnë dy role kryesore - ata mbajnë ujin në shtratin vaskular, duke e penguar atë të depërtojë në inde dhe gjithashtu transportojnë kimikatet e nevojshme në pjesë të ndryshme të trupit.
Jetëgjatësia e albuminës, natyrisht, nuk është e pafundme. Çdo ditë një porcion i ri - rreth një gram - prodhohet në mëlçi. Me sindromën nefrotike, humbja e proteinave në urinë (preteinuria) shpesh arrin përmasa të mëdha. Përpjekjet e mëlçisë për të mbuluar një mangësi të tillë zakonisht janë të pasuksesshme. Në raste veçanërisht të rënda, deri në 15-20 gram proteina humbasin në urinë në ditë.
 Proteinat janë përbërësi kryesor i pjesës së lëngshme të gjakut (plazma)
Proteinat janë përbërësi kryesor i pjesës së lëngshme të gjakut (plazma) Proteinuria sjell një zinxhir të tërë problemesh në funksionimin e trupit. Problemi i parë është se uji pushon së mbajturi në gjak. Ndodh ënjtje masive. Në disa raste, ato grumbullohen për ditë dhe javë, në të tjera, ënjtja ndodh gjatë natës. Më shpesh, qepallat, fytyra dhe këmbët fryhen. Në rastet më të rënda, perineumi fryhet, lëngu grumbullohet në bark (ascit) dhe gjoks (hidrotoraks). Ky lëng i fryrë krijon një rrugë tjetër për rrjedhjen e proteinave nga gjaku. Një mungesë e pjesës së lëngshme të gjakut i detyron veshkat të punojnë në një skenar rezervë. Ata sinjalizojnë tubulat që të kthejnë natriumin në gjak, i cili është i aftë të lidh dhe të mbajë ujin në mungesë të albuminës.
 Mungesa e albuminës në gjak çon në zhvillimin e edemës masive
Mungesa e albuminës në gjak çon në zhvillimin e edemës masive Trupi përpiqet të kompensojë humbjen e proteinave duke rritur sasinë. Ka njëfarë varësie të rritjes së kolesterolit në sindromën nefrotike nga shkaku i saj. Pamja më e theksuar është karakteristike e dëmtimit të veshkave në lupus eritematoz sistemik, një sëmundje imune në të cilën vuan indi lidhor i të gjithë trupit. Veshkat luajnë një rol të madh në metabolizmin e vitaminës D, e cila siguron forcën e duhur të kockave. Me sindromën nefrotike, preken jo vetëm kockat, por edhe muskujt. Në mungesë të kalciumit të mjaftueshëm, shpesh ndodhin spazma dhe ngërçe.
Nuk janë vetëm veshkat që reagojnë ndaj humbjes së proteinave. Pankreasi po përpiqet gjithashtu të përshtatet. Rrit sasinë e insulinës që çlirohet në gjak. Në këtë rast, gjëndra reagon jo aq ndaj nivelit të sheqerit sa ndaj nivelit të kolesterolit. Insulina luan një rol të madh në paketimin e kolesterolit të lirë në depozitat e yndyrës në trup. Përveç kësaj, me sindromën nefrotike, shfaqet një mungesë e pashmangshme e hekurit dhe, si rezultat, anemi (mungesë e qelizave të kuqe të gjakut, eritrociteve dhe përmbajtjes së tyre të hemoglobinës).
 Insulina nxit ruajtjen e yndyrës
Insulina nxit ruajtjen e yndyrës Një problem tjetër që shfaqet me sindromën nefrotike janë çrregullimet e koagulimit të gjakut. Ky sistem delikat është në ekuilibër gjatë gjithë kohës - disa mekanizma, nëse është e nevojshme, formojnë mpiksje gjaku (trombe), dhe të tjerët i shkatërrojnë ato. Me sindromën nefrotike, ekuilibri zhvendoset ndjeshëm drejt formimit të mpiksjes së gjakut (hiperkoagulimit). Në rastin më të rëndë, kjo situatë bëhet edhe më e mjerueshme. Rreziku kryesor i hiperkoagulimit është, çuditërisht, tendenca për gjakderdhje. Fakti është se koagulimi i gjakut kërkon substanca me struktura të ndryshme kimike. Shumica e tyre, si albuminat e plazmës, prodhohen në mëlçi. Pasi të jenë përdorur të gjitha, ndodh gjakderdhja e pakontrolluar (DIC), e cila është gjithmonë e vështirë për t'u përballuar.
 Sindroma nefrotike rezulton në një çekuilibër midis sistemeve të koagulimit dhe antikoagulimit
Sindroma nefrotike rezulton në një çekuilibër midis sistemeve të koagulimit dhe antikoagulimit Pavarësisht natyrës së tij imune, sindroma nefrotike shoqërohet gjithmonë me një dobësim të aktivitetit të mbrojtësit kryesor. Sëmundja bën që trupi të bëhet i pambrojtur ndaj infeksionit. Për më tepër, të gjitha pjesët e mbrojtjes imune vuajnë - kapja dhe tretja e mikrobeve dhe formimi i proteinave të antitrupave.
Simptomat dhe shenjat e sindromës nefrotike
Sindroma nefrotike është një koleksion, si rregull, i një numri simptomash të ndryshme të lidhura me njëra-tjetrën. Ato janë tipike si për të rriturit ashtu edhe për fëmijët.
Simptomat e sindromës nefrotike - tabela
| Simptoma | Mekanizmi i shfaqjes së simptomave |
| Edema |
|
| Qarkullim i dobët i gjakut në lëkurë për shkak të ngjeshjes së enëve të gjakut nga lëngu edematoz |
|
|
| Frymëmarrje gjatë përpjekjeve |
|
| Humbja e masës muskulore | Qarkullim i dobët i gjakut në muskuj për shkak të ënjtjes |
| Njolla të kuqe migruese në lëkurë (eritemë zvarritëse) | Ndikimi i substancave biologjikisht aktive nga lëngu edematoz (bradikinina) |
| Mungesa e qelizave të kuqe të gjakut, eritrociteve dhe hemoglobinës (anemi) |
| Shfaqja e urinës së turbullt me thekon | Shfaqja e proteinave dhe leukociteve në urinë |
 Me sindromën nefrotike, edema arrin madhësi të konsiderueshme.
Me sindromën nefrotike, edema arrin madhësi të konsiderueshme. Metodat e diagnostikimit
Sindroma nefrotike kërkon vëmendjen e një nefrologu. Një sëmundje e tillë e rëndë është një arsye për një ekzaminim të plotë: marrja e testeve dhe përdorimi i metodave të tjera:
- Një test i përgjithshëm i gjakut është shumë informues në diagnostikimin e sindromës nefrotike. Kjo sëmundje karakterizohet nga shenja të anemisë - nivele të ulëta të rruazave të kuqe të gjakut dhe hemoglobinës. Një ndryshim tjetër natyror është përshpejtuar ndjeshëm (shkalla e sedimentimit të eritrociteve) - deri në 50-60 mm / orë. Numri i leukociteve është zakonisht normal;
- në analizën e përgjithshme të urinës, vërehet një dendësi relative e lartë - 1030-1050. Nëse normalisht reaksioni i urinës është acid, atëherë me sindromën nefrotike bëhet paksa alkaline. Përveç kësaj, specialisti do të vërejë përmbajtjen e madhe të proteinave dhe rritjen e numrit të leukociteve. Për disa sëmundje - lupus eritematoz sistemik, vaskuliti sistemik - shfaqja e rruazave të kuqe të gjakut në urinë (hematuria) është tipike;
 Në sindromën nefrotike, proteinat, leukocitet dhe qelizat e kuqe të gjakut zbulohen në urinë
Në sindromën nefrotike, proteinat, leukocitet dhe qelizat e kuqe të gjakut zbulohen në urinë - biokimia e gjakut është një metodë e rëndësishme për diagnostikimin e sindromës nefrotike. Treguesit e mëposhtëm ndryshojnë natyrshëm: zvogëlohet sasia e proteinave, albuminës, kalciumit, rritet përmbajtja e natriumit dhe kolesterolit. Nivelet normale të uresë dhe kreatininës tregojnë një shkallë adekuate të pastrimit të gjakut në veshka. Një nivel i lartë bën që specialisti të supozojë praninë e insuficiencës renale;
- urina në sindromën nefrotike ekzaminohet duke përdorur disa metoda speciale - Nechiporenko, Amburge, Addis-Kakovsky. Urina e mbledhur ekzaminohet për përmbajtjen e proteinave dhe numrin e qelizave - qelizat e kuqe të gjakut dhe qelizat e bardha të gjakut. Shfaqet proteinuria e dukshme, hematuria, leukocituria;
- Testi i Zimnitsky është një mënyrë e provuar dhe e thjeshtë për të diagnostikuar dështimin e veshkave. Ai bazohet në matjen e densitetit relativ të urinës. Sindroma nefrotike karakterizohet nga një numër i lartë. Vlerat e ulëta sugjerojnë praninë e dështimit të veshkave;
- Ekografia kryhet për çdo dyshim për sëmundje të veshkave. Me sindromën nefrotike, një specialist mund të mos zbulojë ndryshime të rëndësishme. Madhësia e veshkës mund të ndryshojë nga normalja dhe shpejtësia e rrjedhjes së gjakut mund të ndryshojë. Përveç kësaj, duke përdorur ultratinguj, mund të përcaktoni përafërsisht sasinë e lëngut të grumbulluar në bark dhe në rreshtim të zemrës;
 Ultratingulli është një metodë e sigurt dhe informuese kërkimore
Ultratingulli është një metodë e sigurt dhe informuese kërkimore - Rrezet X do të ndihmojnë specialistin të përcaktojë vendndodhjen e akumulimit të lëngut edematoz në gjoks. Megjithatë, nuk do të jetë e mundur të përcaktohet me saktësi sasia e saj nga një fotografi e sheshtë;
- tomografia është metoda më e saktë për diagnostikimin e lëngjeve të grumbulluara në bark, gjoks dhe membranën kardiake. Një pamje tredimensionale e organeve bën të mundur vlerësimin e saktë të gjendjes së trupit me sindromën nefrotike.
Metodat e trajtimit
Sindroma nefrotike është një arsye për shtrimin në spital dhe mbikëqyrje mjekësore gjatë gjithë kohës. Kur hartojnë një plan trajtimi, specialistët ndjekin qëllimet e mëposhtme:
- zvogëloni ashpërsinë e edemës;
- ndikojnë në shkakun e sindromës nefrotike;
- eliminoni faktorin kryesor që shkakton ndryshime në trup - proteinuria.
Trajtimi medikamentoz
Ilaçet janë mënyra kryesore për të ndikuar në zhvillimin e sëmundjes. Si rregull, ato nuk kufizohen në një ilaç. Është përshkruar një gamë e tërë barnash që mund të eliminojnë problemet që kanë lindur.
Barnat për trajtimin e sindromës nefrotike - tabela
| Grupi farmakologjik | Qëllimi i përshkrimit të barnave | Shembuj të mjeteve specifike |
| Diuretikët | Shkalla e rritur e sekretimit të ujit dhe natriumit |
|
| Ilaçet metabolike | Rritja e niveleve të kaliumit në gjak |
|
| Zgjidhje për zëvendësimin e plazmës | Kompensoni mungesën e albuminës |
|
| Citostatikët | Shtypja e agresionit të sistemit imunitar |
|
| Hormonet steroide |
|
|
| ACE frenuesit |
|
|
| Laksativë | Ulja e ashpërsisë së edemës |
|
| Medikamente anti-inflamatore josteroide droga | Ulja e shkallës së humbjes së proteinave në urinë |
|
| Antikoagulantët dhe agjentët antitrombocitar | Ulja e shkallës së humbjes së proteinave në urinë |
|
Barna për trajtimin e sindromës nefrotike - fotogaleri
 Lasix është një ilaç diuretik
Lasix është një ilaç diuretik  Prednizoloni është një ilaç hormonal
Prednizoloni është një ilaç hormonal  Monopril është një frenues i ACE
Monopril është një frenues i ACE  Heparina hollon gjakun
Heparina hollon gjakun  Metotreksati shtyp sistemin imunitar
Metotreksati shtyp sistemin imunitar  Albumi do të kompensojë mungesën e tij në qarkullimin e gjakut
Albumi do të kompensojë mungesën e tij në qarkullimin e gjakut
Doza e barnave për sindromën nefrotike llogaritet individualisht, pasi shumica e barnave transportohen në vendin e veprimit nga albumina. Mungesa e kësaj të fundit detyron në disa raste të rrisë ndjeshëm dozën e medikamenteve.
Në rast të dështimit të rëndë të veshkave, përdoret hemodializa - pastrimi i gjakut nga mbeturinat dhe toksinat duke përdorur një pajisje "veshka artificiale".
Hemodializa - video
Dieta
Dieta është sigurisht themeli në trajtimin e sindromës nefrotike. Është jashtëzakonisht e rëndësishme t'i kushtoni vëmendje dy rrethanave - sasisë së kripës dhe lëngut të marrë në ditë. Në rast të edemës masive, përshkruhet një dietë plotësisht pa kripë. Megjithatë, me eliminimin e ënjtjes, ushqimit mund t'i shtohet kripë. Sasia e lëngut nuk duhet të kalojë vëllimin e urinës ditore me më shumë se 200-300 ml. Në disa raste, ia vlen të zëvendësoni ujin e zakonshëm me ujë të distiluar (pa papastërti). Proteina llogaritet në bazë të peshës trupore. Për të përmirësuar shijen e ushqimit, rekomandohet të konsumoni:
- perime të freskëta;
- gjelbërim;
- domate;
- tërshërë në formën e pelte dhe qull;
- vaj perimesh;
- karkaleca;
- Pastë krill antarktik;
- alga deti;
- hudhra.
Ushqime të dobishme për sindromën nefrotike - fotogaleri
 Për sindromën nefrotike, rekomandohet të hani perime të freskëta
Për sindromën nefrotike, rekomandohet të hani perime të freskëta  Zarzavatet përmbajnë acid folik, i cili është i përfshirë në hematopoiezën.
Zarzavatet përmbajnë acid folik, i cili është i përfshirë në hematopoiezën.  Tërshëra është një produkt i shëndetshëm dhe përmban shumë vitamina.
Tërshëra është një produkt i shëndetshëm dhe përmban shumë vitamina.  Ushqimi i detit është një burim i mikroelementeve të vlefshëm
Ushqimi i detit është një burim i mikroelementeve të vlefshëm  Krill Antarktik - një krustace i vogël
Krill Antarktik - një krustace i vogël
Nëse keni sindromën nefrotike, duhet të shmangni ushqimet e mëposhtme:
- kripë tryezë;
- alkool;
- erëza të nxehta;
- produkte të tymosura dhe të konservuara;
- pije të ëmbla të gazuara;
- krem ëmbëlsirash;
- cokollate;
- gjalpë;
- sallo dhe proshutë;
- mish me yndyrë (qengji).
Ushqimet që janë të padëshirueshme për t'u ngrënë me sindromën nefrotike - fotogaleri
 Në sindromën nefrotike, kripa është rreptësisht e kufizuar
Në sindromën nefrotike, kripa është rreptësisht e kufizuar  Erëzat e nxehta janë të padëshirueshme për sëmundjet e veshkave
Erëzat e nxehta janë të padëshirueshme për sëmundjet e veshkave  Alkooli është kundërindikuar në sëmundjet e veshkave
Alkooli është kundërindikuar në sëmundjet e veshkave  Pijet e gazuara përmbajnë sheqer të tepërt
Pijet e gazuara përmbajnë sheqer të tepërt  Nëse keni sindromën nefrotike, duhet të kufizoni marrjen e yndyrave shtazore.
Nëse keni sindromën nefrotike, duhet të kufizoni marrjen e yndyrave shtazore.
Mjetet juridike popullore
Bimët janë ndihmës të shkëlqyer në luftën kundër sindromës nefrotike. Me ndihmën e bimëve ju mund të zvogëloni ënjtjen dhe inflamacionin. Me lejen e mjekut, mund të përdorni recetat e mëposhtme.
Mjekësia tradicionale në trajtimin e inflamacionit glomerular - tabela
| Lende e pare, lende e paperpunuar | Mënyra e gatimit | Mënyra e aplikimit |
| 2 lugë gjelle. l. hidhni gjysmë litër ujë të vluar mbi koleksionin dhe lëreni. | Pini si çaj, gjysmë gote tri herë në ditë |
| Kastrati të freskëta | Ekstraktoni lëngun nga manaferrat e freskëta | Merrni gjysmë gote tri herë në ditë |
| 2 lugë gjelle. l. përzierja derdhet me 1,5 gota ujë të vluar, zihet në zjarr të ngadaltë për 15 minuta dhe më pas injektohet për një orë. | |
| Erva e leshtë (gjysmë e rënë) | 1 lugë. derdhni një gotë ujë të vluar mbi lëndët e para, ziejini në zjarr të ulët për 10 minuta. | Merrni gjysmë gote tri herë në ditë |
Bimët në trajtimin e sindromës nefrotike - fotogaleri
 Lingonberry është i dobishëm për inflamacionin e veshkave
Lingonberry është i dobishëm për inflamacionin e veshkave  Hithra ndikon në koagulimin e gjakut
Hithra ndikon në koagulimin e gjakut  Rrush pa fara e zezë përmban vitaminë C
Rrush pa fara e zezë përmban vitaminë C  Erva leshi është i dobishëm për nefritin
Erva leshi është i dobishëm për nefritin
Komplikimet dhe prognoza
Prognoza për trajtimin e sindromës nefrotike është jashtëzakonisht individuale dhe varet nga rrethanat e mëposhtme:
- mosha e pacientit. Të rinjtë e tolerojnë më lehtë sëmundjen dhe shërohen më shpejt;
- arsyet që shkaktuan zhvillimin e sindromës nefrotike;
- kohëzgjatja e sëmundjes;
- medikamente të përshkruara.
Në raste të rënda, zhvillohen komplikimet e mëposhtme:

Dështimi i veshkave - video
Shtatzënia në sfondin e sindromës nefrotike nuk është vetëm një ngjarje serioze, por shpesh përbën një kërcënim të drejtpërdrejtë për nënën. Ngarkesa e shtuar në veshkat e nënës, e cila detyrohet të punojë për dy, mund të provokojë insuficiencë renale kronike. Rreziku i shfaqjes së tij ekziston edhe nëse sindroma nefrotike është zhvilluar tashmë gjatë shtatzënisë.
Parandalimi
Mënyra kryesore për të parandaluar sindromën nefrotike është trajtimi në kohë dhe adekuat i veshkave dhe sëmundjeve të tjera - diabeti, lupus eritematoz sistemik, neoplazitë malinje.
Sindroma nefrotike kërkon vëmendje nga një nefrolog i kualifikuar. Vetëm trajtimi në kohë mund të ndihmojë në përballimin e sëmundjes.
(djathtas dhe majtas përkatësisht). Çdo veshkë është në formë fasule dhe e mbuluar me fibroze ( IND lidhës) dhe kapsula yndyrore ( predha), të cilat mbrojnë indet e veshkave nga dëmtimi. anët e brendshme ( anët mediale) veshkat janë konkave dhe ndodhen pranë shtyllës kurrizore, të jashtme ( anësore) – konveks dhe përballë mureve të barkut dhe pjesës së poshtme të shpinës. Në anën mediale të secilës veshkë ka një portë, përmes së cilës enët dhe nervat hyjnë në veshka.
Pjesa e brendshme e veshkave përbëhet nga indi lidhor ( intersticium) dhe sistemin e formimit dhe nxjerrjes së urinës. Nëse bëni një prerje, mund të shihni se e gjithë parenkima e veshkës nuk është homogjene. Ai përfshin të ashtuquajturat medulla dhe korteks, të cilat ndryshojnë nga njëri-tjetri në ngjyrë, vendndodhje dhe dendësi. Lëvorja zë pjesën e jashtme të secilës veshkë, ajo është relativisht më e vogël në vëllim dhe densitet se medulla, e cila është e lokalizuar në pjesën qendrore të organit. Lëvorja është e verdhë-kuqe, medulla është kaltërosh-kuqe. Medulla strukturisht përbëhet nga formacione në formë koni ( piramidat renale), bazat e të cilave janë të drejtuara drejt korteksit. Majat e këtyre piramidave janë të drejtuara drejt pjesës së poshtme të veshkës.
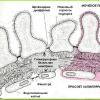
Sistemi i formimit dhe sekretimit të urinës, në fakt, fillon në korteksin, ku ndodhet një numër i madh i nefroneve - njësitë kryesore funksionale të veshkave. Çdo nefron përbëhet nga një glomerul vaskular ( glomeruli), kapsula ( Shumlyansky-Bowman) dhe tubulat. Glomeruli koroidal është një sistem i degëzimit dhe ndërthurjes së vazhdueshme të enëve të vogla arteriale të vendosura në kapsulë. Kapilarët arterialë në kapsulë janë të rrethuar nga mesangium ( lloji i indit lidhor). Vetë kapsula duket si një tas ( në të cilën është zhytur glomeruli) dhe përbëhet nga dy gjethe - të jashtme dhe të brendshme. Gjethi i jashtëm formohet duke lidhur qelizat e sheshta me njëra-tjetrën, duke formuar një membranë me një shtresë.
Struktura e gjethes së brendshme është pak më komplekse. Ai përbëhet nga tre predha. Membrana e parë janë qelizat e mureve të kapilarëve ( qelizat endoteliale) glomerulus koroid. Membrana e dytë është membrana bazale, në të cilën janë ngjitur qelizat endoteliale. Kjo membranë ndodhet jashtë kapilarëve ( dhe jashtë qelizave endoteliale). Shtresa e tretë e shtresës së brendshme të kapsulës Shumlyansky-Bowman është një shtresë e podociteve ( qeliza të veçanta epiteliale). Ato lokalizohen në membranën bazale në anën e pasme të qelizave endoteliale. Podocitet kanë procese që mbulojnë kapilarët e glomerulit vaskular. Të tre membranat e shtresës së brendshme të kapsulës Shumlyansky-Bowman përbëjnë të ashtuquajturin filtër glomerular ( pengesë). Nëpërmjet tij, filtrimi ndodh në çdo nefron të veshkave ( tendosje) gjak ( duke hyrë në veshkë nëpërmjet arteries renale), duke rezultuar në zgavrën e vetë kapsulës ( e cila ndodhet midis gjetheve të jashtme dhe të brendshme të saj) formohet urina primare ( ultrafiltrati glomerular).
Urina primare është plazma e gjakut e çliruar nga elementët e formuar dhe komponimet e mëdha molekulare ( kryesisht proteina). Për të parandaluar që trupi të humbasë gjithçka të vlefshme ( për shembull, ujë, kripëra minerale, vitamina, aminoacide etj.) që është në urinën primare, ajo duhet të kalojë përmes sistemit tubular - përbërësi i fundit i secilit prej nefroneve. Riabsorbimi ndodh në tubula ( thithje e kundërt) substanca të dobishme për trupin nga urina primare që kthehet në gjak. Filtrimi dhe riabsorbimi janë funksionet kryesore të nefroneve renale. Shumica e tubulave janë të vendosura në medullën renale. Pas kalimit nëpër sistemin e tubave, urina primare gradualisht shndërrohet në urinë dytësore, e cila ekskretohet nga tubulat ( dhe, në mënyrë rigoroze, nga vetë nefronët) në kaliket renale, të lokalizuara në zonën e majave të piramidave renale. Duke u lidhur me njëri-tjetrin, këto kalike derdhen në legenin renal, përmes të cilit sekondare ( final) urina depërton më tej në ureter dhe ekskretohet nga veshkat.
Furnizimi me gjak arterial në veshka sigurohet nga arteriet renale, të cilat degëzohen nga aorta abdominale. Gjaku venoz nga veshkat rrjedh nëpër venat renale. Këto vena më pas derdhen në vena kava inferiore. Enët limfatike dërgojnë të gjithë limfën në nyjet limfatike të mesit. Inervimi i veshkave sigurohet përmes degëve të pleksusit renal dhe nervave që vijnë nga nyjet e sipërme të mesit dhe të poshtme të kraharorit.
Shkaqet dhe patogjeneza e sindromës nefrotike
Sindroma nefrotike është një grup anomalish klinike dhe laboratorike që tregojnë një çrregullim të funksionit të veshkave. Karakterizohet nga hipoproteinemia ( ulur nivelet e proteinave në gjak), hipoalbuminemia ( ulje e nivelit të albuminës në gjak), proteinuria ( ekskretimi i proteinave në urinë), edemë dhe nganjëherë hiperlipidemi ( rritje të niveleve të yndyrës në gjak).Sindroma nefrotike nuk është një sëmundje e pavarur. Mund të ndodhë në sëmundje dhe kushte të ndryshme patologjike. Për më tepër, nuk është e nevojshme që ata ( këto sëmundje dhe gjendje) fillimisht u shfaq në veshka. Për shembull, sindroma nefrotike shpesh shfaqet me sëmundjet e gjakut, diabetin mellitus, sëmundjet reumatike, vaskulitin sistemik ( patologjitë e shoqëruara me inflamacion të enëve të gjakut) etj. Në disa raste, natyrisht, mund të zhvillohet në sfondin e sëmundjeve primare të veshkave - glomerulonefriti akut, disa sëmundje gjenetike të veshkave ( sindromi nefrotik kongjenital). Në çdo rast, mekanizmi kryesor për shfaqjen e sindromës nefrotike është dëmtimi i filtrit glomerular në nefronet renale, në sfondin e të cilit prishet procesi i filtrimit të plazmës së gjakut në veshka.
Shkaqet më të zakonshme të sindromës nefrotike janë:
- sindromi kongjenital nefrotik;
- glomerulonefriti akut;
- nefriti tubulointersticial;
- amiloidoza;
- diabeti;
- sëmundjet infektive;
- sëmundjet reumatizmale;
- sëmundjet e gjakut;
- vaskuliti sistemik;
- tromboza venoze;
- sëmundjet alergjike;
- helmimi me substanca toksike.
Sindroma nefrotike kongjenitale
Sindroma nefrotike kongjenitale ( VNS) është një sindromë nefrotike që shfaqet tek fëmijët në 3 muajt e parë të jetës. Përveç të lindurit, ekziston edhe ajo infantile ( foshnjë) sindroma nefrotike, e cila shfaqet fillimisht te fëmijët 4 deri në 12 muaj. Shkaktarët e sindromës nefrotike kongjenitale dhe infantile, si rregull, janë çrregullime të ndryshme gjenetike, më rrallë infeksione dhe çrregullime metabolike. Çrregullimet gjenetike më të zakonshme që provokojnë shfaqjen e sindromës kongjenitale nefrotike janë mutacionet në gjenet e fibrocistinës ( sëmundja e veshkave policistike), kolagjeni i tipit IV ( Sindroma Alport), nefrina ( Gjeni NPHS1), podocin ( Gjeni NPHS1), gjeni WT1 ( Sindroma Denis-Drash), gjeni PLCE1 ( Sekretimi i dëmtuar i nefrinës dhe podocinës), gjeni LamB2 ( sindromi Pearson).Të gjitha këto gjene janë përgjegjëse për zhvillimin e duhur të indit të veshkave gjatë embriogjenezës fetale, si dhe për funksionimin e tij pas lindjes së një fëmije. Për shembull, një mutacion në gjenin NPHS1 ( Sindroma nefrotike e tipit finlandez) çon në ndërprerjen e formimit të proteinës nefrinë në qelizat e veshkave, e cila shërben si një komponent i rëndësishëm i hapësirave të hendekut të vendosura midis kërcellit të podocitit ( qelizat glomerulare që mbulojnë kapilarët arterial që hyjnë në kapsulën e Bowman). Kjo shoqërohet me destrukturim të kapsulës dhe dëmtim të filtrimit të plazmës së gjakut, duke rezultuar në zhvillimin e sindromës nefrotike.
Sindroma kongjenitale nefrotike mund të zhvillohet në sfondin e një sërë sëmundjesh infektive. Kjo vërehet shpesh me infeksionet intrauterine ( sifilizi, infeksioni citomegalovirus, herpesi, rubeola, hepatiti B, toksoplazmoza etj.), duke dëmtuar organe të ndryshme të fetusit ( duke përfshirë edhe veshkat) gjatë shtatzënisë. Sindroma nefrotike kongjenitale mund të shkaktohet edhe nga çrregullime të ndryshme metabolike ( çrregullime metabolike), të tilla si sëmundja Fabry ( mutacion në gjenin a-galaktozidazë, që çon në depozitimin e yndyrës në rajonin glomerular), format kongjenitale të hipotiroidizmit ( ulje e funksionit të tiroides), hipoadrenokorticizmi ( mosfunksionimi i gjëndrës mbiveshkore) dhe etj.
Glomerulonefriti akut
Glomerulonefriti akut është një sëmundje e veshkave në të cilën ndodh inflamacioni i një numri të madh glomerulash ( glomerulus). Arsyeja e zhvillimit të saj është një ndërprerje e sistemit imunitar, si rezultat i të cilit ai sulmon indet e veta të veshkave. Glomerulonefriti akut më së shpeshti shfaqet pas faringitit streptokoksik ( inflamacion i mukozës së faringut). Ndërsa trupi lufton këtë infeksion, streptokokët patogjenë shkatërrohen pjesërisht. Grimcat e mbetura bakteriale vendosen në glomerula. Pas disa javësh, sistemi imunitar mund të zbulojë grimcat e depozituara të streptokokut dhe të fillojë një përgjigje imune që shkakton inflamacion të glomeruleve.Ndryshimet inflamatore në glomerula shpesh çojnë në dëmtimin e strukturës së tyre morfologjike dhe një rritje të përshkueshmërisë së tyre ndaj komponentëve të ndryshëm të plazmës që normalisht nuk depërtojnë në urinën primare. për shembull, proteinat e mëdha molekulare, qelizat e gjakut). Prandaj, dëmtimi i veshkave në glomerulonefritin akut shpesh shoqërohet me shenja karakteristike të sindromës nefrotike ( proteinuria, hipoalbuminemia dhe edemë). Përveç infeksionit streptokok, glomerulonefriti akut mund të shkaktohet edhe nga endokarditi infektiv, rubeola, pneumonia, fruthi, malaria, shistozomiaza, medikamente të caktuara etj.
Nefriti tubulointersticial
Nefriti tubulointersticial është një patologji që zhvillohet si rezultat i inflamacionit të intersticialit ( e ndërmjetme) indet e veshkave, si dhe tubulat renale. Me këtë sëmundje, funksioni i glomerulave renale praktikisht nuk është i dëmtuar ( deri në stadet klinike më të avancuara të sëmundjes), pra sindroma nefrotike nuk është aq tipike për të. Megjithatë, ka raste kur është vërejtur ende me nefrit tubulointersticial. Shkaqet kryesore të kësaj patologjie renale janë pielonefriti, leptospiroza, nekroza akute tubulare ( vdekja e menjëhershme e epitelit tubular të veshkave), shkaktuar nga droga, toksinat ( plumbi, kadmiumi), ishemi ( furnizimi me gjak i dëmtuar i veshkave), rrezatimi, nefropatia obstruktive ( një patologji në të cilën rrjedhja normale e urinës përmes traktit urinar është ndërprerë), tuberkulozi etj.Shfaqja e sindromës nefrotike në nefritin tubulointersticial shoqërohet me përhapjen e procesit inflamator nga tubulat renale dhe intersticiumi ( indet e ndërmjetme të veshkave) te glomeruli. Zhvillimi i inflamacionit në glomerula shoqërohet më pas me një shkelje të funksionit të filtrimit të tyre dhe depërtimin e sasive të tepërta të proteinave nga plazma e gjakut në urinën parësore. Përveç kësaj, inflamacioni në glomerula në nefritin tubulointersticial mund të nxitet gjithashtu nga të njëjtët faktorë etiologjikë që provokuan shfaqjen e sëmundjes themelore. Për shembull, nëse nefriti tubulointersticial është shkaktuar nga helmimi i pacientit me kripëra të metaleve të rënda ( plumbi, kadmiumi), atëherë mund të shërbejnë edhe si agjentë dëmtues në lidhje me strukturat anatomike të glomerulave renale.
Amiloidoza
Amiloidoza është një sëmundje e shkaktuar nga çrregullimi i metabolizmit të proteinave. Karakterizohet nga formimi i një proteine patologjike në trup - amiloid, i cili me kalimin e kohës vendoset në inde dhe organe të ndryshme ( mëlçisë, zemrës, veshkave, traktit gastrointestinal etj.), duke prishur funksionet e tyre themelore. Sot njihen shumë lloje të amiloidozës, të cilat ndryshojnë nga njëra-tjetra në varësi të origjinës së proteinës amiloide. Ekzistojnë të ashtuquajturat lloje të përcaktuara gjenetikisht të amiloidozës ( p.sh. amiloidoza ATTR, amiloidoza e tipit finlandez, amiloidoza AF), në të cilin shfaqja e amiloidit lidhet qartë me mutacione gjenetike në disa proteina të trupit. Përveç tyre, njihen forma dytësore të amiloidozës, të shoqëruara me sëmundje të ndryshme, për shembull, mieloma ( Amiloidoza AL), sëmundja e Alzheimerit ( Amiloidoza AB), semundje kronike ( Amiloidoza AA), tumoret ( Amiloidoza AE) dhe etj.Në të gjitha llojet e mësipërme të amiloidozës, formohet një proteinë anormale amiloide, e cila depozitohet në indin e veshkave dhe gradualisht shkakton dështim të veshkave. Në fazat fillestare, depozitimi i amiloidit ndodh në zonën e membranave bazale të glomeruleve renale dhe mesangiumit të tyre ( ind i vendosur midis kapilarëve në kapsulat e nefronit). Sedimentimi i vazhdueshëm i masave të reja të amiloidit në glomerula çon në prishjen e strukturës së tyre ( qe shoqerohet me sindromen nefrotike) dhe zëvendësimi progresiv i elementeve normale ( kapilarët, mesangiumet, podocitet etj.), duke formuar kapsula nefronike. Akumulimi i amiloidit gjithashtu mund të vërehet në intersticin e veshkave ( indet e ndërmjetme të veshkave), peritubular ( pranë tubave) dhe indet perivaskulare. Kështu, në procesin e depozitimit të amiloidit, vërehet zëvendësimi mekanik i indit normal të veshkave me anormal – amiloide – që rezulton në zhvillimin e sindromës nefrotike.
Diabeti
Diabeti mellitus është një sëmundje endokrine që shoqërohet me një mungesë absolute ose relative të hormonit të insulinës, të prodhuar në pankreas dhe që rregullon metabolizmin në trup. Insulina rregullon kryesisht nivelet e glukozës në gjak ( Sahara) dhe ul nivelin e tij nëse del jashtë shkallës. Në diabetin mellitus, ose prodhohet një sasi e pamjaftueshme e këtij hormoni, ose veprimi i insulinës është thjesht i paefektshëm në indin e synuar ( pra ato inde mbi të cilat duhet të ushtrojë efektin e saj të drejtpërdrejtë). Prandaj, diabeti mellitus shoqërohet me një rritje të glukozës në gjak.Diabeti mellitus mund të shkaktojë zhvillimin e sindromës nefrotike. Fakti është se me këtë sëmundje endokrine për shkak të hiperglicemisë ( nivele të rritura të glukozës në gjak) ndodh glikozilimi ( shtimi jo enzimatik i glukozës në përbërje të tjera kimike) proteina të ndryshme që përbëjnë strukturat e ndryshme të nefroneve renale ( muret e kapilarëve, mesangiumit, membranës bazale etj.). Kjo çon në një rritje të përshkueshmërisë së filtrit glomerular për proteinat, e cila shoqërohet me lëshimin e një sasie të konsiderueshme të tij në urinën parësore dhe, si pasojë, zhvillimin e sindromës nefrotike.
Formimi i sindromës nefrotike në diabetin mellitus lehtësohet gjithashtu nga presioni i rritur i gjakut, i cili çrregullon rrjedhën intraglomerulare të gjakut. Presioni i gjakut brenda glomeruleve rritet ndjeshëm, gjë që krijon stres shtesë në muret e kapilarëve intraglomerularë.). Meqenëse hiperglicemia është një fenomen konstant në diabetin mellitus, glikozilimi i proteinave në glomerulat renale përparon gradualisht, gjë që krijon parakushtet për zhvillimin e sklerozës renale ( ) dhe shfaqja e insuficiencës renale. Të gjitha ndryshimet patologjike të vërejtura në veshkat me diabet quhen nefropati diabetike. Është një nga ndërlikimet e diabetit mellitus dhe mund të mos shfaqet gjithmonë te një pacient që vuan nga kjo sëmundje endokrine.
Sëmundjet infektive
Në disa sëmundje infektive, patogjeni mund të bartet në veshka. Kjo ndodh shpesh me baktere të ndryshme ( tuberkulozi, endokarditi septik, pneumonia, sifilizi, abscesi, bronkiektazia, osteomieliti etj.), virale ( Infeksionet me HIV etj.) dhe fungale ( aktinomikoza) patologjitë. Depërtimi i mikroorganizmave patogjenë ( viruset, bakteret, kërpudhat) në indet e veshkave zakonisht ndodh përmes gjakut ( në mënyrë hematogjene). Pasi në veshka, ato dëmtojnë strukturat e tyre të ndryshme të indeve.Më shpesh në raste të tilla preken qelizat e kapilarëve glomerular ( qelizat endoteliale), mesangium dhe podocitet ( qelizat glomerulare që veshin kapilarët arterial). Meqenëse këto qeliza janë pjesë e filtrit glomerular, vdekja e tyre graduale shoqërohet me shkelje të përshkueshmërisë së tij dhe rritje të çlirimit të proteinave nga plazma e gjakut në urinën parësore. Është ky mekanizëm që qëndron në themel të shfaqjes së sindromës nefrotike në sëmundjet infektive. Gjithashtu, procesi inflamator që zhvillohet menjëherë në vendin e dëmtimit të qelizave endoteliale, mesangiumit dhe podociteve mund të luajë njëfarë roli në shfaqjen e tij gjatë infeksioneve. Me një inflamacion të tillë, membrana bazale e filtrit glomerular shpesh dëmtohet, gjë që vetëm intensifikon më tej çrregullimet që u shfaqën më parë.
Sëmundjet reumatizmale
Sindroma nefrotike mund të zhvillohet në shumë sëmundje reumatizmale ( sistematike) sëmundjet ( për shembull, lupus eritematoz sistemik, artriti reumatoid, skleroderma sistemike, reumatizma etj.). Në lupus eritematoz sistemik, veshkat shpesh preken për shkak të depozitimit të komplekseve imune ( lidhja midis një antitrupi dhe një antigjeni - një molekulë e huaj për trupin) në regjionin e glomerulave renale. Akumulimi i komplekseve të tilla çon në zhvillimin e një përgjigje imunoinflamatore nga trupi, dëmtimin e strukturave anatomike të glomerulave dhe zhvillimin e sindromës nefrotike.Shfaqja e kësaj sindrome në artritin reumatoid, në shumicën e rasteve, shoqërohet ose me amiloidozë renale dytësore, në të cilën glomeruli renale bllokohet me një proteinë jonormale - amiloide, ose me dëmtim të indit glomerular nga barnat antireumatike. Në sklerodermën sistemike, sindroma nefrotike zhvillohet si rezultat i një ndërprerjeje në ndërveprimin e qelizave të sistemit imunitar me qelizat e indeve të tjera. vaskulare, lidhore, renale etj.), që çon në shfaqjen e proceseve inflamatore në glomerula dhe sklerozën e tyre ( duke i zevendesuar me ind lidhor jofunksional).
Në fakt, sëmundjet reumatizmale kontribuojnë në zhvillimin e reaksioneve inflamatore në glomerula, të cilat shoqërohen me përshkueshmëri të dëmtuar të filtrit glomerular dhe zhvillimin e sindromës nefrotike. Në fakt, në raste të tilla zhvillohet glomerulonefriti ( një sëmundje në të cilën vërehet inflamacion difuz i glomerulave renale), dhe ky glomerulonefrit ka një ecuri të gjatë dhe nuk është akut, por kronik. Glomerulonefriti kronik ndonjëherë mund të ndodhë për një kohë të gjatë pa asnjë simptomë. Rreziku kryesor i kësaj sëmundjeje është se me kalimin e kohës mund të çojë në insuficiencë renale kronike. Prandaj, të gjithë pacientët me sëmundje reumatizmale duhet të monitorojnë periodikisht gjendjen funksionale të veshkave të tyre.
Sëmundjet e gjakut
Sindroma nefrotike mund të ndodhë me disa sëmundje të gjakut, për shembull, limfogranulomatoza, mieloma, krioglobulinemia e përzier, talasemia, anemia drapërocitare, etj. Me limfogranulomatozën ( tumor që zhvillohet nga qelizat e sistemit limfoid) veshkat preken rrallë, por nëse kjo ndodh, atëherë me shumë mundësi kjo sëmundje gjaku e shqetëson pacientin për një kohë të gjatë. Në mënyrë tipike, dëmtimi i indit të veshkave vërehet në fazat 3 ose 4 ( fazën përfundimtare) limfogranulomatoza, në të cilën jo vetëm sistemi limfatik, por edhe shumë organe të tjera përfshihen në procesin patologjik ( përveç veshkave), e cila shoqërohet me përhapjen e qelizave tumorale në të gjithë trupin. Pasi në indin e veshkave, qelizat e tilla shumohen në mënyrë aktive dhe zëvendësojnë indin normal me indin malinj, si rezultat i të cilit struktura e brendshme e veshkave prishet dhe zhvillohet sindroma nefrotike.Për mielomë të shumëfishtë ( tumor malinj i qelizave plazmatike - qeliza të veçanta të gjakut) zhvillohet e ashtuquajtura nefropati e mielomës, e cila karakterizohet nga dëmtimi i strukturave intrarenale për shkak të depërtimit të proteinave jonormale të mielomës në to ( paraproteinat), sekretuar nga qelizat plazmocitoma ( tumor mieloma). Dëmtimi i veshkave në mielomë të shumëfishtë shoqërohet shpesh me sindromën nefrotike, nefrosklerozë ( zevendesimi i indit renale me indin lidhor) dhe insuficienca renale. Me krioglobulinemi të përzier, molekulat specifike të proteinave, krioglobulinat, depozitohen në muret e enëve të glomerulave renale, të cilat iniciojnë fillimin lokal të reaksioneve inflamatore ( nëpërmjet sistemit të komplementit), e cila shoqërohet me dëmtim të filtrit glomerular dhe zhvillim të sindromës nefrotike tek pacienti. Shfaqja e krioglobulinave shkaktohet nga një çrregullim në funksionimin e qelizave të sistemit imunitar, i cili ndodh gjatë disa infeksioneve virale ( hepatiti B, hepatiti C, infeksioni me citomegalovirus, mononukleoza infektive etj.).
Zhvillimi i sindromës nefrotike në talasemi ( sëmundje gjenetike e lidhur me formimin e dëmtuar të hemoglobinës) shkaktohet nga dëmtimi i glomeruleve, në sfondin e akumulimit periodik të hekurit në to, i formuar gjatë prishjes së rruazave të kuqe patologjike. Për aneminë qelizore drapër ( një sëmundje në të cilën ka një ndërprerje në formimin e hemoglobinës normale) tromboza ndodh shpesh në veshka ( bllokimet e enëve të gjakut), për shkak të rezistencës së reduktuar të rruazave të kuqe të gjakut ndaj shkatërrimit. Në sfondin e trombozës në glomerula, rrjedha e gjakut shpesh prishet, gjë që shpesh çon në hiperfiltrim ( rritje e filtrimit) plazma neper filtrin glomerular dhe shfaqja e sindromes nefrotike.
Vaskuliti sistemik
Vaskuliti sistemik është një grup sëmundjesh në të cilat vërehet inflamacioni i mureve të enëve të gjakut të vendosura në inde dhe organe të ndryshme. Enët renale dëmtohen më shpesh në disa vaskulite sistemike ( polyarteritis nodosa, purpura Henoch Schönlein dhe granulomatoza Wegener). Mekanizmi i origjinës së të tre patologjive shoqërohet me prishje të sistemit imunitar. Për shembull, purpura Schonlein e Henoch ndodh si rezultat i depozitimit të komplekseve imune në muret e enëve të gjakut, si rezultat i të cilave aktivizohet sistemi i komplementit, i cili shkakton një reaksion inflamator lokal dhe i nxit ato ( muret e enëve) dëmtimi. Origjina e vetë komplekseve imune ende nuk është vërtetuar saktësisht, supozohet se ato mund të jenë molekula që mbeten në trupin e pacientit pas disa sëmundjeve. alergji, infeksion streptokoksik, infeksion i mikoplazmës, etj.).Mekanizmi i zhvillimit të inflamacionit të mureve të enëve renale në poliarteritin nodos është përgjithësisht i ngjashëm me atë të vërejtur në purpurën Henoch Schönlein, megjithatë, shfaqja e komplekseve imune në këtë patologji mund të shoqërohet edhe me disa viruse të tjera ( për shembull, virusi i hepatitit B, virusi i hepatitit C, infeksioni HIV, citomegalovirusi) ose barna të caktuara ( preparate bismut, antibiotikë, sulfonamide etj.). Mekanizmi patogjenetik i origjinës së granulomatozës Wegener është edhe më kompleks. Ai përfshin jo vetëm reshjet ( depozitimi) në muret e enëve të gjakut të glomeruleve të komplekseve imune, por edhe çrregullime të ndryshme të ndërveprimit ndërmjet qelizave të sistemit imunitar. Neutrofilet luajnë një rol të rëndësishëm në dëmtimin e mureve të enëve të gjakut në këtë sëmundje ( qelizat e gjakut), të cilat grumbullohen në zonën e glomerulave renale dhe prodhojnë enzima të ndryshme që kanë një efekt të dëmshëm mbi to. Dëmtimi i enëve të gjakut në të tre llojet e vaskulitit sistemik çon në përshkueshmërinë e dëmtuar të filtrit glomerular dhe zhvillimin e sindromës nefrotike.
Tromboza venoze
Sindroma nefrotike mund të zbulohet në pacientët me trombozë të enëve të mëdha venoze ( vena kava inferiore, venat renale). Tromboza të tilla janë një dukuri e zakonshme në sëmundjet dhe kushtet që lidhen me çrregullimet e koagulimit të gjakut ( marrja e kontraceptivëve oralë, shtatzënia, sëmundjet kongjenitale të sistemit të koagulimit të gjakut etj.). Përveç kësaj, tromboza vërehet periodikisht në dështimin e zemrës, vaskulitin sistemik, sëmundjet tumorale ( kur enët venoze janë të ngjeshura nga jashtë nga formacione malinje).Me trombozë në enët venoze, rrjedha e gjakut është ndërprerë, gjë që kontribuon në ngecjen e gjakut dhe retrograde ( e kundërta) rritje e presionit në arteriet renale. Një rritje e presionit në sistemin arterial glomerular çon në zgjerimin e mureve të enëve të gjakut dhe rritjen e filtrimit të plazmës. Prandaj, tromboza e enëve të mëdha venoze, të tilla si vena kava inferiore, renale dhe venat e tjera, shpesh shoqërohet me sindromën nefrotike. Shkaqe të tjera të zakonshme të trombozës në këto vena përfshijnë tumoret malinje të veshkave, metastazat, dehidratimin e rëndë ( te fëmijët), aneurizma e aortës, trauma e rëndë, sepsë, peritonit ( inflamacion i peritoneumit), sindroma antifosfolipide etj.
Sëmundjet alergjike
Për disa patologji alergjike ( për shembull, ethet e barit, alergjitë në ushqim, kozmetikë, reaksione alergjike që ndodhin pas pickimit të insekteve, etj.) ndonjëherë mund të zhvillohet sindroma nefrotike. Mekanizmi i shfaqjes së tij në përgjithësi është i ngjashëm me atë që shfaqet në sëmundjet reumatoid ( për shembull, lupus eritematoz sistemik) dhe shkaktohet nga akumulimi i komplekseve imune në muret e enëve të glomerulave renale, si rezultat i të cilave shpaloset dëmtimi i tyre imunoinflamator, duke çuar në prishjen e përshkueshmërisë normale të filtrit glomerular dhe hiperfiltrimit ( rritje e filtrimit) pjesa e lëngshme e gjakut nëpër të. Ndryshe nga lupusi eritematoz sistemik, dëmtimi i glomeruleve në sëmundjet alergjike është më së shpeshti i përkohshëm. Sindroma nefrotike menjëherë ( ose pas një periudhe të shkurtër kohe) zhduket pas eliminimit të alergjenit ( faktori etiologjik që shkaktoi alergjinë).Helmimi me substanca toksike
Helmimi me substanca toksike shpesh çon në dëmtimin e veshkave dhe zhvillimin e sindromës nefrotike. Kjo vërehet shpesh kur pesticide të ndryshme dhe helme toksike hyjnë në trupin e pacientit ( etilenglikol, acid oksalik, arsenik, acid acetik, krom, plumb, elemente radioaktive, sulfat bakri, arsine etj.). Në raste të rralla, përdorimi i medikamenteve të caktuara ( për shembull, barna antiepileptike, barna bismut, ar, merkur, antibiotikë, antikoagulantë, sulfonamide, vitamina, D-penicilaminë) mund të shkaktojë edhe sindromën nefrotike.Vetë mekanizmi i zhvillimit të sindromës nefrotike në rast të helmimit me substanca toksike varet gjithmonë nga lloji i tyre. Për shembull, helmimi me substanca që përmbajnë merkur shoqërohet me frymëmarrje të dëmtuar qelizore të qelizave glomerulare të veshkave, gjë që çon në mënyrë të pashmangshme në vdekjen e tyre. Në rast helmimi me acid acetik, sulfat bakri, arsinë, të cilat për nga natyra e tyre janë helme hemolitike ( pra substanca që shkatërrojnë qelizat e kuqe të gjakut), ndodh depozitimi i tepërt i hemoglobinës së lirë ( lirohet kur qelizat e kuqe të gjakut shpërbëhen) në zonën e filtrave glomerular, gjë që çon në sindromën nefrotike.
Dëmtimi i indeve të veshkave nga substancat toksike quhet nefropati toksike. Mund të jetë akut ose kronik. Nefropatia akute toksike zakonisht çon në zhvillimin e glomerulonefritit akut ( inflamacion i glomerulave të veshkave) dhe më pas në insuficiencë renale akute. Nefropatia kronike shoqërohet me shfaqjen e glomerulonefritit kronik dhe insuficiencës renale kronike. Sindroma nefrotike në nefropatinë toksike shkaktohet pikërisht nga glomerulonefriti akut ose kronik.
Klasifikimi i sindromës nefrotike
 Sindroma nefrotike është e dy llojeve - parësore dhe dytësore. Ndarja në këto lloje është për shkak të shkakut rrënjësor të zhvillimit të tij. Sindroma primare nefrotike shkaktohet nga sëmundja e veshkave. Në tipin dytësor, sindroma nefrotike shfaqet për shkak të pranisë së patologjive te pacienti që prekin kryesisht organet e tjera dhe jo veshkat. Ekziston gjithashtu një klasifikim i sindromës nefrotike në varësi të shkallës së përgjigjes së saj ndaj trajtimit me barna hormonale ( prednisone). Në këtë klasifikim, sindroma nefrotike ndahet në lloje rezistente ndaj steroideve dhe të ndjeshme ndaj steroideve.
Sindroma nefrotike është e dy llojeve - parësore dhe dytësore. Ndarja në këto lloje është për shkak të shkakut rrënjësor të zhvillimit të tij. Sindroma primare nefrotike shkaktohet nga sëmundja e veshkave. Në tipin dytësor, sindroma nefrotike shfaqet për shkak të pranisë së patologjive te pacienti që prekin kryesisht organet e tjera dhe jo veshkat. Ekziston gjithashtu një klasifikim i sindromës nefrotike në varësi të shkallës së përgjigjes së saj ndaj trajtimit me barna hormonale ( prednisone). Në këtë klasifikim, sindroma nefrotike ndahet në lloje rezistente ndaj steroideve dhe të ndjeshme ndaj steroideve. Sindroma nefrotike primare
Sindroma primare nefrotike zhvillohet me glomerulonefrit akut ose kronik ( inflamacion i glomerulave të veshkave) dhe disa sëmundje gjenetike të veshkave ( sindromi nefrotik kongjenital). Sindroma nefrotike idiopatike klasifikohet gjithashtu si sindroma nefrotike primare. Në sindromën nefrotike idiopatike, shkaku i dëmtimit të veshkave është i panjohur.Sindroma nefrotike dytësore
Sindroma nefrotike sekondare shfaqet me një sërë sëmundjesh të organeve dhe indeve të tjera, për shembull, alergjitë, vaskuliti sistemik, helmimi me substanca toksike, tromboza venoze, sëmundjet e gjakut, diabeti mellitus, amiloidoza, sëmundjet infektive dhe reumatike, nefriti tubulointersticial. Dëmtimi i indit të veshkave në këto patologji nuk shoqërohet gjithmonë me sindromën nefrotike dhe, në disa raste, veshkat nuk preken fare, prandaj mendohet se zhvillimi i kësaj sindrome në këto patologji është dytësor.Sindroma nefrotike rezistente ndaj steroideve
Sindroma nefrotike rezistente ndaj steroideve është një sindromë nefrotike që nuk zhduket tek njerëzit ( jo në remision) pas një kursi tetë-javor të terapisë steroide me prednizon.Sindroma nefrotike e ndjeshme ndaj steroideve
sindroma nefrotike e ndjeshme ndaj steroideve ( SCNS) vërehet në ata pacientë që kanë një përgjigje pozitive ndaj trajtimit me prednizolon. Zakonisht falja ( zhdukja e simptomave dhe shenjave të sëmundjes) Kjo sindromë shfaqet pas 2-4 javësh trajtimi me steroide. Në disa raste, periudha mund të zgjatet në 4-8 javë. Relapsa ( rishfaqja e simptomave dhe shenjave të sëmundjes) sindroma nefrotike mund të shfaqet pasi kalon në remision gjatë trajtimit, ose mund të mos shfaqet fare.Sindroma nefrotike e ndjeshme ndaj steroideve ndahet në disa lloje ( jo relapsues, rrallë relapsues, shpesh relapsues, i varur nga steroidet). Me SSNS jo të përsëritura, rikthimet e sëmundjes nuk ndodhin, falja e patologjisë është shumë e gjatë. Me SSNS rrallë të përsëritura, relapsat ndodhin më pak se dy herë në 6 muaj, dhe me SSNS shpesh të përsëritura, rikthimet ndodhin të paktën dy herë në gjashtë muaj. Në SSNS të varura nga steroidet, shfaqja e recidivave zakonisht shoqërohet me ndërprerjen e kursit të terapisë hormonale me prednizolon, ndonjëherë recidivat e tilla mund të jenë për shkak të një reduktimi të dozës së barit (; prednisone) merret gjatë trajtimit.
Simptomat e sindromës nefrotike
 E vetmja simptomë specifike e sindromës nefrotike është ënjtja. Simptoma të tjera ( për shembull, të përziera, të vjella, dhimbje në zemër, dobësi, ulje të performancës, gulçim, rritje dhe zhvillim të dëmtuar, etj.), të cilat mund të shfaqen te një pacient me këtë patologji, klasifikohen si manifestime jospecifike të saj. Këto simptoma janë shtesë. Ato mund të ndodhin ose jo me të. Ënjtja shërben gjithmonë si një nga kriteret klinike të detyrueshme për sindromën nefrotike.
E vetmja simptomë specifike e sindromës nefrotike është ënjtja. Simptoma të tjera ( për shembull, të përziera, të vjella, dhimbje në zemër, dobësi, ulje të performancës, gulçim, rritje dhe zhvillim të dëmtuar, etj.), të cilat mund të shfaqen te një pacient me këtë patologji, klasifikohen si manifestime jospecifike të saj. Këto simptoma janë shtesë. Ato mund të ndodhin ose jo me të. Ënjtja shërben gjithmonë si një nga kriteret klinike të detyrueshme për sindromën nefrotike. Vështirësia në diagnostikimin e sindromës nefrotike është se kjo sindromë është më shumë laboratorike sesa klinike, pasi shumica e shenjave të saj përcaktohen duke përdorur teste laboratorike dhe nuk njihen gjatë ekzaminimit rutinë të pacientit. Prandaj, për të vërtetuar faktin se një pacient ka sindromën nefrotike, nuk mjafton thjesht të zbulohet ënjtja në trupin e tij. Në raste të tilla, ai duhet të përshkruajë analizat e nevojshme laboratorike.
Simptomat kryesore të vërejtura në pacientët me sindromën nefrotike
| Simptoma | Mekanizmi i shfaqjes së kësaj simptome | Si shfaqet kjo simptomë? |
| Edema | Në sindromën nefrotike, trupi i pacientit humbet sasi të mëdha të proteinave përmes veshkave. Kjo proteinë vjen në urinë nga plazma e gjakut. Humbje të tilla të vazhdueshme shoqërohen me një ulje të sasisë së proteinave në gjak. Një nga funksionet e proteinave plazmatike është ruajtja e presionit onkotik të gjakut. Ky presion përcakton se në cilin drejtim do të lëvizë lëngu intravaskular. Sa më pak proteina në plazmë, aq më i ulët është presioni onkotik i saj. Nëse presioni onkotik në enët është i ulët, atëherë lëngu nuk qëndron në to për një kohë të gjatë dhe i lë ato, duke hyrë në hapësirat ndërqelizore ( sepse presioni është më i lartë në to) inde të ndryshme të pasura me yndyrë nënlëkurore, duke rezultuar në formimin e edemës. | Ashpërsia e edemës zakonisht lidhet ( i lidhur) me një shkallë proteinurie ( pra intensiteti i humbjes së proteinave të pacientit në urinë). Ënjtja, si rregull, fillimisht shfaqet në zonën e fytyrës, qepallat, pjesën e poshtme të shpinës dhe organet gjenitale. Më tej, ënjtja përhapet në krahë dhe këmbë, më rrallë në bust. Shkalla e shfaqjes dhe shpërndarjes së edemës mund të ndryshojë. Ato mund të zhvillohen menjëherë, fjalë për fjalë brenda natës, ose mund të shfaqen gradualisht gjatë disa ditëve, javëve dhe madje edhe muajve. Kur palpohet, lëkura e fryrë është e butë ( të lirshme). Nëse shtypni mbi të, atëherë menjëherë pas kësaj formohet një vrimë në vendin e depresionit. Zonat e edemës në sindromën nefrotike lëvizin lehtësisht. Ënjtja e organeve gjenitale të jashtme vështirëson urinimin. |
| Rrahjet e zemrës | Në shumicën e pacientëve me sindromën nefrotike, lëngu grumbullohet jo vetëm nga jashtë ( nën lëkurë), duke shkaktuar edemë periferike, por edhe në kavitete të ndryshme të trupit. Nëse akumulimi i lëngjeve ndodh në zgavrën e perikardit ( qese kardiake), më pas pacienti përjeton palpitacione dhe dhimbje në zonën e zemrës. Akumulimi i lëngjeve në zgavrën e kraharorit ( hidrotoraks) shkakton gulçim. Lëngu që hyn në zgavrën e barkut kontribuon në zhvillimin e ascitit dhe shfaqjen e të përzierave, të vjellave, diarresë dhe fryrjes. | Simptomat kardiake ( dhimbje, palpitacione), janë pak më pak të zakonshme sesa nga trakti gastrointestinal ( nauze, të vjella, diarre) dhe mushkëritë ( dispne). Intensiteti i këtyre simptomave është gjithmonë individual dhe përcaktohet kryesisht nga shkalla e proteinurisë. Sekuenca e shfaqjes së të gjitha këtyre simptomave mund të ndryshojë. Simptomat gastrointestinale zakonisht shfaqen pas ngrënies. Mungesa e frymëmarrjes, dhimbjet në zemër dhe rrahjet e zemrës janë të pranishme te pacientët si në pushim ashtu edhe gjatë aktivitetit fizik. |
| Dhimbje në zonën e zemrës | ||
| Dispnea | ||
| Nauze | ||
| Të vjella | ||
| Diarreja | ||
| E grisur | Shfaqja e lakrimimit shkaktohet nga ënjtja e konjuktivës ( membrana mukoze) sy. | Sytë e përlotur janë një simptomë e ndërprerë e sindromës nefrotike. |
| Çrregullime të rritjes dhe zhvillimit | Rritja dhe zhvillimi i dëmtuar ndodh si rezultat i çrregullimeve të ndryshme metabolike që mund të identifikohen në sindromën nefrotike. Për shembull, me këtë patologji sasia e mikroelementeve në trup zvogëlohet ( hekur, zink, kobalt) dhe makroelementet ( kalciumit), duke luajtur një rol të madh në zhvillimin dhe rritjen e indeve të ndryshme ( kockat, sistemin nervor, lëkurën, kërcin etj.). | Rritja dhe zhvillimi i dëmtuar vërehen mjaft qartë tek fëmijët që vuajnë nga sindroma nefrotike për një kohë të gjatë. Fëmijë të tillë shpesh mbeten prapa bashkëmoshatarëve të tyre në zhvillim, si në aspektin e përgjithshëm fizik ashtu edhe në atë intelektual. |
| Tetania | Në sindromën nefrotike për shkak të çrregullimeve të metabolizmit të kalciumit ( ka shumë pak në gjak) mund të vërehen sulme konvulsive ( tetania). Hipokalcemia ( ulje e kalciumit në gjak) ndodh si rezultat i një çrregullimi metabolik të metabolitëve ( produktet e këmbimit) vitamina D në trup, e cila është e përfshirë në rregullimin e metabolizmit fosfor-kalcium. | Tetania nuk shfaqet në të gjithë pacientët. Vërehet më shpesh tek fëmijët dhe kombinohet me shenja të osteomalacisë dhe osteoporozës ( ngadalësimi i rritjes dhe zhvillimit të kockave, brishtësia e tepërt e tyre, deformimi i skeletit, zhvillimi i frakturave, shfaqja e dhimbjeve në kocka dhe muskuj etj.). |
| Zbehja e lëkurës | Zbehja e lëkurës, dhimbja e kokës, ulja e aftësisë për të punuar dhe dobësia shfaqen me sindromën nefrotike për shkak të pranisë së anemisë ( ulje e sasisë së hemoglobinës dhe rruazave të kuqe të gjakut në gjak). | Këto simptoma janë mjaft të zakonshme tek pacientët me sindromën nefrotike. Ato shfaqen periodikisht ose janë vazhdimisht të pranishme. Intensiteti i tyre është gjithmonë individual. |
| Dhimbje koke | ||
| Zvogëlimi i aftësisë për të punuar | ||
| Dobësi | ||
| Shtim në peshë | Shtimi i peshës shkaktohet nga akumulimi i lëngjeve shtesë në yndyrën nënlëkurore dhe në zgavra të ndryshme të trupit ( gjoksi, barku etj.). | Një rritje e peshës trupore ndodh kur lëngu i lirë grumbullohet në inde. Shkalla e rritjes së saj nuk mund të parashikohet, pasi varet nga shumë faktorë ( ushqyerja e pacientit, prania e sëmundjeve shtesë, ashpërsia e sindromës nefrotike, etj.). |
| Ndryshimet distrofike në lëkurë dhe shtojcat e saj | Ndryshimet distrofike në lëkurë dhe shtojcat e saj ( thonjtë, flokët) në sindromën nefrotike shkaktohen nga çrregullime në metabolizmin e mikroelementeve ( zink, hekur, kobalt, bakër) dhe ulje të përqendrimit të tyre në gjak. | Lëkura me sindromën nefrotike është e thatë, e ashpër dhe shpesh zhvishet. Mund të shihni të çara në të. Flokët dhe thonjtë bëhen të brishtë dhe të shurdhër. |
Shenjat e sindromës nefrotike
Sindroma nefrotike karakterizohet nga shfaqja e simptomave të caktuara tek pacienti. Pothuajse të gjitha këto shenja kanë të bëjnë me tregues laboratorikë, kështu që ato përcaktohen duke kryer studime të veçanta. Ndryshimet kryesore të vërejtura në sindromën nefrotike mund të identifikohen duke përdorur një numërim të plotë të gjakut, testin biokimik të gjakut, ekzaminimin e sistemit hemostatik dhe një analizë të përgjithshme të urinës. Shenja kryesore e sindromës nefrotike në një analizë të përgjithshme të urinës është proteinuria masive ( ekskretimi i proteinave në urinë), në të cilën përmbajtja totale e proteinave në urinë duhet të kalojë 3,0 - 3,5 gram në ditë. Humbjet e tilla të proteinave janë një nga kriteret kryesore për sindromën nefrotike tek të rriturit ( përveç edemës, hipoproteinemisë dhe hipoalbuminemisë).Tek fëmijët, shkalla e proteinurisë llogaritet në bazë të peshës së tyre trupore. Në sindromën nefrotike, sasia e proteinave të humbura nga veshkat e tyre duhet të jetë më shumë se 50 mg për kilogram të peshës trupore në ditë. Përveç proteinurisë, leukocituria mund të vërehet mjaft shpesh në një analizë të përgjithshme të urinës në sindromën nefrotike ( shfaqja e leukociteve në urinë) dhe hematuria ( shfaqja e rruazave të kuqe të gjakut në urinë). Hiperaminoaciduria është shumë më pak e zakonshme ( ), glukozuri ( ), hiperfosfaturia ( ).
Shenjat kryesore të sindromës nefrotike në një test gjaku biokimik janë hipoproteinemia ( ), hipoalbuminemia ( ulje e albuminës në gjak), hiperlipidemia ( ), dhe dytësore - një rritje në ure, një rënie në sasinë e hekurit, zinkut, kobaltit, kalciumit në gjak. Shfaqja e hipoproteinemisë në sindromën nefrotike shkaktohet jo vetëm nga dëmtimi i filtrit glomerular dhe humbja e drejtpërdrejtë e proteinave të plazmës në urinë, gjë që vihet re në të gjitha sëmundjet që shkaktojnë këtë sindromë. Një pjesë e proteinës plazmatike në sindromën nefrotike hiqet nga shtrati vaskular dhe i nënshtrohet katabolizmit intensiv. procesi i kalbjes) në inde të ndryshme. Përveç kësaj, me këtë sindrom, shumë proteina, si rezultat i zhvillimit të edemës periferike, tentojnë të lënë enët në intersticial ( ndërqelizore) Tekstil.
Përmbajtja totale e proteinave në serumin e gjakut në sindromën nefrotike zvogëlohet në 25-40 g/l. Ndryshime të tilla tregojnë një shkallë mjaft të theksuar të hipoproteinemisë. Mekanizmat e zhvillimit të hipoalbuminemisë në sindromën nefrotike janë të ngjashme me ato që shkaktojnë shfaqjen e hipoproteinemisë. Përqendrimi i albuminës në plazmën e gjakut me këtë patologji mund të bjerë në 8-35 g/l. Meqenëse albuminat kryejnë shumë funksione të rëndësishme në sistemin e qarkullimit të gjakut ( psh transportojnë hormone, barna, minerale, lidhin metabolitë të ndryshëm toksikë dhe i transferojnë në mëlçi etj.), pastaj rënia e përqendrimit të tyre çon në çrregullime metabolike ( metabolizmin) në të gjithë trupin. Albumi gjithashtu ndihmon në ruajtjen e presionit onkotik të gjakut. Prandaj, ulja e tyre shoqërohet me një rritje edhe më të madhe të edemës periferike.
Hiperlipidemia nuk shërben si bazë ( opsionale) kriter për diagnostikimin e sindromës nefrotike, por është një nga ( shumë shpesh, por jo gjithmonë) shenjat e tij. Hiperlipidemia është një term i përgjithshëm për një rritje të sasisë së yndyrës në gjakun e një pacienti, por në thelb përfshin ndryshime jonormale në disa parametra. disa prej të cilave përfshijnë jo vetëm yndyrna). Në veçanti, me sindromën nefrotike ka një rritje të niveleve në gjak të kolesterolit total, acideve yndyrore të paesterifikuara, triglicerideve dhe lipoproteinave me densitet të ulët. LDL), apoproteina B.
Origjina e hiperlipidemisë në këtë sindromë shpjegohet me disa teori. Kryesorja është ajo e bazuar në mekanizmin e hipoalbuminemisë. Fakti është se hipoalbuminemia stimulon sintezën në mëlçi të një sasie të shtuar të proteinave të plazmës së gjakut dhe transportuesve të veçantë ( lipoproteinat), të cilat transportojnë yndyrnat në gjak. Meqenëse pacienti ka sindromën nefrotike, shumica e proteinave të prodhuara në mëlçi humbet përmes veshkave ( ndërsa sasia e shtuar e lipoproteinave në gjak vazhdon dhe gradualisht rritet, gjë që indirekt kontribuon në akumulimin e yndyrave).
Një teori tjetër sugjeron që hiperlipidemia në sindromën nefrotike është pjesërisht për shkak të proceseve të prishjes së dëmtuar ( katabolizmi) yndyrnat, për shkak të ndërprerjes së disa enzimave ( për shembull, lipoprotein lipaza) përgjegjës për këtë proces. Prania e hiperlipidemisë në sindromën nefrotike ka një efekt të dëmshëm në gjendjen e sistemit kardiovaskular ( nxit zhvillimin e aterosklerozës) dhe përkeqëson prognozën e vetë sindromës, pasi rritja e përmbajtjes së yndyrave në gjak përfundimisht çon në depozitimin e tyre në strukturat e glomerulave renale ( sidomos ato që janë të dëmtuara). Akumulimi i yndyrës në glomerula stimulon zhvillimin e ndryshimeve inflamatore dhe sklerotike në to, të cilat kontribuojnë në forcimin e sindromës nefrotike.
Ndryshimet në sistemin hemostatik ( pra sistemi i koagulimit të gjakut) në sindromën nefrotike ndikojnë në lidhjen qelizore dhe plazmokoaguluese të saj. Nëse flasim për ndryshime në njësinë qelizore, atëherë këtu, kryesisht, vërehen ndryshime patologjike në trombocitet, të cilat fitojnë një aftësi të shtuar për ngjitje ( ngjitje në çdo sipërfaqe, zakonisht në endotelin vaskular) dhe në grumbullim ( trombocitet që ngjiten së bashku). Kjo shkaktohet nga një rritje në sasinë e fibrinogjenit në plazmën e gjakut, si dhe nga hiperlipidemia ( sasi e shtuar e yndyrave në gjak), hipoalbuminemia ( ulje e sasisë së albuminës në gjak) dhe një rënie në prodhimin e oksidit nitrik në qelizat endoteliale vaskulare, gjë që parandalon grumbullimin e tepërt të trombociteve.
Në lidhjen plazmatike-koaguluese të hemostazës, përveç rritjes së fibrinogjenit të përmendur më lart, rritet edhe përqendrimi i disa faktorëve të koagulimit në gjak ( ). Krahas funksionimit të sistemit të koagulimit të gjakut në sindromën nefrotike, prishet edhe funksionimi i sistemit antikoagulues, i cili normalisht balancon me sistemin e koagulimit dhe kontrollon aktivitetin e tij. Çrregullimet në sistemin antikoagulant ndodhin në sistemin e fibrinolizës, i cili është përgjegjës për dekompozimin ( resorbimi) mpiksje të reja gjaku në enët. Këto çrregullime shkaktohen nga humbja në urinë e komponentëve kryesorë të sistemit të fibrinolizës ( kryesisht plazminogen). Në sindromën nefrotike, pacienti humbet një sasi të mjaftueshme të antikoagulantëve natyralë përmes veshkave ( antitrombina III, proteina S), duke parandaluar formimin e mpiksjes së gjakut në enët e gjakut. Për shkak të ndryshimeve kaq të mëdha dhe serioze në sistemin hemostatik, pacientët me sindromën nefrotike shumë shpesh përjetojnë trombozë të venave të thella të këmbëve, venave renale, arterieve koronare dhe komplikime tromboembolike ( më shpesh - emboli pulmonare - PE).
Diagnoza e sindromës nefrotike
 Diagnoza e sindromës nefrotike bëhet në bazë të rezultateve klinike ( marrja e anamnezës, palpimi, ekzaminimi i pacientit) dhe laboratori ( analiza e përgjithshme, biokimike e gjakut, analiza e përgjithshme e urinës, studimi i gjendjes së sistemit hemostatik) hulumtim. Një pjesë e rëndësishme e diagnostikimit të kësaj sindrome është përcaktimi i shkakut të saj ( meqenëse sindroma nefrotike nuk është një sëmundje e pavarur, por shfaqet në sfondin e sëmundjeve të tjera të ndryshme). Për këtë qëllim, përshkruhen jo vetëm metodat e përdorura për diagnostikimin e vetë sindromës nefrotike, por edhe disa ekzaminime të tjera, për shembull, metodat e kërkimit të rrezatimit ( ultratinguj, tomografi kompjuterike, rezonancë magnetike), teste të tjera laboratorike ( analiza imunologjike, gjenetike e gjakut, analiza e urinës sipas Nechiporenkos, sipas Zimnitsky, etj.), biopsia e veshkave, elektrokardiograma ( EKG), urografia, shintigrafia, radiografia pulmonare etj. Këto studime shtesë ndihmojnë jo vetëm në zbulimin e patologjisë themelore, por edhe në vendosjen e komplikimeve të ndryshme të sindromës nefrotike.
Diagnoza e sindromës nefrotike bëhet në bazë të rezultateve klinike ( marrja e anamnezës, palpimi, ekzaminimi i pacientit) dhe laboratori ( analiza e përgjithshme, biokimike e gjakut, analiza e përgjithshme e urinës, studimi i gjendjes së sistemit hemostatik) hulumtim. Një pjesë e rëndësishme e diagnostikimit të kësaj sindrome është përcaktimi i shkakut të saj ( meqenëse sindroma nefrotike nuk është një sëmundje e pavarur, por shfaqet në sfondin e sëmundjeve të tjera të ndryshme). Për këtë qëllim, përshkruhen jo vetëm metodat e përdorura për diagnostikimin e vetë sindromës nefrotike, por edhe disa ekzaminime të tjera, për shembull, metodat e kërkimit të rrezatimit ( ultratinguj, tomografi kompjuterike, rezonancë magnetike), teste të tjera laboratorike ( analiza imunologjike, gjenetike e gjakut, analiza e urinës sipas Nechiporenkos, sipas Zimnitsky, etj.), biopsia e veshkave, elektrokardiograma ( EKG), urografia, shintigrafia, radiografia pulmonare etj. Këto studime shtesë ndihmojnë jo vetëm në zbulimin e patologjisë themelore, por edhe në vendosjen e komplikimeve të ndryshme të sindromës nefrotike. Metodat për diagnostikimin e sindromës nefrotike
| Emri i metodës | Metodologjia | Çfarë shenjash të sindromës nefrotike zbulon kjo metodë? |
| Marrja e historisë | Historia ( të dhëna anamnestike) është informacioni i marrë nga një mjek kur merr në pyetje një pacient gjatë një konsultimi mjekësor. Të dhënat anamnestike përfshijnë jo vetëm ankesat e pacientit, por edhe informacione të tjera të rëndësishme në lidhje me rrethanat e shfaqjes së sëmundjes, ecurinë e saj klinike, si dhe kushtet e jetesës së vetë pacientit. | Në procesin e mbledhjes së anamnezës, ju mund të zbuloni simptomat kryesore të sindromës nefrotike ( për shembull, ënjtje, nauze, të vjella, dhimbje në zemër, dobësi, ulje të performancës, gulçim, rritje dhe zhvillim të dëmtuar, etj.), sekuenca e paraqitjes dhe intensitetit të tyre. Një hap i rëndësishëm në mbledhjen e anamnezës është të përcaktohet nëse pacienti ka sëmundje të veshkave ose pankreasit ( diabeti mellitus), enët e gjakut, sëmundjet reumatizmale dhe përdorimi i substancave të ndryshme toksike që mund të kontribuojnë në zhvillimin e sindromës nefrotike. |
| Ekzaminimi i pacientit | Pacienti ekzaminohet nga një mjek gjatë një konsultimi. Thelbi i metodës është një ekzaminim vizual i integritetit të jashtëm të trupit të pacientit për të identifikuar ndryshimet jonormale. | Në sindromën nefrotike, ndryshimet më së shpeshti gjenden në lëkurë dhe derivatet e saj ( flokët, thonjtë), sistemi muskulor, kyçet. Lëkura e pacientëve është zakonisht e fryrë, me ndryshime distrofike ( i krisur, i plasaritur, i zbehtë, i thatë), flokët dhe thonjtë janë të brishtë dhe të shurdhër. Pas uljes së ënjtjes, mund të zbulohet atrofia e muskujve ( ulje e masës muskulore). Disa nyje mund të zmadhohen për shkak të akumulimit të lëngjeve në to. |
| Palpimi | Palpimi ( palpimi) mjeku ekzaminon zona të caktuara të trupit të pacientit gjatë ekzaminimit të tij. | Shenjat kryesore që mund të zbulohen me palpim janë hepatomegalia ( zmadhimi i mëlçisë) dhe ënjtje. Edema është shenja kryesore klinike e sindromës nefrotike. Disa ënjtje mund të mos zbulohen gjatë ekzaminimit normal vizual. Në raste të tilla, palpimi ndihmon. Mjeku i nevojitet për të sqaruar natyrën e edemës. Edema në sindromën nefrotike është e butë, lëviz lehtësisht dhe ka një konsistencë të ngjashme me brumin. |
| Analiza e përgjithshme e gjakut | Gjaku për analizat e përgjithshme dhe biokimike të gjakut merret nga vena ulnare, në mëngjes, me stomakun bosh. Më pas dorëzohet në laborator, ku analizohet në analizues të veçantë biokimik dhe hematologjik. | Një test i përgjithshëm i gjakut për sindromën nefrotike mund të zbulojë anemi ( ulje e numrit të qelizave të kuqe të gjakut dhe hemoglobinës), rritja e ESR ( shkalla e rendimetit te eritrociteve), eozinofili ( nivele të rritura të eozinofileve në gjak), leukocitoza ( rritja e numrit të qelizave të bardha të gjakut) dhe limfocitoza ( rritja e numrit të limfociteve). |
| Kimia e gjakut | Një test biokimik gjaku ndihmon në zbulimin e disa ndryshimeve në përbërjen biokimike të gjakut të pacientit, për shembull, hipoproteinemia ( ulje e proteinave totale në gjak), hipoalbuminemia ( ulje e albuminës në gjak), një rritje në përqendrimin e kolesterolit, acideve yndyrore të paesterifikuara, triglicerideve, lipoproteinave me densitet të ulët ( LDL), apoproteina B, ure, kreatinina, pakësimi i sasisë së hekurit, zinkut, kobaltit, kalciumit. | |
| Analiza e përgjithshme e urinës | Mbledhja e urinës kryhet në mëngjes. Urina duhet të mblidhet në enë plastike sterile 200 ml. Urina e mbledhur më pas duhet të dërgohet në laborator, ku do të analizohet biokimikisht dhe mikroskopikisht. | Shenja kryesore e sindromës nefrotike në një analizë të përgjithshme të urinës tek të rriturit është proteinuria e rëndë ( ekskretimi i proteinave në urinë), në të cilën përmbajtja totale e proteinave në urinë kalon 3,0 - 3,5 gram në ditë. Tek fëmijët, proteinuria, karakteristike e sindromës nefrotike, duhet të arrijë 50 mg/kg peshë trupore/ditë ose më shumë. Ndonjëherë leukocituria shfaqet me këtë sindrom ( shfaqja e leukociteve në urinë), hematuria ( shfaqja e rruazave të kuqe të gjakut në urinë), hiperaminoaciduria ( ekskretimi i sasive të shtuara të aminoacideve në urinë), glukozuri ( nivele të rritura të glukozës në urinë), hiperfosfaturia ( ekskretimi i sasive të shtuara të fosfatit në urinë). |
| Studimi i sistemit të hemostazës | Për të studiuar sistemin e hemostazës, gjaku venoz merret në stomak bosh nga vena ulnar në mëngjes. Pas kësaj, gjaku vendoset në pajisje speciale ( koagulometrit dhe agregometrat), të cilat llogaritin treguesit kryesorë të sistemit të hemostazës. | Në sindromën nefrotike, një rritje në ngjitjen dhe grumbullimin e trombociteve, hiperfibrinogjenemi ( rritja e sasisë së fibrinogjenit në gjak), përqendrimet e rritura të disa faktorëve të koagulimit ( II, V, VII, VIII, XIII, faktori von Willebrand), ulje e plazminogenit, antitrombinës III dhe proteinës S. Trombocitoza ( rritja e numrit të trombociteve) rrallë zbulohet në sindromën nefrotike. |
Trajtimi i sindromës nefrotike
 Trajtimi i sindromës nefrotike duhet të kryhet në tre fusha kryesore. Së pari duhet trajtuar patologjia themelore ( për shembull, alergjitë, diabeti, sëmundjet infektive etj.), e cila provokoi shfaqjen e kësaj sindrome. Dozat e të gjitha barnave dhe zgjedhja e tyre, në raste të tilla, varen nga sëmundja që shkaktoi sindromën nefrotike, ashpërsia e saj, ashpërsia e vetë sindromës, gjendja e përgjithshme e pacientit, prania e funksionit të dëmtuar të organeve të ndryshme në pacienti ( zemra, veshkat, mëlçia, zorrët etj.), mosha e tij etj.
Trajtimi i sindromës nefrotike duhet të kryhet në tre fusha kryesore. Së pari duhet trajtuar patologjia themelore ( për shembull, alergjitë, diabeti, sëmundjet infektive etj.), e cila provokoi shfaqjen e kësaj sindrome. Dozat e të gjitha barnave dhe zgjedhja e tyre, në raste të tilla, varen nga sëmundja që shkaktoi sindromën nefrotike, ashpërsia e saj, ashpërsia e vetë sindromës, gjendja e përgjithshme e pacientit, prania e funksionit të dëmtuar të organeve të ndryshme në pacienti ( zemra, veshkat, mëlçia, zorrët etj.), mosha e tij etj. Drejtimi i dytë i trajtimit është terapi simptomatike dhe patogjenetike e vetë sindromës, e cila ka për qëllim eliminimin e edemës dhe uljen e proteinurisë ( ekskretimi i proteinave në urinë), rivendosja e ekuilibrit të lipideve dhe ruajtja e funksionimit normal të sistemit hemostatik.
Për të zvogëluar edemën, përshkruhen diuretikë ( furosemid, veroshpiron). Ndonjëherë diuretikët ( diuretikët) janë përshkruar së bashku me preparatet e dekstranit ( reopoliglucina dhe reoglumani), të cilat përmirësojnë mikroqarkullimin dhe janë zëvendësues të plazmës. Për edemë shumë të rëndë, përshkruhet albumina pa kripë ( për të korrigjuar nivelin total të proteinave në plazmën e gjakut). Për të zvogëluar sekretimin e proteinave në urinë, përshkruhen glukokortikoidet ( prednizolon, metilprednizolon), citostatikët ( azatioprina, ciklosporina, ciklofosfamidi, klorobutina, mikofenolati mofetil etj.), frenuesit ACE ( ramipril, enalapril, lisinopril). Glukokortikoidet dhe citostatikët kanë një efekt imunosupresiv në sistemin imunitar të pacientit, për shkak të të cilit ato ndihmojnë në reduktimin e proceseve inflamatore në glomerulat renale dhe, në këtë mënyrë, zvogëlojnë proteinurinë.
Efekti antiproteinurik i frenuesve ACE është se këto barna ndihmojnë në uljen e presionit intraglomerular në kapilarët e glomerulave, dhe gjithashtu zvogëlojnë përshkueshmërinë e filtrit glomerular për proteinat e mëdha. Përveç kësaj, ACE inhibitorët përdoren për sindromën nefrotike në rastet kur rritet presioni sistemik i gjakut të pacientit. Për të rivendosur ekuilibrin e lipideve, mjekët zakonisht përshkruajnë frenues të reduktazës HMG-CoA ( lovastatin), fibrate ( fenofibrat, gemfibrozil), probukol, acid nikotinik. Antikoagulantët ( heparina) dhe agjentët kundër trombociteve ( dipiridamol, aspirinë) janë të nevojshme që pacientë të tillë të ruajnë funksionimin normal të sistemit hemostatik dhe të parandalojnë trombozën.
Drejtimi i tretë i trajtimit të sindromës nefrotike është terapia që synon parandalimin dhe eliminimin e komplikimeve të saj ( krizë nefrotike, trombozë, sëmundje infektive, insuficiencë renale akute, alergji, edemë cerebrale dhe retinës). Zgjedhja e barnave dhe dozimi i tyre në këtë drejtim varet nga shumë faktorë ( gjendja e pacientit, ashpërsia e sindromës nefrotike, reagimi i trupit ndaj terapisë etiotropike në vazhdim, prania e sëmundjeve të organeve të tjera tek pacienti, etj.), duke përcaktuar mundësinë e zhvillimit të një ndërlikimi të veçantë.
Dietë për sindromën nefrotike
 Në rast të sindromës nefrotike, është e nevojshme të kufizohet marrja e kripës së kuzhinës në 3 gram në ditë. Kjo është e nevojshme atëherë për të reduktuar sasinë e klorurit të natriumit që hyn në trup, i cili është një nga faktorët që shkakton zhvillimin e edemës në sindromën nefrotike. Këshillohet që të përjashtohen të gjitha ushqimet e kripura nga dieta ( turshi, marinada, erëza, peshk etj.). Është veçanërisht e rëndësishme të mos hani ushqime të kripura kur rritet ënjtja. Pavarësisht se me këtë sindromë ka një humbje të konsiderueshme të proteinave në urinë, konsumimi i sasive të konsiderueshme të proteinave ose administrimi intravenoz i proteinave nuk përmirëson gjendjen e pacientëve të tillë, prandaj rekomandohet të ndiqni një dietë me pak proteina. .
Në rast të sindromës nefrotike, është e nevojshme të kufizohet marrja e kripës së kuzhinës në 3 gram në ditë. Kjo është e nevojshme atëherë për të reduktuar sasinë e klorurit të natriumit që hyn në trup, i cili është një nga faktorët që shkakton zhvillimin e edemës në sindromën nefrotike. Këshillohet që të përjashtohen të gjitha ushqimet e kripura nga dieta ( turshi, marinada, erëza, peshk etj.). Është veçanërisht e rëndësishme të mos hani ushqime të kripura kur rritet ënjtja. Pavarësisht se me këtë sindromë ka një humbje të konsiderueshme të proteinave në urinë, konsumimi i sasive të konsiderueshme të proteinave ose administrimi intravenoz i proteinave nuk përmirëson gjendjen e pacientëve të tillë, prandaj rekomandohet të ndiqni një dietë me pak proteina. . Marrja ditore e proteinave për pacientë të tillë duhet të llogaritet në bazë të peshës së tyre trupore ( 0,8 – 1,0 g/kg). Përveç kripës dhe proteinave, të gjithë pacientët me sindromën nefrotike duhet gjithashtu të reduktojnë marrjen e yndyrës ( deri në 70 – 85 g) në ditë. Kjo masë ju lejon të niveloni intensitetin e hiperlipidemisë ( një gjendje e lidhur me sasi të shtuara të yndyrës në gjak), i cili mjaft shpesh shfaqet te pacientët me sindromë nefrotike dhe shërben si faktor rreziku për zhvillimin e aterosklerozës.
Ushqimet që mund dhe nuk mund të hani nëse keni sindromën nefrotike
| Mund të konsumohet | Nuk mund të konsumohet |
|
|

Sa mund të zgjasë sindroma nefrotike?
 Është mjaft e vështirë të thuhet saktësisht se sa mund të zgjasë sindroma nefrotike, pasi ecuria dhe prognoza e saj varen nga shumë faktorë të ndryshëm ( mosha e pacientit, natyra e dëmtimit të veshkave, lloji i sëmundjes themelore, kohëzgjatja e saj, përshtatshmëria e medikamenteve të përdorura, prania e komplikimeve, etj.). Një nga treguesit e rëndësishëm prognostik klinik të sindromës nefrotike është niveli i përgjigjes së tij ndaj terapisë hormonale dhe imunosupresive. Nëse një pacient zhvillon sindromën nefrotike rezistente ndaj steroideve, prognoza e sëmundjes është e pafavorshme. Nëse mbahet i njëjti aktivitet, sindroma nefrotike do të arrijë fazën terminale të dështimit kronik të veshkave në 5-10 vjet.
Është mjaft e vështirë të thuhet saktësisht se sa mund të zgjasë sindroma nefrotike, pasi ecuria dhe prognoza e saj varen nga shumë faktorë të ndryshëm ( mosha e pacientit, natyra e dëmtimit të veshkave, lloji i sëmundjes themelore, kohëzgjatja e saj, përshtatshmëria e medikamenteve të përdorura, prania e komplikimeve, etj.). Një nga treguesit e rëndësishëm prognostik klinik të sindromës nefrotike është niveli i përgjigjes së tij ndaj terapisë hormonale dhe imunosupresive. Nëse një pacient zhvillon sindromën nefrotike rezistente ndaj steroideve, prognoza e sëmundjes është e pafavorshme. Nëse mbahet i njëjti aktivitet, sindroma nefrotike do të arrijë fazën terminale të dështimit kronik të veshkave në 5-10 vjet. Në sindromën nefrotike të ndjeshme ndaj steroideve, remisioni ( kalimi i patologjisë në një formë joaktive), në shumicën e rasteve, vërehet pas 2-8 javësh trajtim intensiv. E vetmja pengesë e kësaj forme të sindromës nefrotike është se pas hyrjes në remision, mund të rishfaqet, domethënë mund të ndodhë një rikthim ( ripërkeqësim). Parashikimi i rrezikut të përsëritjes së sindromës nefrotike të ndjeshme ndaj steroideve është po aq e vështirë sa parashikimi i kohëzgjatjes totale të kësaj sindrome tek një pacient.
A trajtohet sindroma nefrotike me mjete juridike popullore?
 Sindroma nefrotike nuk rekomandohet të trajtohet me mjete juridike popullore, për shkak të efektivitetit të tyre jashtëzakonisht të ulët. Përveç kësaj, këto barna nuk janë në gjendje të eliminojnë shumicën e patologjive kryesore që kontribuojnë në shfaqjen e sindromës nefrotike. Vlen gjithashtu të kujtojmë se pacienti më shpesh nuk është në gjendje të identifikojë në mënyrë të pavarur praninë e sindromës nefrotike tek ai ose tek të dashurit e tij, pasi për ata që janë afër tij kjo sindromë është më shumë laboratorike sesa klinike. Edema periferike vërehet jo vetëm me sindromën nefrotike, por edhe me sëmundje të tjera, për shembull, dështimi i zemrës, cirroza e mëlçisë, sindroma Parhon, amiloidoza e zorrëve, tumoret e mëlçisë, sëmundja e Crohn, etj. Prandaj, kur shfaqet sindroma edematoze, nuk duhet menjëherë mendoni se pacienti ka zhvilluar sindromën nefrotike.
Sindroma nefrotike nuk rekomandohet të trajtohet me mjete juridike popullore, për shkak të efektivitetit të tyre jashtëzakonisht të ulët. Përveç kësaj, këto barna nuk janë në gjendje të eliminojnë shumicën e patologjive kryesore që kontribuojnë në shfaqjen e sindromës nefrotike. Vlen gjithashtu të kujtojmë se pacienti më shpesh nuk është në gjendje të identifikojë në mënyrë të pavarur praninë e sindromës nefrotike tek ai ose tek të dashurit e tij, pasi për ata që janë afër tij kjo sindromë është më shumë laboratorike sesa klinike. Edema periferike vërehet jo vetëm me sindromën nefrotike, por edhe me sëmundje të tjera, për shembull, dështimi i zemrës, cirroza e mëlçisë, sindroma Parhon, amiloidoza e zorrëve, tumoret e mëlçisë, sëmundja e Crohn, etj. Prandaj, kur shfaqet sindroma edematoze, nuk duhet menjëherë mendoni se pacienti ka zhvilluar sindromën nefrotike. Edema është vetëm një nga kriteret kryesore për diagnostikimin e kësaj sindrome. Pa teste laboratorike, është e pamundur të thuhet me siguri nëse një pacient e ka apo jo. Nëse pacienti e di me siguri që ka sindromën nefrotike dhe ende dëshiron të provojë disa ilaçe popullore, atëherë në këtë rast ai duhet të konsultohet me mjekun e tij përpara se t'i përdorë ato, pasi shumë ilaçe popullore kanë efekte anësore, të cilat mund të jenë të pafavorshme që ndikojnë në rrjedhën. të terapisë medikamentoze.
Cili është ndryshimi midis sindromave nefritike dhe nefrotike?
 Sindroma nefritike, si sindroma nefrotike, nuk është një sëmundje e veçantë. Shfaqet kur glomerulet inflamohen. Procesi inflamator në sindromën nefritike zakonisht shkaktohet nga dëmtimi i strukturave glomerulare nga sistemi imunitar i pacientit. Në sindromën nefritike, ndryshe nga sindroma nefrotike, pacienti duhet të ketë hipertension arterial ( presionin e lartë të gjakut) dhe sindromi urinar ( shfaqja në urinë e rruazave të kuqe të gjakut, proteinave në sasi më të vogla se 3,0 - 3,5 g/l, leukociteve dhe gipsit). Edema mund të ndodhë edhe me sindromën nefritike. Megjithatë, ato, në pjesën më të madhe, mezi dallohen dhe lokalizohen kryesisht në fytyrë, veçanërisht në zonën e qepallave. Ndonjëherë, me sindromën nefritike, falangat e gishtërinjve dhe parakrahëve të të dy duarve ënjten rëndë. Zhvillimi i edemës në këtë sindrom është më shumë për shkak të mbajtjes së natriumit në trup sesa mungesës së proteinave në gjak ( mungesë e rëndë e proteinave në gjak në sindromën nefritike, si rregull, nuk vërehet), siç ndodh në sindromën nefrotike.
Sindroma nefritike, si sindroma nefrotike, nuk është një sëmundje e veçantë. Shfaqet kur glomerulet inflamohen. Procesi inflamator në sindromën nefritike zakonisht shkaktohet nga dëmtimi i strukturave glomerulare nga sistemi imunitar i pacientit. Në sindromën nefritike, ndryshe nga sindroma nefrotike, pacienti duhet të ketë hipertension arterial ( presionin e lartë të gjakut) dhe sindromi urinar ( shfaqja në urinë e rruazave të kuqe të gjakut, proteinave në sasi më të vogla se 3,0 - 3,5 g/l, leukociteve dhe gipsit). Edema mund të ndodhë edhe me sindromën nefritike. Megjithatë, ato, në pjesën më të madhe, mezi dallohen dhe lokalizohen kryesisht në fytyrë, veçanërisht në zonën e qepallave. Ndonjëherë, me sindromën nefritike, falangat e gishtërinjve dhe parakrahëve të të dy duarve ënjten rëndë. Zhvillimi i edemës në këtë sindrom është më shumë për shkak të mbajtjes së natriumit në trup sesa mungesës së proteinave në gjak ( mungesë e rëndë e proteinave në gjak në sindromën nefritike, si rregull, nuk vërehet), siç ndodh në sindromën nefrotike. Cilat janë ndërlikimet e mundshme të sindromës nefrotike?
 Shfaqja e komplikimeve në sindromën nefrotike varet nga shumë faktorë ( lloji i patologjisë themelore që shkaktoi këtë sindromë, ashpërsia e saj, prania e sëmundjeve shtesë tek pacienti, mosha e pacientit, etj.). Shumica e këtyre komplikimeve janë mjaft serioze dhe mund të kërcënojnë jetën e pacientit, ndaj është shumë e rëndësishme të jeni të vetëdijshëm për mundësinë e shfaqjes së tyre dhe të parandaloni zhvillimin e tyre. Në shumicën dërrmuese të rasteve, komplikimet e sindromës nefrotike shfaqen me lupus eritematoz sistemik, vaskulit sistemik, amiloidozë renale dhe diabeti mellitus.
Shfaqja e komplikimeve në sindromën nefrotike varet nga shumë faktorë ( lloji i patologjisë themelore që shkaktoi këtë sindromë, ashpërsia e saj, prania e sëmundjeve shtesë tek pacienti, mosha e pacientit, etj.). Shumica e këtyre komplikimeve janë mjaft serioze dhe mund të kërcënojnë jetën e pacientit, ndaj është shumë e rëndësishme të jeni të vetëdijshëm për mundësinë e shfaqjes së tyre dhe të parandaloni zhvillimin e tyre. Në shumicën dërrmuese të rasteve, komplikimet e sindromës nefrotike shfaqen me lupus eritematoz sistemik, vaskulit sistemik, amiloidozë renale dhe diabeti mellitus. Komplikimet kryesore të sindromës nefrotike janë:
- infeksionet;
- ënjtje e retinës dhe trurit;
- dështimi akut i veshkave;
- kriza nefrotike;
- alergji;
- çrregullime vaskulare.
Me sindromën nefrotike, pacientët shpesh përjetojnë komplikime të ndryshme infektive. Kjo është për shkak të një rënie të rezistencës së përgjithshme ( rezistencës) e trupit të tyre në sfondin e humbjeve të vazhdueshme në urinë të proteinave dhe fraksionit të gama globulinës ( antitrupat). Përveç kësaj, gjatë trajtimit të kësaj patologjie, mjekët shpesh përshkruajnë barna steroide anti-inflamatore ( glukokortikoidet), një nga efektet anësore të të cilit është imunosupresioni ( shtypja e aktivitetit të sistemit imunitar). Sindroma nefrotike zakonisht përfshin një sërë infeksionesh bakteriale, të tilla si pneumonia ( pneumoni), pleurit ( inflamacion i pleurit), empiema pleurale ( grumbullimi i qelbit në zgavrën pleurale), peritoniti ( inflamacion i peritoneumit), sepsë, erizipelë të lëkurës. Ndonjëherë mund të ndodhin infeksione virale dhe kërpudhore.
Ënjtje e retinës dhe trurit
Në disa raste, sindroma nefrotike mund të shkaktojë probleme me shikimin. Kjo është për shkak të ënjtjes së retinës. Retina është një nga shtresat e syrit në të cilën ndodhen qelizat fotoreceptore përgjegjëse për shikimin. Sa më e theksuar të jetë edema e retinës, aq më shumë dëmtohet funksioni vizual i syve. Ënjtja e zgjatur mund të çojë në humbje të shikimit, ndaj është shumë e rëndësishme ta zbuloni dhe eliminoni në kohë. Edema e retinës në sindromën nefrotike është një fenomen i përkohshëm, ai zhduket menjëherë kur niveli i kërkuar i albuminës në gjak plotësohet dhe edema në pjesë të tjera të trupit zhduket. Ënjtja e indeve të trurit është një ndërlikim shumë serioz i sindromës nefrotike. Një ënjtje e tillë shfaqet shumë rrallë dhe, si rregull, ndodh me ënjtje masive të trupit. Simptomat kryesore të tij janë letargjia dhe letargjia e rëndë e pacientit. Në raste të tilla, kërkohet ndërhyrja e detyrueshme mjekësore, pasi edema cerebrale mund të zhvillohet në koma cerebrale.
Dështimi akut i veshkave
Dështimi akut i veshkave ( shkarkues i mbitensionit) është një patologji në të cilën veshkat papritmas ndalojnë së kryeri funksionet e tyre kryesore ( kryejnë filtrimin dhe riabsorbimin) në mënyrë të plotë. AKI nuk është e zakonshme në sindromën nefrotike. Shkaqet e shfaqjes së saj janë zakonisht tromboza e venave renale, sepsa, shoku hipovolemik ( sindromi i shkaktuar nga një rënie në vëllimin e gjakut qarkullues), disa medikamente ( barna anti-inflamatore jo-steroide, diuretikë). Ky ndërlikim vërehet kryesisht tek fëmijët ose të moshuarit. Simptomat kryesore të saj janë oliguria ( ulje e vëllimit të urinës së ekskretuar gjatë ditës), takikardi ( rritje të rrahjeve të zemrës), dobësi, zverdhje të lëkurës, rritje të presionit të gjakut, të përziera, dhimbje barku, hiperkalemi ( rritje e kaliumit në gjak), gulçim, rritje e përqendrimit të kreatininës dhe uresë në gjak.
Kriza nefrotike
Kriza nefrotike është një nga ndërlikimet më të rënda të sindromës nefrotike, e cila ndonjëherë çon në vdekje. Kriza nefrotike është një situatë në të cilën ka një përkeqësim të mprehtë të gjendjes së përgjithshme të pacientëve me sindromë të rëndë nefrotike, e karakterizuar nga edemë e përhapur e pjesëve të ndryshme të trupit, derdhje masive në zgavër ( gjoks, bark), hipoalbuminemia e rëndësishme ( në të cilën përqendrimi i albuminës në plazmën e gjakut bie në 10 g/l) dhe hipovolemia ( kur vëllimi i përgjithshëm i gjakut qarkullues zvogëlohet me 50–60% nën normalen). Në një numër të konsiderueshëm rastesh, kjo krizë zhvillohet në mënyrë spontane dhe të papritur.
Simptomat kryesore të krizës nefrotike janë dhimbje të forta abdominale, eritema migruese e ngjashme me erizipelën ( skuqje) në lëkurë, ndryshime në presionin e gjakut ( mund të rritet ose të ulet), rritje e temperaturës së trupit, leukocitozë ( rritja e numrit të leukociteve në gjak), leukocituria ( prania e leukociteve në urinë). Më shpesh, kriza nefrotike shfaqet me sindromën nefrotike të shkaktuar nga glomerulonefriti kronik, diabeti mellitus, nefriti lupus ( dëmtimi i veshkave për shkak të lupusit eritematoz sistemik).
Faktorët provokues që kontribuojnë në shfaqjen e tij janë terapia joadekuate me diuretikë ( në të cilat vërehet një rënie e shpejtë dhe e ndjeshme e vëllimit të përgjithshëm të gjakut qarkullues), si dhe diarre, disa komplikime infektive të sindromës nefrotike ( infeksionet e zorrëve, pneumonia, infeksionet e lëkurës etj.). Faza e fundit e krizës nefrotike është shoku hipovolemik - një gjendje jonormale në të cilën ka një rënie të konsiderueshme të sasisë së lëngut që qarkullon në enët, gjë që çon në furnizim të pamjaftueshëm të gjakut në inde dhe organe dhe në zhvillimin e mosfunksionimit të shumë organeve ( mosfunksionimi i organeve të ndryshme) për shkak të mungesës së oksigjenit që kërcënon jetën e pacientit.
Alergji
Në sindromën nefrotike, disa pacientë mund të përjetojnë mbindjeshmëri ( ndjeshmëri e rritur) ndaj medikamenteve të caktuara ( më shpesh - ndaj antibiotikëve) dhe ushqimi ( për shembull çokollata, agrumet, qumështi, vezët, peshku i kuq etj.). Komplikimet alergjike të kësaj sindrome shfaqen në formën e skuqjeve të llojeve dhe vendndodhjeve të ndryshme. Ato mund të jenë të ngjashme me skuqjet e vërejtura me erizipelë, psoriasis, liken planus, dermatit ekzematoz.
Çrregullime vaskulare
Çrregullimet vaskulare në sindromën nefrotike lindin për shkak të çrregullimeve të ndryshme në sistemin hemostatik ( rritja e grumbullimit dhe ngjitjes së trombociteve, rritja e përqendrimeve të fibrinogjenit, disa faktorë të koagulimit të gjakut, ulja e niveleve të plazminogenit etj.) dhe prania e hiperlipidemisë së rëndë ( rritja e sasisë së yndyrave në gjak). Çrregullimet vaskulare më të shpeshta në këtë patologji janë tromboza e venave të ekstremiteteve të poshtme, renale, koronare ( zemra) dhe cerebrale ( trurit) arteriet dhe emboli pulmonare ( TELA). Tromboza e enëve të zemrës shpesh çon në zhvillimin e sëmundjes koronare të zemrës dhe infarktit të miokardit.
Hiperlipidemia nuk kontribuon drejtpërdrejt në zhvillimin e trombozës. Në këtë gjendje, muret e enëve të gjakut ndryshojnë, lipidet depozitohen në to ( kryesisht kolesterolit), që shkakton shfaqjen e pllakave aterosklerotike që ndërhyjnë në qarkullimin normal të gjakut. Ndryshimet aterosklerotike janë në themel të zhvillimit të goditjeve cerebrale dhe veshkave, sëmundjeve koronare të zemrës dhe infarktit të miokardit në pacientë të tillë.
Veshkat marrin pjesë aktive në shumë procese jetësore të trupit. Detyra kryesore është pastrimi i gjakut nga produktet metabolike dhe papastërtitë e dëmshme. Çdo shkelje në punën e tyre do të sjellë një sërë pasojash negative. Nëse një person ka ënjtje në fytyrë, këmbë ose krahë, ky është një sinjal për t'iu nënshtruar urgjentisht një ekzaminimi të veshkave. Për shkak të një rënie në aftësinë e organit për të filtruar lëngjet, zhvillohet nefroza, një emër tjetër është sindroma nefrotike. Ai përmban një kompleks të tërë simptomash të ndryshme karakteristike për një sërë sëmundjesh të veshkave.
Përmbledhje e Sindromës Nefrotike të Veshkave
Sipas statistikave, kjo patologji diagnostikohet në 20% të rasteve të të gjitha sëmundjeve të veshkave. Më shpesh sëmundja zbulohet tek fëmijët dy deri në pesë vjeç. Tek femrat dhe meshkujt diagnostikohet nga mosha 20 deri në 40 vjeç. Rrallë prek të moshuarit dhe foshnjat.
Sindroma nefrotike zakonisht përshkruhet si një grup çrregullimesh në funksionimin e veshkave. Por ndonjëherë patologjia vepron si një formë e veçantë nozologjike. Shprehet në një nivel të ulët të albuminës (hipoalbuminemi), lëshimin e proteinave në urinë (proteinuri) dhe uljen e saj në gjak. Por ka më shumë yndyrë.
Vjen në tre forma:
- Sindroma e vazhdueshme është një formë e zakonshme, e diagnostikuar në gjysmën e rasteve. Sëmundja është shumë e ngadaltë, por përparon vazhdimisht. Është pothuajse e pamundur të ruhet një gjendje faljeje, e cila e çon pacientin në dështim të veshkave brenda 8-10 viteve.
- Sindroma e përsëritur - shfaqet në afërsisht 20% të rasteve. Karakterizohet nga një ndryshim i vazhdueshëm i dobësimit dhe acarimit. Nga ana tjetër, shërimi mund të ndodhë ose si rezultat i trajtimit me ilaçe ose spontanisht. Opsioni i fundit ndodh rrallë dhe, si rregull, tek fëmijët. Kjo sëmundje mund të ketë një periudhë pushimi për një periudhë të gjatë (deri në 10 vjet).
- Sindroma progresive - sëmundja përparon shpejt dhe në mënyrë agresive. Brenda disa viteve ajo çon në një formë kronike të dështimit të veshkave.
Në mjekësi, nefroza klasifikohet si parësore, dytësore, idiopatike. Sindroma nefrotike primare zhvillohet për shkak të patologjive të veshkave. Mund të jetë i fituar ose i trashëguar. Shkaku dytësor janë proceset e tjera inflamatore në trupin e njeriut. Por mekanizmi i zhvillimit të nefrozës idiopatike zakonisht mbetet një mister. Ky lloj më së shpeshti gjendet tek fëmijët.
Nëse shikoni se si manifestohen simptomat e sindromës nefrotike, atëherë ato mund të dallojnë një formë akute të sëmundjes, me simptoma të theksuara ose një kronike. Kjo e fundit karakterizohet nga acarime dhe remisione të alternuara. Ndodh tek të rriturit që iu nënshtruan trajtimit të dobët ose të pjesshëm të veshkave në fëmijëri.
Mjekët dallojnë dy grupe të tjera të nefrozës bazuar në mënyrën se si trupi i njeriut i përgjigjet terapisë hormonale: 
- nefroza rezistente ndaj hormoneve - domethënë nuk reagon ndaj ilaçeve hormonale, dhe për këtë arsye trajtimi kryhet me citostatikë që shtypin rritjen dhe riprodhimin e qelizave;
- nefroza e ndjeshme ndaj hormoneve - duke iu përgjigjur terapisë me medikamente hormonale.
Shkaqet e zhvillimit të sindromës nefrotike
Shkaqet e sindromës janë të ndryshme dhe të ndryshme për çdo lloj. Nefroza primare renale mund të zhvillohet për shkak të glomerulonefritit, hipernefromës (tumor malinj), nefropatisë së shtatzënisë ose amiloidozës.
Sëmundjet e mëposhtme shkaktojnë shfaqjen e sindromës nefrotike dytësore: periarteritet, diabeti mellitus, alergjitë, onkologjia, vaskuliti hemorragjik, limfogranulomatoza, tromboza venoze, patologjitë sistemike të indit lidhor, disa infeksione, endokarditi septik i zgjatur, kanokarditi i dytë, HIV, hepatiti B, C. të provokohen nga barnat barna: antikonvulsantët, antibiotikët, ilaçet anti-inflamatore ose helmimi i trupit me metale të rënda (për shembull, plumb, merkur, kadmium).

Tromboza e venave
Për të hequr qafe sindromën nefrotike, është e nevojshme të eliminohet shkaku i shfaqjes së tij. Por ky rregull zbatohet vetëm nëse burimi i problemit është një reagim ndaj ilaçeve ose një sëmundje e trajtueshme. Për shembull, për pacientët me glomerulonefrit pa ndonjë ndërlikim të veçantë, një rezultat i favorshëm i nefrozës ndodh në më shumë se 90%.
Por kur nefroza bëhet pasojë e një sëmundjeje të pashërueshme që përparon në trup, siç është HIV-i, është pothuajse e pamundur eliminimi i sindromës. Ajo bëhet kronike me rikthime të shpeshta që ndodhin në një formë akute. Situata është e njëjtë me sëmundjet që prekin të gjithë trupin (diabeti, lupusi). Terapia që synon eliminimin e simptomave kryesore nuk sjell shumë rezultate dhe me kalimin e kohës pacienti zhvillon insuficiencë renale.
Më shpesh, ndryshimet imune çojnë në sindromën nefrotike. Antigjenet që qarkullojnë në qarkullimin e gjakut nxisin mekanizmin mbrojtës të njeriut të prodhojë antitrupa për të eliminuar grimcat e huaja.
Simptomat e sindromës nefrotike
Edhe pse ka shumë faktorë që ndikojnë në zhvillimin e sindromës nefrotike, simptomat e procesit patologjik janë mjaft të ngjashme. Shenja kryesore që tregon sëmundjen është ënjtja. Në fillim të sëmundjes vërehet vetëm në fytyrë, sidomos në zonën e syve, më pas shfaqet në pjesën e mesit dhe në organet gjenitale. Më vonë, lëngu grumbullohet në hapësirën ndërkostale dhe rreth mushkërive, peritoneumit, qeskës kardiake dhe indit nënlëkuror. Nëse shtypni ënjtjen, ajo do të jetë e butë. Mjaft i lëvizshëm, "rrjedh" kur ndryshon pozicionin e trupit.

Ënjtje në fytyrë
Për shkak të përmbajtjes minimale të lëndëve ushqyese, lëkura e pacientit qërohet, plasaritet, thahet dhe rrjedh.
Akumulimi i lëngjeve në qeskën e zemrës (perikardi) çon në përkeqësim të funksionimit të organit. Ndodhin dhimbje dhe palpitacione. Mungesa e frymëmarrjes, edhe nëse personi është në pushim, bëhet një pararojë e hidrotoraksit (transudat në gjoks). Dhe të përziera, dispepsi, fryrje dhe të vjella shfaqen pas ënjtjes së zgavrës së barkut.
Ekzistojnë një sërë simptomash të tjera të sindromës nefrotike, nga të cilat duhet të paraqisni:
- letargji;
- dobësi;
- ulje e lëvizshmërisë;
- dhimbje koke;
- lëkurë të zbehtë;
- shtim në peshë;
- ulje e presionit të gjakut, ndonjëherë deri në pikën e shokut;
- humbje e oreksit;
- tërheqje, ndjesi të dhimbshme në bark dhe në rajonin e mesit;
- ulje e sasisë së urinës së ekskretuar nga trupi;
- goja e thatë, etja;
- nivele të rritura të kolesterolit në gjak;
- dhimbje muskulore, ngërçe.

Konvulsione
Shenjat e sindromës nefrotike shfaqen dhe zhvillohen me ritme të ngadalta, por në formën akute të nefrozës së veshkave simptomat janë të dhunshme dhe të shpejta.
Sindroma e zgjatur nefrotike ka një efekt të keq në zhvillimin mendor dhe fizik të fëmijëve të vegjël. Fëmijët e sëmurë zakonisht mbeten prapa bashkëmoshatarëve të tyre. Kjo ndodh për shkak të çrregullimeve në proceset metabolike të trupit. Niveli i makro dhe mikroelementeve që ndikojnë në rritjen dhe zhvillimin e kockave, nervave, kërcit dhe indeve të tjera zvogëlohet.
Diagnoza e nefrozës së veshkave
Për të bërë diagnozën e saktë dhe për të zgjedhur trajtimin, mjeku kryen një studim dhe ekzaminim të hollësishëm të pacientit. Informacioni i mëposhtëm është i rëndësishëm për historinë mjekësore:
- gjendja e përgjithshme e pacientit;
- Faktoret e rrezikut;
- prania e sëmundjeve infektive;
- prania e sëmundjeve sistemike;
- nëse ka pasur patologji të veshkave në familje;
- kur zbulohet ënjtja e parë;
- nëse pacienti ka vuajtur më parë nga nefroza (nëse po, çfarë studimesh dhe trajtimi janë kryer).
Mjeku kryen një ekzaminim vizual të trupit të pacientit. Me sindromën nefrotike, ka një shtresë të gjuhës, lezione të lëkurës dhe një bark dhe mëlçi të zgjeruar. Lëkura ndihet e ftohtë dhe e thatë në prekje. Nëse mëlçia është prekur, shfaqet një nuancë karakteristike e verdhë. Ënjtja është më e dukshme gjatë ditës dhe pakësohet gjatë natës. Në një pacient me nefrozë, thonjtë qërohen, bëhen të brishtë dhe gjendja e flokëve përkeqësohet. Është veçanërisht e dukshme tek gratë - ato bëhen të shurdhër dhe të ndarë.
Vërehet ënjtje e kyçeve të mëdha (bërrryla, gjunjë) për shkak të akumulimit të lëngjeve në to. Kur prekni me buzën e pëllëmbës në zonën e projeksionit renale, pacienti ndjen dhimbje (simptomë e Pasternatsky).
Një pamje e plotë mund të merret vetëm përmes një ekzaminimi gjithëpërfshirës klinik, instrumental dhe laboratorik të pacientit:
- Analiza e përgjithshme e urinës. Ndihmon në vlerësimin e sedimentit, gjendjes kimike, fizike të urinës. Treguesit e mëposhtëm janë karakteristikë për nefrozën: prania e qelizave të kuqe të gjakut dhe proteinave në urinë, cilindruria. Mukus, yndyrna, gjak dhe mikrobe mund të jenë të pranishme, duke e bërë atë të turbullt.
- Analiza e përgjithshme e gjakut. Marrja e mostrave të gishtave kryhet në mëngjes me stomak bosh. Një studim për sindromën nefrotike do të tregojë një shkallë të lartë të leukociteve, trombociteve, hemoglobinë të ulët dhe rruazave të kuqe të gjakut dhe një ESR të lartë. Në këtë rast, trombocitoza vërehet rrallë dhe ka më shumë të ngjarë një efekt anësor i marrjes së medikamenteve.
- Analiza imunologjike. Ju lejon të vlerësoni gjendjen e sistemit mbrojtës të pacientit dhe praninë e antitrupave në gjak. Materiali mblidhet nga një venë në mëngjes. Para kësaj, nuk duhet të jeni shumë të lodhur, të pini, të pini duhan ose të hani.
- Kimia e gjakut. Do të nevojiten rreth 20 ml gjak venoz. Merrni atë në mëngjes para ngrënies. Tregon shqetësime në metabolizmin e kolesterolit dhe proteinave, funksionin e veshkave. Albumi dhe proteinat ulen, niveli i alfa globulinave, kolesterolit dhe triglicerideve rritet. Mund të ketë shenja të inflamacionit në trup nëse nefroza ndodh për shkak të një infeksioni kronik të veshkave.
- Ekzaminimi bakterial i urinës. Urina zakonisht është sterile. Por, nëse zbulohen mikrobe, atëherë përshkruhet një analizë për të pasur një pamje të plotë të organizmave të vegjël të dëmshëm. Urina mblidhet në një enë të pastër pas një tualeti të plotë. Kjo do të ndihmojë në parandalimin e hyrjes së baktereve nga jashtë.
- Për nefrozën, shpesh përshkruhen teste sipas Nechiporenko, Zimnitsky dhe Reberg-Tareev. Ndër diagnostikimet instrumentale rekomandohet ekografia e veshkave, biopsia, shintigrafia dinamike, urografia e brendshme zbritëse, elektrokardiograma e zemrës dhe radiografia e mushkërive. Nëse ekziston dyshimi për sindromën nefrotike tek një foshnjë, atëherë duhet patjetër të konsultoheni me një pediatër dhe nefrolog pediatrik.
Trajtimi i nefrozës së veshkave
Trajtimi i sindromës nefrotike kryhet në një mjedis spitalor nën drejtimin e një mjeku. Së pari, eliminohet sëmundja themelore që shkaktoi zhvillimin e nefrozës. Bazuar në gjendjen e përgjithshme, ashpërsinë, moshën dhe çrregullimin funksional të organeve të tjera, mjeku përshkruan medikamente dhe përcakton dozën.
Pastaj vetë sëmundja trajtohet, duke synuar eliminimin e simptomave. Nëse sindroma nefrotike shkakton komplikime, atëherë përdoren barna shtesë për t'i luftuar ato.
Gjatë trajtimit, është e rëndësishme të bëni një mënyrë jetese të qetë dhe të mos e mbingarkoni trupin fizikisht, në mënyrë që rritja e koagulimit të gjakut të mos provokojë trombozë.
Monitoroni sasinë e lëngut të furnizuar. Vëllimi i tij nuk duhet të kalojë shumë sasinë e urinës që ekskretohet nga trupi. Përndryshe, ënjtja vetëm do të rritet, gjë që nuk do të ndihmojë fare për të hequr qafe nefrozën e veshkave.
Terapia medikamentoze për sindromën nefrotike
Për sindromën nefrotike, përshkruhen barnat e mëposhtme: 
- diuretikët - ilaçe diuretike që ndihmojnë në lehtësimin e ënjtjes;
- citostatikët - kontrollojnë rritjen e qelizave patogjene;
- antibiotikë - doza përcaktohet nga mjeku që merr pjesë dhe ndryshon ndjeshëm për të rriturit dhe fëmijët;
- glukokortikosteroidet - kanë një efekt anti-inflamator, anti-edematoz, zvogëlojnë manifestimet alergjike;
- imunosupresorët - zvogëlojnë mbrojtjen e trupit në mënyrë që të mos sulmojë veshkat e veta.
Përveç kësaj, për të eliminuar sindromën nefrotike, përshkruhet plazma e freskët e ngrirë ose një zëvendësues i plazmës, albumina. Në mënyrë tipike, kursi i plotë i trajtimit të veshkave zgjat rreth tetë javë.
Mjekësi tradicionale për nefrozën
Është e pamundur të diagnostikosh në mënyrë të pavarur sindromën në shtëpi. Shfaqja e edemës nuk tregon gjithmonë praninë e nefrozës. Do të kërkohen teste laboratorike, kështu që në dyshimin më të vogël është më mirë të shkoni në klinikë dhe t'i nënshtroheni një ekzaminimi gjithëpërfshirës.
Mjetet juridike popullore për trajtimin e sindromës nefrotike kanë efektivitet shumë të ulët dhe nuk eliminojnë plotësisht shkaqet dhe simptomat e sëmundjes. Infuzionet dhe zierjet e bimëve medicinale, të cilat kanë efekte anti-inflamatore dhe diuretike, duhet të përdoren si një agjent terapeutik shtesë. Para përdorimit, duhet të konsultoheni me mjekun tuaj në mënyrë që të mos përkeqësoni situatën dhe të parandaloni komplikimet. 
Trajtime të tjera për nefrozën
Së bashku me trajtimin medikamentoz të sindromës nefrotike, rekomandohet respektimi i një diete të rreptë pa kripë. Ju lejohet të konsumoni jo më shumë se tre gram kripë në ditë. Çdo mish i tymosur, ushqim i konservuar, turshi dhe erëza përjashtohen nga dieta. Ushqimet me proteina janë të kufizuara (deri në 3 g për kilogram të peshës trupore), yndyrna.
Ndër produktet e lejuara për nefrozë:
- gjalpë dhe vaj vegjetal;
- vezë;
- produkte qumështi me pak yndyrë;
- qull;
- lëngje mishi;
- mish pa dhjamë dhe peshk.
Ata që kanë një dhëmb të ëmbël mund ta trajtojnë veten me manaferrat, frutat, lëngjet natyrale, mjaltin dhe reçelin.
Mos hani nëse keni nefrozë: 
- produkte të qumështit me yndyrë;
- peshk dhe mish i yndyrshëm;
- rrush të thatë, arra;
- akullore;
- bishtajore;
- perime;
- cokollate;
- alkool;
- kafe;
- kakao;
- ujë të gazuar dhe pije.
Kufizoni marrjen e ushqimeve të pasura me natrium dhe rrisni ato të pasura me vitamina dhe kalium.
Masat parandaluese për nefrozë
Për të shmangur zhvillimin e sindromës nefrotike, është e nevojshme të udhëheqni një mënyrë jetese normale dhe të kontrolloni dietën jo vetëm gjatë periudhës së përkeqësimit të patologjisë, por edhe vazhdimisht. Monitoroni nga afër shëndetin tuaj, veçanërisht nëse keni një histori familjare të sëmundjeve të veshkave ose të tjera që rrisin rrezikun e zhvillimit të nefrozës. Eliminoni sëmundjet infektive në kohën e duhur, mos refuzoni shtrimin e rekomanduar në spital dhe terapinë me ilaçe. Përdorni me kujdes barnat me efekte nefrotoksike dhe alergjike.
Komplikimet e sindromës nefrotike
Nëse sindroma nefrotike trajtohet në kohë ose keq, patologjia mund të ndërlikohet nga sëmundje të tjera:

Edemë pulmonare
- trombozë;
- ateroskleroza;
- edemë cerebrale;
- infarkti miokardial;
- krizë nefrotike.
Një rënie në mbrojtjen imune të trupit të njeriut kontribuon në zhvillimin e sëmundjeve infektive.
Sindroma nefrotike është një patologji shumë komplekse dhe rrallë arrihet rikuperimi i plotë i veshkave dhe falja e qëndrueshme. Një rezultat pozitiv i sëmundjes varet nga shumë kritere: mosha e pacientit, shkalla e neglizhencës, ndërlikimet. Prognozë e mirë për fëmijët, por i nënshtrohet trajtimit mjekësor të plotë dhe cilësor.
Sindroma nefrotike është një sëmundje e karakterizuar nga proteinuria e rëndë, edemë, hiperlipidemia, hipoalbuminemia, rritja e koagulimit të gjakut dhe lipiduria. Për shkak të çrregullimeve të ndryshme imunitare, çrregullimeve metabolike, efekteve toksike dhe proceseve degjenerative në trup, ndodhin ndryshime në muret e kapilarëve glomerular, duke shkaktuar filtrim të tepërt të proteinave plazmatike. Pra, sindroma nefrotike akute është pasojë e gjendjeve patologjike që çojnë në rritjen e përshkueshmërisë së murit kapilar glomerular.
Shkaqet kryesore të zhvillimit të sindromës nefrotike
Mekanizmat imunologjikë luajnë një rol të madh në zhvillimin e sindromës nefrotike. Arsyet kryesore për zhvillimin e sindromës neurotike parësore janë:
- glomerulonefriti proliferativ mesangial;
- glomerulonefriti membranoz (sindroma nefrotike idiopatike tek të rriturit);
- glomerulonefriti proliferativ membranor;
- nefroza lipoide (nefropati me ndryshim minimal, sindroma nefrotike idiopatike tek fëmijët);
- glomeruloskleroza segmentale fokale.
Sindroma nefrotike sekondare zhvillohet si rezultat i:
- sëmundjet infektive (lebra, sifilizi sekondar, endokarditi infektiv, hepatiti B, etj.);
- efekte toksike dhe medicinale (metale të rënda, ilaçe anti-inflamatore jo-steroide, penicilaminë, antitoksina, kaptopril, etj.);
- sëmundjet sistemike të indit lidhor;
- sëmundjet trashëgimore familjare;
- sëmundje të tjera imune;
- amiloidoza;
- artrit rheumatoid;
- anemia drapërqelizore;
- diabeti mellitus;
- lupus eritematoz sistemik;
- sarkoidoza;
- tumoret (leuçemia, limfoma, melanoma, karcinoma, limfogranulomatoza);
- Sëmundja Henoch-Schönlein.
Duhet të theksohet se sindroma nefrotike shfaqet afërsisht katër herë më shpesh tek fëmijët sesa tek të rriturit.
Simptomat e sindromës nefrotike
Simptoma kryesore klinike e sindromës nefrotike është edema. Edema mund të zhvillohet gradualisht, por në disa pacientë shfaqet shumë shpejt. Fillimisht shfaqen në fytyrë, qepallat, pjesën e poshtme të shpinës dhe organet gjenitale dhe më pas përhapen në të gjithë zonën nënlëkurore, duke arritur shpesh në shkallën e anasarkës. Pacientët përjetojnë transudate në zgavrat seroze: ascit, hidrotoraks, hidroperikardium. Pacientët duken të zbehtë, me fytyrë të fryrë dhe qepalla të fryra. Pavarësisht zbehjes së rëndë, anemia, si rregull, mungon ose është e moderuar.
Nëse një pacient zhvillon një simptomë të sindromës nefrotike, siç është dështimi i veshkave, anemia bëhet e rëndë. Me ascit, pacientët ankohen për dispepsi. Pacientët me hidroperikardium dhe hidrotoraks përjetojnë gulçim. Nga ana e aktivitetit kardiak, vërehen simptomat e mëposhtme të sindromës nefrotike: shfaqja e zhurmës sistolike mbi majën e zemrës, tonet e mbytura, ekstrasistoli, ndryshimet në pjesën fundore të kompleksit ventrikular, aritmitë kardiake, të cilat në Mungesa e sëmundjeve të tjera të zemrës mund të përkufizohet si distrofi nefrotike e miokardit që rezulton nga çrregullimet metabolike, metabolizmi i elektroliteve dhe hipoproteinemia.
Sindroma akute nefrotike karakterizohet nga fillimi i papritur i proteinurisë dhe hematurisë. Zhvillohen simptomat e azotemisë, mbajtja e ujit dhe kripërave në trup dhe hipertensioni arterial.
Diagnoza e sindromës nefrotike
Gjetjet laboratorike luajnë një rol kritik në diagnostikimin e sindromës nefrotike. Me sindromën nefrotike, vërehet një rritje e ESR, ndonjëherë deri në 50-60 mm në 1 orë filtrimi glomerular është zakonisht normal ose pak i rritur. Dendësia relative e urinës rritet dhe vlerat e saj maksimale mund të arrijnë 1030-1060. Sedimenti i urinës është i pakët, me një përmbajtje të vogël yndyre dhe kallëp hialine, trupa të dhjamosur. Në disa raste vërehet mikrohematuria. Në sindromën nefrotike akute që zhvillohet në pacientët me vaskulit hemorragjik, hematuria e rëndë mund të vërehet në sfondin e glomerulonefritit ose nefropatisë lupus.
Në fakt, vetë diagnoza e sindromës nefrotike nuk paraqet ndonjë vështirësi të veçantë, por identifikimi i shkaktarit kryesor mund të shkaktojë disa vështirësi për mjekun, pasi nga kjo varet zgjedhja e trajtimit adekuat për sindromën nefrotike. Për të identifikuar shkakun, mjeku mund të rekomandojë që pacienti t'i nënshtrohet një ekzaminimi të plotë klinik, instrumental dhe laboratorik.
Ecuria dhe prognoza e sindromës nefrotike
Shumë faktorë përcaktojnë kompleksitetin e ecurisë dhe prognozën e kësaj sëmundjeje. Këtu përfshihet mosha e pacientëve, shkaku i sëmundjes, simptomat klinike, shenjat morfologjike, prania e komplikimeve dhe përshtatshmëria e trajtimit të sindromës nefrotike. Për shembull, sindroma nefrotike tek fëmijët (nefroza lipoide ka prognozën më të favorshme, pasi është e prirur për falje dhe i përgjigjet mirë kortikosteroideve.
Prognoza për glomerulonefritin primar membranoz është shumë më e keqe. Si rregull, gjatë 10 viteve të para, një e treta e pacientëve të rritur zhvillojnë insuficiencë renale kronike dhe, si rezultat, vdekje. Me sindromën nefrotike parësore që rezulton nga nefropatia, prognoza është edhe më e keqe. Gjatë 5-10 viteve, pacientët zhvillojnë insuficiencë renale të rëndë që kërkon hemodializë ose transplantim të veshkave dhe hipertension arterial. Prognoza e sindromës nefrotike dytësore përcaktohet nga ecuria dhe natyra e sëmundjes themelore.
Trajtimi i sindromës nefrotike
Pacientët me këtë sëmundje duhet të mbajnë aktivitet fizik të moderuar, pasi hipokinezia kontribuon në zhvillimin e trombozës. Është përshkruar një dietë pa kripë, të gjitha ushqimet që përmbajnë natrium reduktohen në minimum. Vëllimi i lëngut të administruar nuk duhet të kalojë diurezën ditore me 20-30 ml. Me një dietë normale me kalori totale, pacientëve u jepet proteina në masën 1 g për kilogram peshë. Ushqimi duhet të jetë i pasur me vitamina dhe kalium.
 Si rregull, kur shfaqet insuficienca renale, edema zvogëlohet, pastaj pacientit i shtohet sasia e kripës për të shmangur mungesën e saj, si dhe lejohet të marrë më shumë lëngje. Nëse vërehet azotemia, sasia e proteinave të administruara reduktohet në 0.6 g/kg peshë trupore në ditë. Trajtimi i sindromës nefrotike me albuminë këshillohet vetëm te pacientët me hipotension të rëndë ortostatik.
Si rregull, kur shfaqet insuficienca renale, edema zvogëlohet, pastaj pacientit i shtohet sasia e kripës për të shmangur mungesën e saj, si dhe lejohet të marrë më shumë lëngje. Nëse vërehet azotemia, sasia e proteinave të administruara reduktohet në 0.6 g/kg peshë trupore në ditë. Trajtimi i sindromës nefrotike me albuminë këshillohet vetëm te pacientët me hipotension të rëndë ortostatik.
Për ënjtje të rëndë, pacientëve u përshkruhen diuretikë. Më efektive janë acidi etakrinik dhe furosemidi, të cilët kombinohen me veroshpirone ose triamterene.
Kohët e fundit, përdorimi i agjentëve antitrombocitar dhe heparinës është bërë i përhapur në trajtimin e sindromës nefrotike, e cila është veçanërisht e përshtatshme për pacientët e prirur ndaj hiperkoagulimit.
Video nga YouTube në temën e artikullit: