Sindrome nefrosica: l'essenza e i metodi per combattere la malattia. Sindrome nefrosica: cause e sintomi. Sintomi e trattamento della sindrome nefrosica acuta e cronica L'aumento della pressione sanguigna è associato alla sindrome nefrosica
Sindrome nevrotica
Cos'è la sindrome nefrosica -
Sindrome nevrotica- un complesso di sintomi clinici e di laboratorio aspecifici, espresso in proteinuria massiva (5 g/die o più), disturbi del metabolismo proteico-lipidico e salino. Questi disturbi si manifestano con ipoalbuminemia, disproteinemia (con predominanza di (Chd-tobuline), iperlipidemia, lipiduria, nonché edema fino al grado di anasarca con idropisia delle cavità sierose.
Cosa provoca / Cause della sindrome nefrosica:
Patogenesi (cosa succede?) durante la sindrome nefrosica:
Patogenesi della sindrome nefrosica strettamente correlato alla malattia di base. La maggior parte delle malattie sopra elencate hanno una base immunologica, cioè insorgono a causa della deposizione negli organi (e nei reni) di frazioni del complemento, immunocomplessi o anticorpi contro l'antigene della membrana basale glomerulare con concomitanti disturbi dell'immunità cellulare.
Il collegamento principale nella patogenesi del sintomo principale della sindrome nefrosica - la proteinuria massiccia - è la diminuzione o la scomparsa della carica elettrica costante della parete dell'ansa capillare del glomerulo. Quest'ultima è associata all'esaurimento o alla scomparsa della sialoproteina, che normalmente “veste” con un sottile strato l'epitelio e i suoi processi che giacciono sulla membrana basale e fa parte della membrana stessa. In seguito alla scomparsa della “trappola elettrostatica”, le proteine vengono rilasciate nelle urine in grandi quantità. Presto si verifica una "interruzione" del processo di riassorbimento delle proteine nel tubulo prossimale del nefrone. Le proteine non riassorbite entrano nelle urine, rendendo la loro composizione selettiva (albumina e transferrina) o non selettiva (proteine ad alto peso molecolare, ad esempio alfa (due)-M G), la natura della proteinuria.
Tutti gli altri numerosi disturbi della sindrome nefrosica sono secondari alla proteinuria massiva. Pertanto, a seguito di ipoalbuminemia, diminuzione della pressione colloido-osmotica plasmatica, ipovolemia, diminuzione del flusso sanguigno renale, aumento della produzione di ADH, renina e aldosterone con iperriassorbimento di sodio, si sviluppa edema.
Gli studi istologici e citologici rivelano principalmente i cambiamenti caratteristici delle nefropatie che hanno causato lo sviluppo della sindrome nefrosica. I segni istologici della sindrome nefrosica stessa comprendono la fusione dei processi peduncolari e la diffusione dei corpi dei podociti nei glomeruli, la degenerazione ialina e vacuolare delle cellule del tubulo prossimale e la presenza di cellule “schiumose” contenenti lipidi.
Sintomi della sindrome nefrosica:
Quadro clinico della sindrome nefrosica, oltre all'edema, i cambiamenti distrofici della pelle e delle mucose possono essere complicati da flobotrombosi periferica, infezioni batteriche, virali, fungine di varie localizzazioni, edema del cervello, retina del fondo, crisi nefrosica (shock ipovolemico). In alcuni casi, i segni della sindrome nefrosica sono combinati con l'ipertensione arteriosa (forma mista della sindrome nefrosica).
Il decorso della sindrome nefrosica dipende dalla forma della nefropatia e dalla natura della malattia di base. In generale, la sindrome nefrosica è una condizione potenzialmente reversibile. Pertanto, la nefrosi lipoide (anche negli adulti) è caratterizzata da remissioni spontanee e indotte da farmaci, sebbene possano esserci recidive della sindrome nefrosica (fino a 5-10 volte in 10-20 anni). Con l'eliminazione radicale dell'antigene (intervento chirurgico tempestivo per il tumore, esclusione del farmaco antigene), è possibile la remissione completa e stabile della sindrome nefrosica. Il decorso persistente della sindrome nefrosica si verifica nella glomerulonefrite membranosa, mesangioproliferativa e persino fibroplastica. La natura progressiva del decorso della sindrome nefrosica con esito in insufficienza renale cronica nei primi 1,5-3 anni di malattia si osserva con ialinosi focale segmentale, nefrite extracapillare, nefrite lupica subacuta.
Diagnosi della sindrome nefrosica:
La diagnosi si basa sulle alterazioni rilevate negli esami del sangue e delle urine (proteinuria, iperlipidemia, ipoproteinemia) e sui dati clinici. La clinica MINS si sviluppa gradualmente e predominano i sintomi extrarenali, soprattutto edematosi: compare un crescente gonfiore, dapprima delle palpebre, del viso, della regione lombare (poi può raggiungere il grado di anasarca - gonfiore diffuso del tessuto sottocutaneo), degli organi genitali, ascite, idrotorace, meno spesso - idropericardio. Caratterizzato da significativa epatomegalia dovuta alla distrofia epatica. La pelle diventa pallida (pallore “perlaceo”) in assenza di anemia, secchezza, compaiono segni di ipovitaminosi A, C, B1, B2 e compaiono cambiamenti degenerativi. Si può osservare fragilità e opacità dei capelli e possono esserci crepe nella pelle da cui fuoriescono liquidi, strie distense. Il bambino è letargico, mangia male, sviluppa respiro corto, tachicardia e soffio sistolico all'apice (“cardiopatia ipoproteinemica”).
Una grave complicanza nei pazienti con anasarca, cioè grave ipoproteinemia, può essere lo shock ipovolemico, che è preceduto da anoressia, vomito e grave dolore addominale. Nelle osservazioni di N. D. Savenkova e A. V. Papayan (1997), la sindrome del dolore addominale si sviluppa nel 23,5% dei bambini con ipoalbuminemia inferiore a 15 g/l, ed eritema migrante simile all'erisipela nel 33,3%, episodi trombotici nel 12,5%, insufficienza renale acuta nel 3,3% dei bambini con la stessa gravità di ipoalbuminemia, mentre lo shock nefrosico ipovolemico è stato notato solo quando il livello di proteine sieriche era inferiore a 10 g/l (nel 5%). Man mano che il gonfiore diminuisce, la diminuzione della massa muscolare scheletrica diventa sempre più evidente.
La pressione arteriosa è generalmente normale, ma fino al 10% dei bambini può soffrire di ipertensione a breve termine. Il livello di albumina sierica in questi bambini è inferiore a 10 g/l.
Il contenuto di proteine totali nel plasma sanguigno (siero) è talvolta ridotto a 40 g/l.
La concentrazione di albumina e g-globulina è particolarmente ridotta, mentre il livello di a2-globulina aumenta, cioè si osserva una grave disproteinemia. Il siero del sangue è di colore lattiginoso e contiene alti livelli di lipidi, colesterolo e fibrinogeno. Il livello dei rifiuti azotati nel sangue è generalmente normale e il contenuto di potassio e sodio è ridotto. La VES è notevolmente aumentata (fino a 50–70 mm/ora).
I sintomi renali sono oliguria con un'elevata densità relativa (1,026-1,030) di urina e grave proteinuria. Studiando la filtrazione glomerulare mediante creatinina endogena si ottengono valori normali e anche elevati, ma questa è una falsa impressione. Se prendiamo in considerazione il grado di proteinuria, la filtrazione glomerulare nel MINS è sempre ridotta.
Il quadro clinico, il decorso e l'esito della sindrome nefrosica, che ha complicato la glomerulonefrite diffusa, differiscono dalla clinica MINS.
La sindrome urinaria con MINS comprende i seguenti sintomi:
1. proteinuria,
2. oliguria con elevata densità relativa di urina,
3. cilindriruria.
La proteinuria nella MINS è solitamente selettiva, cioè nelle urine si trovano proteine del plasma sanguigno con un peso molecolare inferiore a 85.000 (albumina e i suoi polimeri, prealbumine, siderofilina, aptoglobina, transferrina, globuline a1 e beta, a1 e a2 -glicoproteine, ecc.). Nella maggior parte dei casi, i bambini con proteinuria selettiva hanno una prognosi migliore e rispondono alla terapia con glucocorticoidi. Nella genesi della proteinuria è importante anche il ridotto riassorbimento delle proteine nei tubuli renali. La proteinuria non selettiva, quando nelle urine sono presenti molte proteine molecolari di grandi dimensioni, è solitamente una conseguenza del processo fibroplastico, la sclerosi, cioè non è tipica della MINS. Ricordiamo che un bambino sano di età superiore ai 4 anni può avere fino a 100-150 mg di proteine nelle urine giornaliere.
L'oliguria è associata a ipovolemia, iperaldosteronismo e danno tubulare. A causa della proteinuria, la densità relativa delle urine aumenta, raggiungendo 1.040. L'ADH è anche altamente attivo nel sangue dei pazienti.
A volte con la sindrome nefrosica si osserva una leucocituria massiccia, causata da un processo immunopatologico nei reni. La leucocituria è spesso di breve durata e non è associata a un'infezione batterica, ad esempio la pielonefrite. La frequenza di rilevamento di leucocituria ed eritrocituria nel MINS, secondo vari autori, non supera il 10%.
Se nelle urine è presente una grande quantità di proteine, queste possono coagularsi nei tubuli, assumendone la forma; Su questo calco si stratifica l'epitelio renale grasso-degenerato: si formano così cilindri ialini, granulari e cerosi.
Edema. Un'albuminuria massiccia e prolungata in un paziente con sindrome nefrosica alla fine provoca inevitabilmente ipoproteinemia, poiché la perdita proteica supera l'intensità della sua sintesi. L'ipoproteinemia porta alla rottura dell'equilibrio di Starling tra idrodinamica, filtrazione e pressione colloido-osmotica. Ciò porta ad una predominanza del deflusso del fluido dal letto arterioso rispetto all'afflusso. L'edema comincia a comparire quando il livello di albumina scende al di sotto di 27 g/l plasmatico e si sviluppa sempre se l'ipoalbuminemia raggiunge i 18 g/l.
Anche l'iperaldosteronismo secondario, tipico della sindrome nefrosica, gioca un ruolo importante nella patogenesi dell'edema. Di conseguenza, il sodio viene trattenuto nel corpo, e quindi l'acqua, sebbene vi sia iponatriemia nel sangue.
Ipoproteinemia. La causa principale dell'ipoproteinemia nei pazienti con sindrome nefrosica sono le grandi perdite di albumina nelle urine e il loro movimento nei tessuti. Inoltre, sono importanti l’aumento del catabolismo dell’albumina e l’interruzione della funzione di sintesi proteica del fegato. Una diminuzione del contenuto di g-globuline nel sangue dei pazienti, principalmente a causa di una violazione della loro sintesi. Ipoalbuminemia e ipovolemia, carenza di anticoagulanti - antitrombina III e proteine C e S, iperfibrinogenemia, iperlipidemia rappresentano una minaccia per i disturbi trombotici nei pazienti con MINS.
Iperlipidemia. Alcuni autori associano un aumento del livello di lipoproteine a bassa e bassissima densità, colesterolo e lipidi (acidi grassi liberi, trigliceridi, fosfolipidi, ecc.) nella sindrome nefrosica con funzionalità epatica compromessa, altri spiegano questo fenomeno con una diminuzione della funzionalità tiroidea. Poiché la somministrazione endovenosa di una soluzione di albumina previene l'aumento dell'ipercolesterolemia, si presume che l'aumento dei livelli di colesterolo nel sangue avvenga in modo compensatorio a causa della diminuzione del contenuto di albumina. Poiché la lipidemia nell'esperimento può essere ottenuta dopo la legatura degli ureteri, si suggerisce che l'ipercolesterolemia e la lipidemia nel MINS siano di origine renale e dipendano dal danno al metabolismo intermedio nel sistema enzimatico tubulare. Nella genesi dell'iperlipidemia sono importanti anche i bassi livelli ematici di lecitina-colesterolo acetiltransferasi, che viene escreta in grandi quantità nelle urine, e la bassa attività della lipoproteina lipasi. Nella MINS vengono solitamente diagnosticati i tipi IIa e IIb di iperlipidemia.
Disturbi del metabolismo del fosforo-calcio(ipocalcemia, osteoporosi, osteomalacia) sono causati da una compromissione della funzionalità renale e del metabolismo della vitamina D.
Disturbi del metabolismo del ferro e dei microelementi con bassi livelli di ferro e zinco, rame e cobalto nel sangue determinano in larga misura la tendenza di questi pazienti all'anemia, ai disturbi trofici della pelle, al ritardo della crescita e possibilmente all'immunodeficienza.
La viscosità del sangue nel MINS è aumentata a causa dell'iperlipidemia e dell'aumentata adesività piastrinica. Allo stesso tempo, i livelli dei fattori della coagulazione del sangue (procoagulanti) e dei fattori anticoagulanti (antitrombina III, proteine C e S) vengono ridotti, il che spiega la frequenza relativamente bassa della sindrome DIC scompensata nella MINS.
Infezioni- in passato una delle complicanze più comuni della MINS. Particolarmente comune era la peritonite, causata nella maggior parte dei casi da pneumococchi, ma nel 25-50% dei casi da Escherichia coli.
Il caratteristico quadro clinico e di laboratorio della MINS nella stragrande maggioranza dei casi (90-95%) nei bambini di età compresa tra 2 e 7 anni consente di fare una diagnosi senza biopsia renale. Una buona e rapida risposta alla terapia con glucocorticoidi conferma la diagnosi. Allo stesso tempo, è consigliabile determinare il livello di IgE in ogni bambino con sindrome nefrosica, per scoprire la presenza di infezioni virali croniche persistenti (epatite B, citomegalia, infezioni da virus dell'herpes, ecc.), poiché i risultati positivi completano significativamente e modificare la terapia. Il decorso ricorrente della sindrome nefrosica è indicato da 2 recidive all'anno, mentre il decorso frequentemente ricorrente è indicato da 3 o più recidive all'anno. La remissione si dichiara in assenza di proteinuria o il suo valore è inferiore a 4 mg/m2 all'ora e il livello di albumina sierica raggiunge 35 g/l. Una biopsia è indicata per i bambini con sindrome nefrosica di età inferiore a un anno e superiore a 12 anni, poiché in essi l'incidenza della MINS è molto bassa.
Trattamento della sindrome nefrosica:
Dieta: se la funzionalità renale è compromessa, limitare l'assunzione di liquidi, quantità di proteine senza sale e ottimale per l'età
Terapia infusionale (albumina, reopoliglucina, ecc.)
Diuretici
I diuretici svolgono un ruolo importante nel trattamento delle malattie renali, tuttavia, con un uso incontrollato e prolungato, possono verificarsi una forte perdita di sodio e una diminuzione del volume sanguigno circolante, ipokaliemia e acidosi metabolica. La diuresi forzata utilizzando grandi dosi di diuretici, così come l'ultrafiltrazione, in condizioni di grave ipoalbuminemia o grave insufficienza renale può essere complicata da shock ipovolemico difficile da controllare o da un'ulteriore diminuzione della filtrazione glomerulare. Pertanto, si consiglia di effettuare il trattamento con diuretici il più brevemente possibile e di riprenderlo solo in caso di notevole diminuzione della diuresi e aumento dell'edema.
Per il trattamento dell'edema nefrotico, viene solitamente utilizzata la furosemide - 20 - 400 mg per via orale, 20 - 1200 mg per via endovenosa), che ha un effetto abbastanza potente e rapido, anche se a breve termine. Anche l’acido etacrinico (50–200 mg/giorno) agisce in modo simile alla furosemide. L'ipotiazide ha un effetto più debole, il cui effetto diuretico si osserva 1-2 ore dopo l'assunzione di 25-100 mg del farmaco. Un ruolo importante nella lotta contro l'edema è svolto dai diuretici risparmiatori di potassio: triamterene, amiloride, in particolare spironolattoni (aldactone, veroshpirone). Veroshpiron viene utilizzato in una dose compresa tra 25 e 200 – 300 mg al giorno. È più efficace in combinazione con diuretici tiazidici e furosemide. L’edema – nella sindrome nefrosica causata dall’amiloidosi, è ampio. resistenza ai diuretici.
Eparina
Terapia antibatterica
Corticosteroidi
I glucocorticoidi (GC) - prednisolone (PZ) (medopred, prednisol, prednisolone) e metilprednisolone (MP) (metipred, solu-medrol) - sono i primi farmaci di scelta nel trattamento immunosoppressivo della GN. I GC influenzano la ridistribuzione delle cellule immunocompetenti e infiammatorie, impedendone l'ingresso nel sito dell'infiammazione, sopprimendo la loro sensibilità ai mediatori dell'infiammazione e inibendo la secrezione di citochine proinfiammatorie come TNF-α, IL-1, IL-2, IL-6 . I GC innescano i processi di gluconeogenesi, favorendo l'inclusione di anticorpi nel metabolismo dei carboidrati e riducendone così il numero, tonificano la parete capillare e riducono l'iperemia dovuta all'attivazione e al rigonfiamento dei periciti. La somministrazione di grandi dosi di GC sotto forma di “impulsi” di MP inibisce la formazione di anticorpi del DNA, arresta la formazione di complessi immunitari, riduce la loro massa e favorisce il rilascio della membrana basale glomerulare dagli strati subendoteliali, aumenta la filtrazione glomerulare e flusso sanguigno renale. I GC vengono prescritti ai bambini in tutti i casi di sindrome nefrosica di nuova insorgenza, con recidive di sindrome nefrosica ormono-sensibile (di solito NSMI), con decorso progressivo di GN, in combinazione con altri immunosoppressori, ecc.
In pratica vengono utilizzate tre modalità di terapia con GC.
Somministrazione orale continua di PZ alla dose di 1–2 mg/kg in 2–4 dosi, tenendo conto dell'attività quotidiana della corteccia surrenale (dosi massime del farmaco al mattino con successiva riduzione, l'ultima dose entro e non oltre 16.00) è prescritto all'inizio del trattamento per ottenere la remissione.
Un regime alternativo (alternativo) per l'assunzione di PZ viene utilizzato quando si passa alla terapia di mantenimento. Consiste nell'assumere una dose giornaliera di PZ a giorni alterni, che consente, pur mantenendo l'effetto clinico, di ridurre significativamente gli effetti collaterali: acuti - insonnia, euforia, psicosi, aumento dell'appetito; cronico: edema, obesità, miopatia, smagliature, atrofia cutanea, irsutismo, acne, osteoporosi, cataratta, aumento della pressione sanguigna, diabete steroideo; crisi surrenale - insufficienza surrenalica acuta con brusca interruzione del farmaco. Esiste anche la possibilità di un regime alternato con l'assunzione di PZ ogni giorno per 3 giorni, quindi una pausa di 3-4 giorni. In termini di efficacia, entrambe le modalità di assunzione alternata di PZ sono approssimativamente le stesse.
La terapia con impulsi MP viene utilizzata per raggiungere concentrazioni plasmatiche molto elevate di GC. Consiste nella somministrazione per via endovenosa di circa 30 mg/kg MP (non più di 1 g per impulso) nell'arco di 20-40 minuti una volta ogni 48 ore. Il numero di iniezioni, nonché la dose singola e totale, sono determinati dal regime terapeutico scelto per questa patologia.
Gli effetti collaterali dei glucocorticoidi possono essere i seguenti: insonnia, euforia, psicosi, aumento dell'appetito, edema, obesità, miopatia, smagliature, atrofia cutanea, irsutismo, acne, osteoporosi, cataratta, aumento della pressione sanguigna, diabete steroideo, crisi surrenalica (acuta insufficienza con brusca sospensione del farmaco)
Citostatici
Farmaci citostatici (citotossici) (CD). Agenti alchilanti: ciclofosfamide (ciclofosfamide, citoxano) e clorambucile (clorbutina, leukeran) - interrompono la divisione cellulare legandosi agli acidi nucleici del DNA nucleare. Entrano nel corpo in uno stato inattivo e vengono attivati nel fegato. Agiscono in modo non selettivo su tutte le cellule in divisione (immunosoppressori non selettivi).
La ciclofosfamide viene prescritta per via orale o sotto forma di "impulsi". Il farmaco viene prescritto per via orale alla dose di 2,0-2,5 mg/kg/die per 8-12 settimane nel trattamento della sindrome nefrosica ormono-dipendente o frequentemente ricorrente nel contesto di una riduzione graduale della dose del regime PZ alternato, così come in caso di resistenza ormonale.
La terapia pulsata con ciclofosfamide viene effettuata sullo sfondo di un decorso alternato di PZ per la sindrome nefrosica ormono-dipendente e ormono-resistente ad una velocità di 12-17 mg/kg per via endovenosa. Il numero di “impulsi” e l’intervallo di tempo tra di essi dipendono dal regime terapeutico scelto. Un’altra opzione è un “impulso” una volta al mese per 6-12 mesi, a una dose cumulativa non superiore a 250 mg/kg.
Il clorambucile viene assunto per via orale alla dose di 0,15-0,2 mg/kg/die per 8-10 settimane per il trattamento della sindrome nefrosica ormono-dipendente e spesso ricorrente, meno spesso della sindrome nefrosica ormono-resistente, nell'ambito di un decorso alternato. di PZ con una progressiva riduzione.
Gli antimetaboliti – azatioprina e metotrexato – sono attualmente usati raramente nel trattamento della GN. Sono possibili effetti collaterali dei citostatici: quando si utilizza la ciclofosfamide: nausea, vomito, leucopenia, cistite emorragica, insufficienza gonadica; clobutina - fibrosi polmonare, dermatite, convulsioni, epatopatia, leucopenia.
L'efficacia della terapia è determinata dalla natura della malattia di base e dalle caratteristiche morfologiche della nefropatia. Il trattamento in resort (sanatori di Bayram-Ali, Sitorai-Mahi-Khasa, Bukhara durante la remissione e la costa meridionale della Crimea) è indicato per i pazienti con sindrome nefrosica, a seconda del tipo di malattia di base e del grado della sua attività.
La prognosi con un trattamento tempestivo e adeguato della malattia di base può essere favorevole.
Quali medici dovresti contattare se hai la sindrome nefrosica:
Qualcosa ti preoccupa? Vuoi conoscere informazioni più dettagliate sulla sindrome nefrosica, le sue cause, i sintomi, i metodi di trattamento e prevenzione, il decorso della malattia e la dieta successiva? Oppure hai bisogno di un sopralluogo? Puoi fissare un appuntamento con un medico– clinica Eurolaboratorio sempre al tuo servizio! I migliori medici ti esamineranno, studieranno i segni esterni e ti aiuteranno a identificare la malattia dai sintomi, ti consiglieranno e forniranno l'assistenza necessaria e faranno una diagnosi. puoi anche tu chiamare un medico a casa. Clinica Eurolaboratorio aperto per te 24 ore su 24.
Come contattare la clinica:
Numero di telefono della nostra clinica a Kiev: (+38 044) 206-20-00 (multicanale). La segretaria della clinica selezionerà il giorno e l'ora convenienti per la visita dal medico. Sono indicate le nostre coordinate e indicazioni. Guarda più in dettaglio tutti i servizi della clinica su di esso.
(+38 044) 206-20-00
Se hai precedentemente eseguito qualche ricerca, Assicurati di portare i risultati a un medico per un consulto. Se gli studi non sono stati eseguiti, faremo tutto il necessario nella nostra clinica o con i nostri colleghi di altre cliniche.
Voi? È necessario adottare un approccio molto attento alla propria salute generale. Le persone non prestano abbastanza attenzione sintomi di malattie e non si rendono conto che queste malattie possono essere pericolose per la vita. Ci sono molte malattie che all'inizio non si manifestano nel nostro corpo, ma alla fine si scopre che, sfortunatamente, è troppo tardi per curarle. Ogni malattia ha i suoi segni specifici, manifestazioni esterne caratteristiche - le cosiddette sintomi della malattia. L’identificazione dei sintomi è il primo passo nella diagnosi delle malattie in generale. Per fare questo, devi solo farlo più volte all'anno. essere esaminato da un medico, al fine non solo di prevenire una terribile malattia, ma anche di mantenere uno spirito sano nel corpo e nell'organismo nel suo insieme.
Se vuoi fare una domanda a un medico, usa la sezione di consultazione online, forse lì troverai le risposte alle tue domande e leggi consigli per la cura di sé. Se sei interessato alle recensioni su cliniche e medici, prova a trovare le informazioni di cui hai bisogno nella sezione. Registrati anche sul portale medico Eurolaboratorio per tenerti aggiornato sulle ultime novità e aggiornamenti informativi sul sito, che ti verranno inviati automaticamente via email.
Altre malattie del gruppo Malattie del sistema genito-urinario:
| "Addome acuto" in ginecologia |
| Algodismenorrea (dismenorrea) |
| Algodismenorrea secondaria |
| Amenorrea |
| Amenorrea di origine ipofisaria |
| Amiloidosi renale |
| Apoplessia ovarica |
| Vaginosi batterica |
| Infertilità |
| Candidosi vaginale |
| Gravidanza extrauterina |
| Setto intrauterino |
| Sinechie intrauterine (fusioni) |
| Malattie infiammatorie degli organi genitali nelle donne |
| Amiloidosi renale secondaria |
| Pielonefrite acuta secondaria |
| Fistole genitali |
| Herpes genitale |
| Tubercolosi genitale |
| Sindrome epatorenale |
| Tumori a cellule germinali |
| Processi iperplastici dell'endometrio |
| Gonorrea |
| Glomerulosclerosi diabetica |
| Sanguinamento uterino disfunzionale |
| Sanguinamento uterino disfunzionale del periodo perimenopausale |
| Malattie cervicali |
| Pubertà ritardata nelle ragazze |
| Corpi estranei nell'utero |
| Nefrite interstiziale |
| Candidosi vaginale |
| Cisti del corpo luteo |
| Fistole intestinali-genitali di origine infiammatoria |
| Colpite |
| Nefropatia da mieloma |
| Fibromi uterini |
| Fistole genitourinarie |
| Disturbi dello sviluppo sessuale nelle ragazze |
| Nefropatie ereditarie |
| Incontinenza urinaria nelle donne |
| Necrosi del nodo miomato |
| Posizioni errate dei genitali |
| Nefrocalcinosi |
| Nefropatia in gravidanza |
| Sindrome nefrosica primaria e secondaria |
| Malattie urologiche acute |
| Oliguria e anuria |
I reni svolgono uno dei ruoli più importanti nella vita umana. Permettono all'organismo di liberarsi tempestivamente delle scorie e delle tossine che si accumulano a seguito di varie trasformazioni chimiche nelle cellule e nei tessuti. La natura ha costruito un ampio margine di sicurezza in questi organi. I reni adattano quotidianamente il loro lavoro alle esigenze del corpo, in base alle condizioni esterne ed interne. Tuttavia, nonostante tutti i vantaggi derivanti da una maggiore adattabilità, questi organi sono spesso suscettibili a varie malattie. Inoltre, i reni spesso soffrono sullo sfondo di patologie che si verificano in altre parti del corpo. Una delle manifestazioni più pericolose della malattia renale è la sindrome nefrosica.
Prerequisiti per lo sviluppo della sindrome nefrosica
I reni sono grandi lavoratori. Il loro lavoro può essere paragonato all'attività del cuore, dal momento in cui è nel grembo materno fino alla fine dei giorni. I reni lavorano ogni giorno, liberando il corpo dalle scorie e dalle tossine ogni secondo. È difficile trovare un modo di lavorare più originale di quello che la natura ha dato ai reni.
Ogni rene appartiene ad un grande vaso: l'arteria renale. Pompa il sangue attraverso i vasi più piccoli più volte al giorno. In apparenza, assomigliano a un gomitolo di fili intrecciati. C'è un significato nascosto in questa distribuzione dei vasi sanguigni: la differenza di dimensioni aiuta il sangue a muoversi lungo il percorso previsto. Questi piccoli vasi costituiscono la base dei glomeruli renali. Alla loro base è presente una specie di sottile filtro renale. Il suo compito è quello di lasciare nel sangue le cellule del sangue (eritrociti, leucociti, piastrine) e le grandi proteine - albumine e globuline.
Il nefrone è l'unità strutturale di base del reneTuttavia, tale filtrato non è ancora il prodotto finale dell'attività renale. I canali dovranno lavorare duro su questo. In apparenza, sono molto simili ai tubi curvi stretti. All'interno di questi tubi si trovano forse le cellule più speciali del corpo umano. Possono distinguere molte sostanze dalla loro struttura chimica. Passando attraverso i tubuli, il filtrato si divide in due parti. Tutto ciò che interessa al corpo - zucchero, vitamine e altre sostanze simili - i tubuli ritornano al sangue. Passano ulteriormente i rifiuti e le tossine (ad esempio l'urea). Insieme alle tossine, parte dell’acqua lascerà il corpo.
 Il filtro renale serve a purificare il sangue
Il filtro renale serve a purificare il sangue La sindrome nefrosica non è una malattia indipendente, ma piuttosto una combinazione di cause, segni e conseguenze di danni al filtro di varia natura. Si verifica non solo nelle malattie dei reni. La sindrome nefrosica può essere causata da malattie generali di tutto il corpo. Cambiamenti simili si verificano sia tra i bambini che tra gli adulti. Molto spesso, la sindrome nefrosica colpisce i bambini di età compresa tra 2 e 5 anni e giovani uomini e donne di età compresa tra 17 e 35 anni. Tuttavia, la malattia si osserva sia durante il periodo neonatale, sia nella vecchiaia, sia nella vecchiaia.
Classificazione della sindrome nefrosica
La sindrome nefrosica è divisa in diverse forme in base a diverse caratteristiche:
- A causa del danno al filtro renale, la sindrome nefrosica è divisa in diverse varietà:
- sindrome nefrosica con glomerulonefrite. In questo caso il ruolo principale è giocato dall'infiammazione dei glomeruli e, di conseguenza, del filtro renale:

- sindrome nefrosica nelle malattie immunitarie che colpiscono i vasi sanguigni e il tessuto connettivo, localizzate in grandi quantità in tutte le parti del corpo:

- danno al filtro renale causato dalla crescita di un tumore maligno nel corpo;
- sindrome nefrosica, che si è verificata sullo sfondo della formazione di coaguli di sangue (trombi) nei vasi dei reni;
- sindrome nefrosica nelle malattie allergiche. In questo caso, il ruolo chiave spetta agli allergeni: polline delle piante, veleno di insetti, cibo;
- Il danno renale spesso causa il diabete. In questo caso, i piccoli vasi dei glomeruli soffrono di più.
- sindrome nefrosica con glomerulonefrite. In questo caso il ruolo principale è giocato dall'infiammazione dei glomeruli e, di conseguenza, del filtro renale:
- Secondo la natura della causa che ha causato la malattia, la sindrome nefrosica è divisa in due forme:

- Secondo la natura della malattia, la sindrome nefrosica è divisa in diverse varietà:
- sindrome nefrosica episodica. Segna l'insorgenza di una malattia renale sottostante (20% dei casi);
- opzione persistente. In questo caso le manifestazioni della malattia sono più persistenti e persistono dai cinque agli otto anni (50% dei casi);
- opzione progressiva. Questo è un tipo di malattia particolarmente maligna. In questo caso (30%) si osserva una rapida rottura dei reni e la formazione di complicanze.
Glomerulonefrite - video
Cause e fattori di sviluppo
La maggior parte delle cause della sindrome nefrosica sono dovute all'influenza dell'immunità. Tuttavia, l’immunità è un concetto ampiamente collettivo. I globuli bianchi - i leucociti - sono responsabili della protezione del corpo. In base al loro aspetto e alle caratteristiche di funzionamento, si dividono in diverse forme. Tuttavia, sono tutti progettati per svolgere un compito: impedire che qualsiasi oggetto estraneo si depositi nel corpo. È grazie a queste capacità dei leucociti che una persona è sopravvissuta nel mondo di batteri e virus pericolosi.
 I leucociti sono i principali difensori del corpo umano contro le infezioni
I leucociti sono i principali difensori del corpo umano contro le infezioni Tuttavia, per ragioni non del tutto note, il sistema immunitario può confondere i glomeruli e i tubuli renali con un oggetto estraneo. La medicina ha stabilito in modo affidabile solo il meccanismo del danno renale nella glomerulonefrite acuta. Il batterio streptococco e i glomeruli hanno somiglianze con le cellule immunitarie. Nel tentativo di eliminare i batteri con qualsiasi mezzo, il sistema immunitario danneggia anche le proprie cellule. In altri casi, il meccanismo della sindrome nefrosica appare alla scienza moderna molto meno chiaro. Molte malattie hanno una predisposizione ereditaria. Altri sembrano essere determinati dalle caratteristiche individuali dell'organismo.
Lupus eritematoso sistemico - video
Un filtro renale danneggiato porta al fatto che non solo rifiuti e tossine entrano nelle urine, ma anche sostanze preziose: le proteine della parte liquida del sangue. A prima vista, sembra che non accadrà nulla di brutto, cambierà solo la composizione dell'urina. Tuttavia, non per niente il corpo è così geloso della conservazione delle proteine plasmatiche. In base alle dimensioni si dividono in due tipologie: albumine e globuline. Questi ultimi sono un prodotto dell'attività del sistema immunitario. Ma i primi svolgono due ruoli principali: trattengono l'acqua nel letto vascolare, impedendole di penetrare nei tessuti, e trasportano anche le sostanze chimiche necessarie in diverse parti del corpo.
La durata della vita dell'albumina, ovviamente, non è infinita. Ogni giorno nel fegato viene prodotta una nuova porzione, circa un grammo. Nella sindrome nefrosica la perdita di proteine nelle urine (preteinuria) raggiunge spesso proporzioni enormi. I tentativi del fegato di coprire tale carenza di solito non hanno successo. Nei casi particolarmente gravi si perdono fino a 15-20 grammi di proteine al giorno nelle urine.
 Le proteine sono il componente principale della parte liquida del sangue (plasma)
Le proteine sono il componente principale della parte liquida del sangue (plasma) La proteinuria comporta un'intera catena di problemi nel funzionamento del corpo. Il primo problema è che l'acqua cessa di essere trattenuta nel sangue. Si verifica un gonfiore massiccio. In alcuni casi si accumulano nel corso di giorni e settimane; in altri il gonfiore si verifica durante la notte. Molto spesso le palpebre, il viso e le gambe si gonfiano. Nei casi più gravi, il perineo si gonfia, il liquido si accumula nell'addome (ascite) e nel torace (idrotorace). Questo fluido rigonfio crea un altro percorso attraverso il quale le proteine fuoriescono dal sangue. Una carenza della parte liquida del sangue costringe i reni a lavorare di riserva. Segnalano ai tubuli di restituire il sodio al sangue, che è in grado di legare e trattenere l'acqua in assenza di albumina.
 La carenza di albumina nel sangue porta allo sviluppo di edema massiccio
La carenza di albumina nel sangue porta allo sviluppo di edema massiccio Il corpo cerca di compensare la perdita di proteine aumentandone la quantità. Esiste una certa dipendenza dell'aumento del colesterolo nella sindrome nefrosica dalla sua causa. Il quadro più pronunciato è caratteristico del danno renale nel lupus eritematoso sistemico, una malattia immunitaria in cui soffre il tessuto connettivo dell'intero corpo. I reni svolgono un ruolo importante nel metabolismo della vitamina D, che garantisce la corretta resistenza delle ossa. Con la sindrome nefrosica, non sono colpite solo le ossa, ma anche i muscoli. In assenza di calcio sufficiente si verificano spesso spasmi e crampi.
Non sono solo i reni a reagire alla perdita di proteine. Anche il pancreas sta cercando di adattarsi. Aumenta la quantità di insulina rilasciata nel sangue. In questo caso, la ghiandola reagisce non tanto al livello di zucchero quanto al livello di colesterolo. L’insulina svolge un ruolo importante nell’immagazzinare il colesterolo libero nei depositi di grasso nel corpo. Inoltre, con la sindrome nefrosica, si verifica un'inevitabile carenza di ferro e, di conseguenza, anemia (carenza di globuli rossi, eritrociti e loro contenuto di emoglobina).
 L’insulina favorisce l’accumulo di grasso
L’insulina favorisce l’accumulo di grasso Un altro problema che si verifica con la sindrome nefrosica sono i disturbi della coagulazione del sangue. Questo delicato sistema è sempre in equilibrio: alcuni meccanismi, se necessario, formano coaguli di sangue (trombi) e altri li distruggono. Nella sindrome nefrosica l'equilibrio si sposta notevolmente verso la formazione di coaguli di sangue (ipercoagulazione). Nei casi più gravi, questa situazione diventa ancora più deplorevole. Il pericolo principale dell'ipercoagulazione è, stranamente, la tendenza al sanguinamento. Il fatto è che la coagulazione del sangue richiede sostanze con diverse strutture chimiche. La maggior parte di essi, come le albumine plasmatiche, sono prodotti nel fegato. Una volta esauriti si verifica un sanguinamento incontrollato (CID), sempre difficile da gestire.
 La sindrome nefrosica provoca uno squilibrio tra i sistemi di coagulazione e anticoagulante
La sindrome nefrosica provoca uno squilibrio tra i sistemi di coagulazione e anticoagulante Nonostante la sua natura immunitaria, la sindrome nefrosica è sempre associata ad un indebolimento dell'attività del principale difensore. La malattia rende il corpo indifeso contro le infezioni. Inoltre, tutte le parti della difesa immunitaria ne soffrono: la cattura e la digestione dei microbi e la formazione di proteine anticorpali.
Sintomi e segni della sindrome nefrosica
La sindrome nefrosica è una raccolta, di regola, di una serie di sintomi diversi associati tra loro. Sono tipici sia degli adulti che dei bambini.
Sintomi della sindrome nefrosica - tabella
| Sintomo | Meccanismo di comparsa dei sintomi |
| Edema |
|
| Scarsa circolazione sanguigna nella pelle dovuta alla compressione dei vasi sanguigni da parte del fluido edematoso |
|
|
| Mancanza di respiro durante lo sforzo |
|
| Perdita di massa muscolare | Cattiva circolazione sanguigna nei muscoli a causa del gonfiore |
| Macchie rosse migranti sulla pelle (eritema strisciante) | L'influenza delle sostanze biologicamente attive del liquido edematoso (bradichinine) |
| Carenza di globuli rossi, eritrociti ed emoglobina (anemia) |
| La comparsa di urina torbida con scaglie | La comparsa di proteine e leucociti nelle urine |
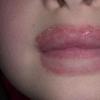
 Con la sindrome nefrosica, l'edema raggiunge dimensioni significative.
Con la sindrome nefrosica, l'edema raggiunge dimensioni significative. Metodi di diagnosi
La sindrome nefrosica richiede l'attenzione di un nefrologo. Una malattia così grave è un motivo per un esame completo: fare test e usare altri metodi:
- Un esame del sangue generale è molto informativo nella diagnosi della sindrome nefrosica. Questa malattia è caratterizzata da segni di anemia: bassi livelli di globuli rossi ed emoglobina. Un altro cambiamento naturale è bruscamente accelerato (velocità di sedimentazione degli eritrociti) - fino a 50–60 mm/ora. Il numero dei leucociti è solitamente normale;
- nell'analisi generale delle urine si nota un'elevata densità relativa: 1030–1050. Se normalmente la reazione dell'urina è acida, nella sindrome nefrosica diventa leggermente alcalina. Inoltre, lo specialista noterà l'enorme contenuto proteico e l'aumento del numero di leucociti. Per alcune malattie - lupus eritematoso sistemico, vasculite sistemica - è tipica la comparsa di globuli rossi nelle urine (ematuria);
 Nella sindrome nefrosica, nelle urine vengono rilevati proteine, leucociti e globuli rossi
Nella sindrome nefrosica, nelle urine vengono rilevati proteine, leucociti e globuli rossi - la biochimica del sangue è un metodo importante per diagnosticare la sindrome nefrosica. I seguenti indicatori cambiano naturalmente: la quantità di proteine, albumina, calcio diminuisce, aumenta il contenuto di sodio e colesterolo. Livelli normali di urea e creatinina indicano un adeguato tasso di purificazione del sangue nei reni. Un livello elevato fa presumere allo specialista la presenza di insufficienza renale;
- l'urina nella sindrome nefrosica viene esaminata utilizzando diversi metodi speciali: Nechiporenko, Ambuge, Addis-Kakovsky. L'urina raccolta viene esaminata per il contenuto proteico e il numero di cellule: globuli rossi e globuli bianchi. Si rilevano evidenti proteinuria, ematuria, leucocituria;
- Il test di Zimnitsky è un modo comprovato e semplice per diagnosticare l'insufficienza renale. Si basa sulla misurazione della densità relativa delle urine. La sindrome nefrosica è caratterizzata da numeri elevati. Valori bassi suggeriscono la presenza di insufficienza renale;
- L'ecografia viene eseguita per qualsiasi sospetto di malattia renale. Con la sindrome nefrosica, uno specialista potrebbe non rilevare cambiamenti significativi. La dimensione del rene può differire dal normale e la velocità del flusso sanguigno può cambiare. Inoltre, utilizzando gli ultrasuoni, è possibile determinare approssimativamente la quantità di liquido accumulato nell'addome e nel rivestimento del cuore;
 L'ecografia è un metodo di ricerca sicuro e informativo
L'ecografia è un metodo di ricerca sicuro e informativo - Le radiografie aiuteranno lo specialista a determinare la posizione dell'accumulo di liquido edematoso nel torace. Tuttavia, non sarà possibile determinarne con precisione la quantità da una fotografia piana;
- la tomografia è il metodo più accurato per diagnosticare il liquido accumulato nell'addome, nel torace e nella membrana cardiaca. Un'immagine tridimensionale degli organi consente di valutare con precisione le condizioni del corpo con sindrome nefrosica.
Metodi di trattamento
La sindrome nefrosica è motivo di ricovero ospedaliero e controllo medico 24 ore su 24. Quando si elabora un piano di trattamento, gli specialisti perseguono i seguenti obiettivi:
- ridurre la gravità dell'edema;
- influenzare la causa della sindrome nefrosica;
- eliminare il fattore principale che innesca i cambiamenti nel corpo: la proteinuria.
Trattamento farmacologico
I farmaci sono il modo principale per influenzare lo sviluppo della malattia. Di norma, non si limitano a un medicinale. Viene prescritta un'intera gamma di farmaci in grado di eliminare i problemi sorti.
Farmaci per il trattamento della sindrome nefrosica - tabella
| Gruppo farmacologico | Scopo della prescrizione dei farmaci | Esempi di strumenti specifici |
| Diuretici | Aumento del tasso di escrezione di acqua e sodio |
|
| Farmaci metabolici | Aumento dei livelli di potassio nel sangue |
|
| Soluzioni sostitutive del plasma | Compensare la carenza di albumina |
|
| Citostatici | Sopprimere l’aggressività del sistema immunitario |
|
| Ormoni steroidei |
|
|
| ACE inibitori |
|
|
| Lassativi | Ridurre la gravità dell'edema |
|
| Antifiammatori non steroidei droghe | Diminuzione del tasso di perdita di proteine nelle urine |
|
| Anticoagulanti e antiaggreganti piastrinici | Diminuzione del tasso di perdita di proteine nelle urine |
|
Farmaci per il trattamento della sindrome nefrosica - Galleria fotografica
 Il Lasix è un farmaco diuretico
Il Lasix è un farmaco diuretico  Il prednisolone è un farmaco ormonale
Il prednisolone è un farmaco ormonale  Il monopril è un ACE inibitore
Il monopril è un ACE inibitore  L'eparina fluidifica il sangue
L'eparina fluidifica il sangue  Il metotrexato sopprime il sistema immunitario
Il metotrexato sopprime il sistema immunitario  L’albumina compenserà la sua carenza nel flusso sanguigno
L’albumina compenserà la sua carenza nel flusso sanguigno
Il dosaggio dei farmaci per la sindrome nefrosica viene calcolato individualmente, poiché la maggior parte dei farmaci viene trasportata al sito d'azione dall'albumina. La carenza di quest'ultimo costringe in alcuni casi ad aumentare significativamente la dose dei farmaci.
In caso di grave insufficienza renale, viene utilizzata l'emodialisi, purificando il sangue dai rifiuti e dalle tossine utilizzando un dispositivo "rene artificiale".
Emodialisi - video
Dieta
La dieta è certamente la pietra angolare nel trattamento della sindrome nefrosica. È estremamente importante prestare attenzione a due circostanze: la quantità di sale e liquidi assunti al giorno. In caso di edema massiccio viene prescritta una dieta completamente priva di sale. Tuttavia, una volta eliminato il gonfiore, è possibile aggiungere sale al cibo. La quantità di liquido non deve superare il volume dell'urina giornaliera di oltre 200-300 ml. In alcuni casi vale la pena sostituire l'acqua normale con acqua distillata (senza impurità). Le proteine vengono calcolate in base al peso corporeo. Per migliorare il gusto del cibo, si consiglia di consumare:
- verdure fresche;
- verde;
- pomodori;
- avena sotto forma di gelatina e porridge;
- olio vegetale;
- gamberetti;
- Pasta di krill antartico;
- alga marina;
- aglio.
Alimenti utili per la sindrome nefrosica - Galleria fotografica
 Per la sindrome nefrosica si consiglia di mangiare verdure fresche
Per la sindrome nefrosica si consiglia di mangiare verdure fresche  Le verdure verdi contengono acido folico, che è coinvolto nell'emopoiesi.
Le verdure verdi contengono acido folico, che è coinvolto nell'emopoiesi.  L’avena è un prodotto sano e contiene molte vitamine.
L’avena è un prodotto sano e contiene molte vitamine.  I frutti di mare sono una fonte di preziosi microelementi
I frutti di mare sono una fonte di preziosi microelementi  Krill antartico - un piccolo crostaceo
Krill antartico - un piccolo crostaceo
Se soffri di sindrome nefrosica, dovresti evitare di mangiare i seguenti alimenti:
- sale da tavola;
- alcol;
- spezie piccanti;
- prodotti affumicati e in scatola;
- bevande gassate dolci;
- prodotti dolciari alla crema;
- cioccolato;
- burro;
- lardo e pancetta;
- carni grasse (agnello).
Alimenti indesiderabili da mangiare con la sindrome nefrosica - Galleria fotografica
 Nella sindrome nefrosica il sale è strettamente limitato
Nella sindrome nefrosica il sale è strettamente limitato  Le spezie piccanti sono indesiderabili per le malattie renali
Le spezie piccanti sono indesiderabili per le malattie renali  L’alcol è controindicato nelle malattie renali
L’alcol è controindicato nelle malattie renali  Le bevande gassate contengono zucchero in eccesso
Le bevande gassate contengono zucchero in eccesso  Se soffri di sindrome nefrosica, dovresti limitare l'assunzione di grassi animali.
Se soffri di sindrome nefrosica, dovresti limitare l'assunzione di grassi animali.
Rimedi popolari
Le piante sono ottimi aiutanti nella lotta contro la sindrome nefrosica. Con l'aiuto delle piante puoi ridurre gonfiore e infiammazione. Con il permesso del tuo medico, puoi utilizzare le seguenti ricette.
Medicina tradizionale nel trattamento dell'infiammazione glomerulare - tabella
| Materie prime | Metodo di cottura | Modalità di applicazione |
| 2 cucchiai. l. versare mezzo litro di acqua bollente sulla raccolta e lasciare. | Bere come tè, mezzo bicchiere tre volte al giorno |
| Mirtilli rossi freschi | Estrarre il succo dalle bacche fresche | Prendi mezzo bicchiere tre volte al giorno |
| 2 cucchiai. l. la miscela viene versata con 1,5 tazze di acqua bollente, fatta bollire a fuoco basso per 15 minuti, quindi infusa per un'ora. | |
| Erva lanosa (mezza caduta) | 1 cucchiaino. versare un bicchiere di acqua bollente sulle materie prime, cuocere a fuoco lento per 10 minuti. | Prendi mezzo bicchiere tre volte al giorno |
Piante nel trattamento della sindrome nefrosica - galleria fotografica
 Il mirtillo rosso è utile per l'infiammazione dei reni
Il mirtillo rosso è utile per l'infiammazione dei reni  L'ortica influisce sulla coagulazione del sangue
L'ortica influisce sulla coagulazione del sangue  Il ribes nero contiene vitamina C
Il ribes nero contiene vitamina C  Erva lanosa è utile per la nefrite
Erva lanosa è utile per la nefrite
Complicazioni e prognosi
La prognosi per il trattamento della sindrome nefrosica è estremamente individuale e dipende dalle seguenti circostanze:
- età del paziente. I giovani tollerano più facilmente la malattia e guariscono più velocemente;
- le ragioni che hanno causato lo sviluppo della sindrome nefrosica;
- durata della malattia;
- farmaci prescritti.
Nei casi più gravi, si sviluppano le seguenti complicazioni:

Insufficienza renale - video
La gravidanza sullo sfondo della sindrome nefrosica non è solo un evento serio, ma spesso rappresenta una minaccia diretta per la madre. L'aumento del carico sui reni della madre, costretta a lavorare per due, può provocare insufficienza renale cronica. Il pericolo che si verifichi esiste anche se la sindrome nefrosica si è già sviluppata durante la gravidanza.
Prevenzione
Il modo principale per prevenire la sindrome nefrosica è il trattamento tempestivo e adeguato dei reni e di altre malattie: diabete, lupus eritematoso sistemico, neoplasie maligne.
La sindrome nefrosica richiede l'attenzione di un nefrologo qualificato. Solo un trattamento tempestivo può aiutare a far fronte alla malattia.
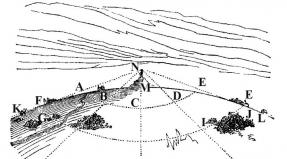
(rispettivamente destra e sinistra). Ciascun rene è a forma di fagiolo e ricoperto di fibre fibrose ( tessuto connettivo) e capsule di grasso ( conchiglie), che proteggono il tessuto renale dai danni. Lati interni ( lati mediali) i reni sono concavi e si trovano vicino alla colonna vertebrale, esterni ( laterale) – convesso e rivolto verso le pareti dell'addome e della parte bassa della schiena. Sul lato mediale di ciascun rene è presente una porta attraverso la quale vasi e nervi entrano nei reni.
L'interno dei reni è costituito da tessuto connettivo ( interstizio) e il sistema di formazione ed escrezione dell'urina. Se si fa un taglio si vede che tutto il parenchima del rene non è omogeneo. Comprende il cosiddetto midollo e la corteccia, che differiscono l'uno dall'altro per colore, posizione e densità. La corteccia occupa la parte esterna di ciascun rene; è relativamente più piccola in volume e densità del midollo, che è localizzato nella parte centrale dell'organo. La corteccia è rosso-giallastra, il midollo è rosso-bluastro. Il midollo è strutturalmente costituito da formazioni a forma di cono ( piramidi renali), le cui basi sono dirette verso la corteccia. Gli apici di queste piramidi sono diretti verso l'ilo del rene.
Il sistema di formazione ed escrezione dell'urina, infatti, inizia nella corteccia, dove si trova un numero enorme di nefroni, le principali unità funzionali dei reni. Ciascun nefrone è costituito da un glomerulo vascolare ( glomeruli), capsule ( Shumlyansky-Bowman) e tubuli. Il glomerulo coroidale è un sistema di piccoli vasi arteriosi ramificati e intrecciati ripetutamente situati nella capsula. I capillari arteriosi nella capsula sono circondati da mesangio ( tipo di tessuto connettivo). La capsula stessa sembra una ciotola ( in cui è immerso il glomerulo) e si compone di due foglie: esterna e interna. La foglia esterna è formata collegando tra loro le cellule piatte, formando una membrana a strato singolo.
La struttura della foglia interna è un po' più complessa. Si compone di tre conchiglie. La prima membrana sono le cellule delle pareti dei capillari ( cellule endoteliali) glomerulo della coroide. La seconda membrana è la membrana basale, alla quale sono attaccate le cellule endoteliali. Questa membrana si trova all'esterno dei capillari ( e all'esterno delle cellule endoteliali). Il terzo strato dello strato interno della capsula Shumlyansky-Bowman è uno strato di podociti ( cellule epiteliali speciali). Sono localizzati sulla membrana basale sul lato opposto delle cellule endoteliali. I podociti hanno processi che coprono i capillari del glomerulo vascolare. Tutte e tre le membrane dello strato interno della capsula Shumlyansky-Bowman costituiscono il cosiddetto filtro glomerulare ( barriera). Attraverso di esso, la filtrazione avviene in ciascun nefrone dei reni ( sforzando) sangue ( entrare nel rene attraverso l'arteria renale), dando luogo alla cavità della capsula stessa ( che si trova tra le sue foglie esterne ed interne) si forma l'urina primaria ( ultrafiltrato glomerulare).
L'urina primaria è il plasma sanguigno liberato da elementi formati e composti molecolari di grandi dimensioni ( per lo più proteine). Per evitare che il corpo perda tutto ciò che ha valore ( ad esempio acqua, sali minerali, vitamine, aminoacidi, ecc.) cioè nell'urina primaria, deve passare attraverso il sistema tubulare, l'ultimo componente di ciascuno dei nefroni. Il riassorbimento avviene nei tubuli ( aspirazione inversa) sostanze utili all'organismo dall'urina primaria al sangue. Filtrazione e riassorbimento sono le principali funzioni dei nefroni renali. La maggior parte dei tubuli si trovano nella midollare renale. Dopo aver attraversato il sistema tubulare, l'urina primaria si trasforma gradualmente in urina secondaria, che viene escreta dai tubuli ( e, in senso stretto, dai nefroni stessi) nei calici renali, localizzati nella zona degli apici delle piramidi renali. Collegandosi tra loro, questi calici confluiscono nella pelvi renale, attraverso la quale il secondario ( finale) l'urina penetra ulteriormente nell'uretere e viene escreta dai reni.
L'apporto di sangue arterioso ai reni è fornito dalle arterie renali, che si diramano dall'aorta addominale. Il sangue venoso proveniente dai reni scorre attraverso le vene renali. Queste vene poi drenano nella vena cava inferiore. I vasi linfatici forniscono tutta la linfa ai linfonodi lombari. L'innervazione dei reni è fornita attraverso i rami del plesso renale e i nervi provenienti dai nodi lombari superiori e toracici inferiori.
Cause e patogenesi della sindrome nefrosica
La sindrome nefrosica è un insieme di anomalie cliniche e di laboratorio che indicano un disturbo della funzionalità renale. È caratterizzata da ipoproteinemia ( diminuzione dei livelli di proteine nel sangue), ipoalbuminemia ( diminuzione dei livelli di albumina nel sangue), proteinuria ( escrezione proteica nelle urine), edema e talvolta iperlipidemia ( aumento dei livelli di grassi nel sangue).La sindrome nefrosica non è una malattia indipendente. Può verificarsi in varie malattie e condizioni patologiche. Inoltre, non è necessario che essi ( queste malattie e condizioni) originariamente appariva nei reni. Ad esempio, la sindrome nefrosica si verifica spesso con malattie del sangue, diabete mellito, malattie reumatiche, vasculite sistemica ( patologie associate all’infiammazione vascolare) ecc. In alcuni casi, ovviamente, può svilupparsi sullo sfondo di malattie renali primarie: glomerulonefrite acuta, alcune malattie renali genetiche ( sindrome nefrosica congenita). In ogni caso, il meccanismo principale per la comparsa della sindrome nefrosica è il danno al filtro glomerulare nei nefroni renali, sullo sfondo del quale viene interrotto il processo di filtrazione del plasma sanguigno nei reni.
Le cause più comuni della sindrome nefrosica sono:
- sindrome nefrosica congenita;
- glomerulonefrite acuta;
- nefrite tubulointerstiziale;
- amiloidosi;
- diabete;
- malattie infettive;
- malattie reumatiche;
- malattie del sangue;
- vasculite sistemica;
- trombosi venosa;
- malattie allergiche;
- avvelenamento con sostanze tossiche.
Sindrome nefrosica congenita
Sindrome nefrosica congenita ( VNS) è una sindrome nefrosica che compare nei bambini nei primi 3 mesi di vita. Oltre a quello congenito, esiste anche quello infantile ( infantile) sindrome nefrosica, che si manifesta per la prima volta nei bambini di età compresa tra 4 e 12 mesi. Le cause della sindrome nefrosica congenita e infantile, di regola, sono vari disturbi genetici, meno spesso infezioni e disturbi metabolici. I disturbi genetici più comuni che provocano la comparsa della sindrome nefrosica congenita sono le mutazioni nei geni della fibrocistina ( malattia policistica renale), collagene di tipo IV ( Sindrome di Alport), nefrina ( gene NPHS1), podocina ( gene NPHS1), gene WT1 ( Sindrome di Denis-Drash), gene PLCE1 ( alterata secrezione di nefrina e podocina), gene LambB2 ( Sindrome di Pearson).Tutti questi geni sono responsabili del corretto sviluppo del tessuto renale durante l'embriogenesi fetale, nonché del suo funzionamento dopo la nascita di un bambino. Ad esempio, una mutazione nel gene NPHS1 ( Sindrome nefrosica di tipo finlandese) porta all'interruzione della formazione della proteina nefrina nelle cellule renali, che funge da componente importante degli spazi vuoti situati tra i gambi dei podociti ( cellule glomerulari che ricoprono i capillari arteriosi che entrano nella capsula di Bowman). Ciò è accompagnato dalla destrutturazione della capsula e dalla ridotta filtrazione del plasma sanguigno, con conseguente sviluppo della sindrome nefrosica.
La sindrome nefrosica congenita può svilupparsi sullo sfondo di una varietà di malattie infettive. Questo è spesso osservato con le infezioni intrauterine ( sifilide, infezione da citomegalovirus, herpes, rosolia, epatite B, toxoplasmosi, ecc.), danneggiando vari organi del feto ( compresi i reni) durante la gravidanza. La sindrome nefrosica congenita può essere causata anche da vari disturbi metabolici ( disturbi metabolici), come la malattia di Fabry ( mutazione nel gene dell'a-galattosidasi, che porta alla deposizione di grasso nella regione glomerulare), forme congenite di ipotiroidismo ( diminuzione della funzionalità tiroidea), ipoadrenocorticismo ( disfunzione della ghiandola surrenale) e così via.
Glomerulonefrite acuta
La glomerulonefrite acuta è una malattia renale in cui si verifica l'infiammazione di un gran numero di glomeruli ( glomerulo). La ragione del suo sviluppo è un'interruzione del sistema immunitario, a seguito della quale attacca il proprio tessuto renale. La glomerulonefrite acuta compare più spesso dopo la faringite streptococcica ( infiammazione della mucosa faringea). Mentre il corpo combatte questa infezione, gli streptococchi patogeni vengono parzialmente distrutti. Le restanti particelle batteriche si depositano nei glomeruli. Dopo alcune settimane, il sistema immunitario è in grado di rilevare le particelle streptococciche depositate e avviare una risposta immunitaria che provoca l’infiammazione dei glomeruli.I cambiamenti infiammatori nei glomeruli spesso portano a danni alla loro struttura morfologica e ad un aumento della loro permeabilità a vari componenti del plasma che normalmente non penetrano nell'urina primaria ( per esempio, grandi proteine molecolari, cellule del sangue). Pertanto, il danno renale nella glomerulonefrite acuta è spesso accompagnato da segni caratteristici della sindrome nefrosica ( proteinuria, ipoalbuminemia ed edema). Oltre all'infezione da streptococco, la glomerulonefrite acuta può essere causata anche da endocardite infettiva, rosolia, polmonite, morbillo, malaria, schistosomiasi, alcuni farmaci, ecc.
Nefrite tubulointerstiziale
La nefrite tubulointerstiziale è una patologia che si sviluppa a seguito dell'infiammazione dell'interstizio ( intermedio) tessuto renale, nonché tubuli renali. Con questa malattia, la funzione dei glomeruli renali non è praticamente compromessa ( fino agli stadi clinici più avanzati della malattia), quindi la sindrome nefrosica non è così tipica per lui. Tuttavia, ci sono casi in cui è stato ancora osservato con la nefrite tubulointerstiziale. Le cause principali di questa patologia renale sono la pielonefrite, la leptospirosi, la necrosi tubulare acuta ( morte istantanea dell'epitelio tubulare renale), causata da farmaci, tossine ( piombo, cadmio), ischemia ( alterato afflusso di sangue ai reni), radiazioni, nefropatia ostruttiva ( una patologia in cui il normale flusso di urina attraverso le vie urinarie viene interrotto), tubercolosi, ecc.L'insorgenza della sindrome nefrosica nella nefrite tubulointerstiziale è associata alla diffusione del processo infiammatorio dai tubuli renali e dall'interstizio ( tessuto renale intermedio) ai glomeruli. Lo sviluppo dell'infiammazione nei glomeruli è quindi accompagnato da una violazione della loro funzione di filtrazione e dalla penetrazione di quantità eccessive di proteine dal plasma sanguigno nell'urina primaria. Inoltre, l'infiammazione dei glomeruli nella nefrite tubulointerstiziale può essere favorita anche dagli stessi fattori eziologici che hanno provocato l'insorgenza della malattia di base. Ad esempio, se la nefrite tubulointerstiziale è stata causata dall'avvelenamento del paziente con sali di metalli pesanti ( piombo, cadmio), quindi possono fungere anche da agenti dannosi nei confronti delle strutture anatomiche dei glomeruli renali.
Amiloidosi
L’amiloidosi è una malattia causata da un disturbo del metabolismo delle proteine. È caratterizzato dalla formazione di una proteina patologica nel corpo: l'amiloide, che nel tempo si deposita in vari tessuti e organi ( fegato, cuore, reni, tratto gastrointestinale, ecc.), interrompendo le loro funzioni di base. Oggi si conoscono molti tipi di amiloidosi che differiscono tra loro a seconda dell'origine della proteina amiloide. Esistono i cosiddetti tipi di amiloidosi geneticamente determinati ( ad es. amiloidosi ATTR, amiloidosi di tipo finlandese, amiloidosi AF), in cui la comparsa dell'amiloide è chiaramente associata a mutazioni genetiche in alcune proteine dell'organismo. Oltre a loro, sono note forme secondarie di amiloidosi, associate a varie malattie, ad esempio il mieloma ( amiloidosi AL), Il morbo di Alzheimer ( amiloidosi AB), malattie croniche ( Amiloidosi AA), tumori ( Amiloidosi EA) e così via.In tutti i tipi di amiloidosi sopra menzionati si forma una proteina amiloide anomala che si deposita nel tessuto renale e causa gradualmente insufficienza renale. Nelle fasi iniziali, la deposizione di amiloide avviene nella zona delle membrane basali dei glomeruli renali e del loro mesangio ( tessuto situato tra i capillari nelle capsule del nefrone). La costante sedimentazione di nuove masse di amiloide nei glomeruli porta alla distruzione della loro struttura ( che è accompagnato dalla sindrome nefrosica) e progressiva sostituzione degli elementi normali ( capillari, mesangio, podociti, ecc.), formando capsule nefronali. Un accumulo di amiloide può essere osservato anche nell’interstizio renale ( tessuto renale intermedio), peritubulare ( vicino ai tubuli) e tessuto perivascolare. Pertanto, nel processo di deposizione dell’amiloide, si osserva la sostituzione meccanica del tessuto renale normale con tessuto anormale – amiloide –, con conseguente sviluppo della sindrome nefrosica.
Diabete
Il diabete mellito è una malattia endocrina associata a una carenza assoluta o relativa dell'ormone insulina, prodotto nel pancreas e che regola il metabolismo nel corpo. L’insulina regola principalmente i livelli di glucosio nel sangue ( Sahara) e ne abbassa il livello se esce fuori scala. Nel diabete mellito, o viene prodotta una quantità insufficiente di questo ormone, oppure l'azione dell'insulina è semplicemente inefficace sul tessuto bersaglio ( cioè quei tessuti sui quali dovrebbe esercitare il suo effetto diretto). Pertanto, il diabete mellito è accompagnato da un aumento della glicemia.Il diabete mellito può causare lo sviluppo della sindrome nefrosica. Il fatto è che con questa malattia endocrina dovuta all'iperglicemia ( aumento dei livelli di glucosio nel sangue) avviene la glicosilazione ( aggiunta non enzimatica di glucosio ad altri composti chimici) varie proteine che compongono le varie strutture dei nefroni renali ( pareti capillari, mesangio, membrana basale, ecc.). Ciò porta ad un aumento della permeabilità del filtro glomerulare alle proteine, che è accompagnato dal rilascio di una quantità significativa di esso nell'urina primaria e, di conseguenza, dallo sviluppo della sindrome nefrosica.
La formazione della sindrome nefrosica nel diabete mellito è facilitata anche dall'aumento della pressione sanguigna, che interrompe il flusso sanguigno intraglomerulare ( la pressione sanguigna all'interno dei glomeruli aumenta in modo significativo, creando ulteriore stress sulle pareti dei capillari intraglomerulari). Poiché l'iperglicemia è un fenomeno costante nel diabete mellito, la glicosilazione delle proteine nei glomeruli renali progredisce gradualmente, creando le precondizioni per lo sviluppo della sclerosi renale ( ) e la comparsa di insufficienza renale. Tutti i cambiamenti patologici osservati nei reni affetti da diabete sono chiamati nefropatia diabetica. È una delle complicanze del diabete mellito e potrebbe non verificarsi sempre in un paziente affetto da questa malattia endocrina.
Malattie infettive
In alcune malattie infettive, l’agente patogeno può essere trasportato nei reni. Ciò accade spesso con vari batteri ( tubercolosi, endocardite settica, polmonite, sifilide, ascessi, bronchiectasie, osteomielite, ecc.), virale ( Infezioni da HIV, ecc.) e fungini ( actinomicosi) patologie. Penetrazione di microrganismi patogeni ( virus, batteri, funghi) nel tessuto renale di solito avviene attraverso il sangue ( ematogena). Una volta nei reni, ne danneggiano le varie strutture tissutali.Molto spesso in questi casi sono colpite le cellule dei capillari glomerulari ( cellule endoteliali), mesangio e podociti ( cellule glomerulari che rivestono i capillari arteriosi). Poiché queste cellule fanno parte del filtro glomerulare, la loro morte graduale è accompagnata da una violazione della sua permeabilità e da un aumento del rilascio di proteine dal plasma sanguigno nell'urina primaria. È questo meccanismo che è alla base della comparsa della sindrome nefrosica nelle malattie infettive. Inoltre, il processo infiammatorio che si sviluppa immediatamente nel sito del danno alle cellule endoteliali, al mesangio e ai podociti può svolgere un ruolo nella sua comparsa durante le infezioni. Con tale infiammazione, la membrana basale del filtro glomerulare è spesso danneggiata, il che non fa che intensificare ulteriormente i disturbi sorti prima.
Malattie reumatiche
La sindrome nefrosica può svilupparsi in molte malattie reumatiche ( sistemico) malattie ( ad esempio lupus eritematoso sistemico, artrite reumatoide, sclerodermia sistemica, reumatismi, ecc.). Nel lupus eritematoso sistemico, i reni sono spesso colpiti a causa della deposizione di complessi immunitari ( connessione tra un anticorpo e un antigene - una molecola estranea al corpo) nella regione dei glomeruli renali. L'accumulo di tali complessi porta allo sviluppo di una risposta immunoinfiammatoria da parte del corpo, al danneggiamento delle strutture anatomiche dei glomeruli e allo sviluppo della sindrome nefrosica.La comparsa di questa sindrome nell'artrite reumatoide, nella maggior parte dei casi, è associata ad amiloidosi renale secondaria, in cui i glomeruli renali si intasano con una proteina anormale - amiloide, o al danno al tessuto glomerulare causato dai farmaci antireumatici. Nella sclerodermia sistemica, la sindrome nefrosica si sviluppa a seguito di un'interruzione dell'interazione delle cellule del sistema immunitario con cellule di altri tessuti ( vascolare, connettivale, renale, ecc.), che porta alla comparsa di processi infiammatori nei glomeruli e alla loro sclerosi ( sostituendoli con tessuto connettivo non funzionale).
Infatti, le malattie reumatiche contribuiscono allo sviluppo di reazioni infiammatorie nei glomeruli, che sono accompagnate da una ridotta permeabilità del filtro glomerulare e dallo sviluppo della sindrome nefrosica. Infatti, in questi casi si sviluppa la glomerulonefrite ( una malattia in cui si osserva un'infiammazione diffusa dei glomeruli renali), e questa glomerulonefrite ha un decorso lungo e non è acuta, ma cronica. La glomerulonefrite cronica può talvolta manifestarsi per un lungo periodo senza alcun sintomo. Il pericolo principale di questa malattia è che col tempo può portare a insufficienza renale cronica. Pertanto, tutti i pazienti con malattie reumatiche dovrebbero monitorare periodicamente lo stato funzionale dei loro reni.
Malattie del sangue
La sindrome nefrosica può verificarsi con alcune malattie del sangue, ad esempio linfogranulomatosi, mieloma, crioglobulinemia mista, talassemia, anemia falciforme, ecc. Con linfogranulomatosi ( tumore che si sviluppa dalle cellule del sistema linfoide) i reni sono raramente colpiti, ma se ciò accade, molto probabilmente questa malattia del sangue disturba il paziente da molto tempo. Tipicamente, il danno al tessuto renale si osserva negli stadi 3 o 4 ( fase finale) linfogranulomatosi, in cui non solo il sistema linfatico, ma anche molti altri organi sono coinvolti nel processo patologico ( oltre ai reni), che è associato alla diffusione delle cellule tumorali in tutto il corpo. Una volta nel tessuto renale, tali cellule si moltiplicano attivamente e sostituiscono il tessuto normale con tessuto maligno, a seguito del quale la struttura interna dei reni viene interrotta e si sviluppa la sindrome nefrosica.Per il mieloma multiplo ( tumore maligno delle plasmacellule - cellule del sangue speciali) si sviluppa la cosiddetta nefropatia da mieloma, che è caratterizzata da danni alle strutture intrarenali dovute alla penetrazione di proteine anomale del mieloma al loro interno ( paraproteine), secreto dalle cellule del plasmocitoma ( tumore del mieloma). Il danno renale nel mieloma multiplo è spesso accompagnato da sindrome nefrosica, nefrosclerosi ( sostituzione del tessuto renale con tessuto connettivo) e insufficienza renale. Nella crioglobulinemia mista, specifiche molecole proteiche, le crioglobuline, si depositano sulle pareti dei vasi dei glomeruli renali, che danno inizio all'innesco locale di reazioni infiammatorie ( tramite il sistema del complemento), che è accompagnato da un danno al filtro glomerulare e dallo sviluppo della sindrome nefrosica nel paziente. La comparsa delle crioglobuline è causata da un disturbo nel funzionamento delle cellule del sistema immunitario, che si verifica durante alcune infezioni virali ( epatite B, epatite C, infezione da citomegalovirus, mononucleosi infettiva, ecc.).
Sviluppo della sindrome nefrosica nella talassemia ( malattia genetica associata ad alterata formazione di emoglobina) è causato da un danno ai glomeruli, sullo sfondo dell'accumulo periodico di ferro al loro interno, formato durante la degradazione dei globuli rossi patologici. Per l'anemia falciforme ( una malattia in cui si verifica un'interruzione nella formazione dell'emoglobina normale) la trombosi si verifica spesso nei reni ( ostruzioni dei vasi sanguigni), a causa della ridotta resistenza dei globuli rossi alla distruzione. Sullo sfondo della trombosi nei glomeruli, il flusso sanguigno viene spesso interrotto, il che spesso porta all'iperfiltrazione ( maggiore filtrazione) plasma attraverso il filtro glomerulare e comparsa della sindrome nefrosica.
Vasculite sistemica
La vasculite sistemica è un gruppo di malattie in cui si osserva l'infiammazione delle pareti dei vasi sanguigni situati in vari tessuti e organi. I vasi renali sono spesso danneggiati in numerose vasculiti sistemiche ( poliarterite nodosa, porpora di Schonlein di Henoch e granulomatosi di Wegener). Il meccanismo di origine di tutte e tre le patologie è associato all'interruzione del sistema immunitario. Ad esempio, la porpora di Schönlein di Henoch si verifica a seguito della deposizione di complessi immunitari sulle pareti dei vasi sanguigni, a seguito dei quali viene attivato il sistema del complemento, che innesca una reazione infiammatoria locale e li promuove ( pareti dei vasi) danno. L’origine degli immunocomplessi stessi non è stata ancora stabilita con precisione, si presume che possano essere molecole rimaste nell’organismo del paziente dopo alcune malattie (; allergie, infezioni da streptococco, infezioni da micoplasma, ecc.).Il meccanismo di sviluppo dell'infiammazione delle pareti dei vasi renali nella poliarterite nodosa è generalmente simile a quello osservato nella porpora di Henoch Schönlein, tuttavia, la presenza di complessi immunitari in questa patologia può anche essere associata ad alcuni altri virus ( ad esempio, virus dell'epatite B, virus dell'epatite C, infezione da HIV, citomegalovirus) o alcuni farmaci ( preparati a base di bismuto, antibiotici, sulfamidici, ecc.). Il meccanismo patogenetico all'origine della granulomatosi di Wegener è ancora più complesso. Include non solo le precipitazioni ( deposizione) sulle pareti dei vasi sanguigni dei glomeruli degli immunocomplessi, ma anche vari disturbi dell'interazione tra le cellule del sistema immunitario. I neutrofili svolgono un ruolo importante nel danno alle pareti dei vasi sanguigni in questa malattia ( cellule del sangue), che si accumulano nell'area dei glomeruli renali e producono vari enzimi che hanno un effetto dannoso su di essi. Il danno ai vasi sanguigni in tutti e tre i tipi di vasculite sistemica porta a una ridotta permeabilità del filtro glomerulare e allo sviluppo della sindrome nefrosica.
Trombosi venosa
La sindrome nefrosica può essere rilevata in pazienti con trombosi di grandi vasi venosi ( vena cava inferiore, vene renali). Tali trombosi sono un evento comune nelle malattie e condizioni associate a disturbi della coagulazione del sangue ( assunzione di contraccettivi orali, gravidanza, malattie congenite del sistema di coagulazione del sangue, ecc.). Inoltre, la trombosi viene periodicamente osservata nell'insufficienza cardiaca, nella vasculite sistemica, nelle malattie tumorali ( quando i vasi venosi vengono compressi dall'esterno da formazioni maligne).Con la trombosi nei vasi venosi, il flusso sanguigno viene interrotto, il che contribuisce al ristagno del sangue e alla retrogradazione ( l'opposto) aumento della pressione nelle arterie renali. Un aumento della pressione nel sistema arterioso glomerulare porta alla dilatazione delle pareti dei vasi e ad un aumento della filtrazione del plasma. Pertanto, la trombosi dei grandi vasi venosi, come la vena cava inferiore, le vene renali e altre, è abbastanza spesso associata alla sindrome nefrosica. Altre cause comuni di trombosi in queste vene comprendono tumori renali maligni, metastasi, grave disidratazione ( nei bambini), aneurisma aortico, trauma grave, sepsi, peritonite ( infiammazione del peritoneo), sindrome da anticorpi antifosfolipidi, ecc.
Malattie allergiche
Per alcune patologie allergiche ( ad esempio raffreddore da fieno, allergie alimentari, cosmetici, reazioni allergiche che si verificano dopo punture di insetti, ecc.) Talvolta può svilupparsi la sindrome nefrosica. Il meccanismo della sua comparsa è, in generale, simile a quello che si verifica nelle malattie reumatoidi ( per esempio, il lupus eritematoso sistemico) ed è causato dall'accumulo di complessi immunitari sulle pareti dei vasi dei glomeruli renali, a seguito del quale si sviluppa il loro danno immunoinfiammatorio, portando all'interruzione della normale permeabilità del filtro glomerulare e all'iperfiltrazione ( maggiore filtrazione) la parte liquida del sangue lo attraversa. A differenza del lupus eritematoso sistemico, il danno ai glomeruli nelle malattie allergiche è spesso temporaneo. Sindrome nefrosica immediata ( o dopo un breve periodo di tempo) scompare dopo aver eliminato l'allergene ( fattore eziologico che ha causato l’allergia).Avvelenamento con sostanze tossiche
L'avvelenamento con sostanze tossiche porta spesso a danni ai reni e allo sviluppo della sindrome nefrosica. Ciò si osserva spesso quando vari pesticidi e veleni tossici entrano nel corpo del paziente ( glicole etilenico, acido ossalico, arsenico, acido acetico, cromo, piombo, elementi radioattivi, solfato di rame, arsina, ecc.). In rari casi, l'uso di alcuni farmaci ( ad esempio farmaci antiepilettici, farmaci a base di bismuto, oro, mercurio, antibiotici, anticoagulanti, sulfamidici, vitamine, D-penicillamina) può anche causare la sindrome nefrosica.Il meccanismo di sviluppo della sindrome nefrosica stessa in caso di avvelenamento con sostanze tossiche dipende sempre dal loro tipo. Ad esempio, l'avvelenamento con sostanze contenenti mercurio è accompagnato da una ridotta respirazione cellulare delle cellule glomerulari dei reni, che porta inevitabilmente alla loro morte. In caso di avvelenamento con acido acetico, solfato di rame, arsina, che, per loro natura, sono veleni emolitici ( cioè sostanze che distruggono i globuli rossi), si verifica un'eccessiva deposizione di emoglobina libera ( rilasciato quando i globuli rossi si distruggono) nell'area dei filtri glomerulari, che porta alla sindrome nefrosica.
Il danno al tessuto renale causato da sostanze tossiche è chiamato nefropatia tossica. Può essere acuto o cronico. La nefropatia tossica acuta di solito porta allo sviluppo di glomerulonefrite acuta ( infiammazione dei glomeruli dei reni) e poi all'insufficienza renale acuta. La nefropatia cronica è accompagnata dalla comparsa di glomerulonefrite cronica e insufficienza renale cronica. La sindrome nefrosica nella nefropatia tossica è causata proprio dalla glomerulonefrite acuta o cronica.
Classificazione della sindrome nefrosica
 La sindrome nefrosica è di due tipi: primaria e secondaria. La divisione in queste tipologie è dovuta alla causa principale del suo sviluppo. La sindrome nefrosica primaria è causata da una malattia renale. Nel tipo secondario, la sindrome nefrosica appare dovuta alla presenza di patologie nel paziente che colpiscono principalmente altri organi piuttosto che i reni. Esiste anche una classificazione della sindrome nefrosica in base al grado della sua risposta al trattamento con farmaci ormonali ( prednisone). In questa classificazione, la sindrome nefrosica è divisa in tipi resistenti e sensibili agli steroidi.
La sindrome nefrosica è di due tipi: primaria e secondaria. La divisione in queste tipologie è dovuta alla causa principale del suo sviluppo. La sindrome nefrosica primaria è causata da una malattia renale. Nel tipo secondario, la sindrome nefrosica appare dovuta alla presenza di patologie nel paziente che colpiscono principalmente altri organi piuttosto che i reni. Esiste anche una classificazione della sindrome nefrosica in base al grado della sua risposta al trattamento con farmaci ormonali ( prednisone). In questa classificazione, la sindrome nefrosica è divisa in tipi resistenti e sensibili agli steroidi. Sindrome nefrosica primaria
La sindrome nefrosica primaria si sviluppa con glomerulonefrite acuta o cronica ( infiammazione dei glomeruli dei reni) e alcune malattie renali genetiche ( sindrome nefrosica congenita). La sindrome nefrosica primaria comprende anche la sindrome nefrosica idiopatica. Nella sindrome nefrosica idiopatica, la causa del danno renale è sconosciuta.Sindrome nefrosica secondaria
La sindrome nefrosica secondaria si verifica con una varietà di malattie di altri organi e tessuti, ad esempio allergie, vasculite sistemica, avvelenamento da sostanze tossiche, trombosi venosa, malattie del sangue, diabete mellito, amiloidosi, malattie infettive e reumatiche, nefrite tubulointerstiziale. Il danno al tessuto renale in queste patologie non è sempre accompagnato dalla sindrome nefrosica e, in alcuni casi, i reni non sono affatto colpiti, quindi si ritiene che lo sviluppo di questa sindrome in queste patologie sia secondario.Sindrome nefrosica steroido-resistente
La sindrome nefrosica steroido-resistente è una sindrome nefrosica che non scompare nell’uomo ( non in remissione) dopo un ciclo di terapia steroidea con prednisone di otto settimane.Sindrome nefrosica sensibile agli steroidi
Sindrome nefrosica sensibile agli steroidi ( SCNS) si osserva in quei pazienti che hanno una risposta positiva al trattamento con prednisolone. Di solito remissione ( scomparsa dei sintomi e dei segni della malattia) Questa sindrome si verifica dopo 2-4 settimane di trattamento con steroidi. In alcuni casi, il periodo può essere esteso a 4-8 settimane. Recidive ( ricomparsa dei sintomi e dei segni della malattia) la sindrome nefrosica può verificarsi dopo essere entrata in remissione durante il trattamento o potrebbe non comparire affatto.La sindrome nefrosica sensibile agli steroidi è divisa in diversi tipi ( non recidivante, raramente recidivante, frequentemente recidivante, steroido-dipendente). Con SSNS non ricorrente, non si verificano ricadute della malattia, la remissione della patologia è molto lunga. Con SSNS raramente ricorrenti, le recidive si verificano meno di due volte ogni 6 mesi e con SSNS frequentemente ricorrenti, le recidive si verificano almeno due volte ogni sei mesi. Nella SSNS steroido-dipendente, la comparsa di recidive è solitamente associata alla cessazione del ciclo di terapia ormonale con prednisolone; talvolta tali recidive possono essere dovute ad una riduzione della dose del farmaco (; prednisone) presi durante il trattamento.
Sintomi della sindrome nefrosica
 L'unico sintomo specifico della sindrome nefrosica è il gonfiore. Altri sintomi ( ad esempio nausea, vomito, dolore al cuore, debolezza, riduzione delle prestazioni, mancanza di respiro, crescita e sviluppo compromessi, ecc.), che possono manifestarsi in un paziente affetto da questa patologia, sono classificate come manifestazioni aspecifiche. Questi sintomi sono additivi. Possono verificarsi o meno con esso. Il gonfiore costituisce sempre uno dei criteri clinici obbligatori per la sindrome nefrosica.
L'unico sintomo specifico della sindrome nefrosica è il gonfiore. Altri sintomi ( ad esempio nausea, vomito, dolore al cuore, debolezza, riduzione delle prestazioni, mancanza di respiro, crescita e sviluppo compromessi, ecc.), che possono manifestarsi in un paziente affetto da questa patologia, sono classificate come manifestazioni aspecifiche. Questi sintomi sono additivi. Possono verificarsi o meno con esso. Il gonfiore costituisce sempre uno dei criteri clinici obbligatori per la sindrome nefrosica. La difficoltà nella diagnosi della sindrome nefrosica è che questa sindrome è più di laboratorio che clinica, poiché la maggior parte dei suoi segni sono determinati mediante test di laboratorio e non vengono riconosciuti durante un esame di routine del paziente. Pertanto, per stabilire il fatto che un paziente ha la sindrome nefrosica, non è sufficiente rilevare semplicemente il gonfiore sul suo corpo. In tali casi, deve prescrivere gli esami di laboratorio necessari.
Principali sintomi osservati nei pazienti con sindrome nefrosica
| Sintomo | Il meccanismo di comparsa di questo sintomo | Come si manifesta questo sintomo? |
| Edema | Nella sindrome nefrosica, il corpo del paziente perde enormi quantità di proteine attraverso i reni. Questa proteina entra nelle urine dal plasma sanguigno. Tali perdite costanti sono accompagnate da una diminuzione della quantità di proteine nel sangue. Una delle funzioni delle proteine plasmatiche è quella di mantenere la pressione oncotica del sangue. Questa pressione determina in quale direzione si muoverà il fluido intravascolare. Minore è il numero di proteine nel plasma, minore è la sua pressione oncotica. Se la pressione oncotica nei vasi è bassa, il liquido non rimane a lungo al loro interno e li lascia, entrando quindi negli spazi intercellulari ( perché in loro la pressione è più alta) vari tessuti ricchi di grasso sottocutaneo, con conseguente formazione di edema. | La gravità dell’edema solitamente è correlata ( legato) con un grado di proteinuria ( cioè, l’intensità della perdita di proteine nelle urine del paziente). Il gonfiore, di regola, appare prima nell'area del viso, delle palpebre, della parte bassa della schiena e dei genitali. Inoltre, il gonfiore si diffonde alle braccia e alle gambe, meno spesso al busto. Il tasso di insorgenza e la distribuzione dell'edema possono variare. Possono svilupparsi istantaneamente, letteralmente dall'oggi al domani, oppure possono apparire gradualmente nell'arco di diversi giorni, settimane e persino mesi. Alla palpazione la pelle gonfia è morbida ( sciolto). Se lo premi, subito dopo si forma un buco nel sito della depressione. Le aree di edema nella sindrome nefrosica si muovono facilmente. Il gonfiore dei genitali esterni rende difficile la minzione. |
| Battito cardiaco | Nella maggior parte dei pazienti con sindrome nefrosica, il liquido si accumula non solo esternamente ( sotto la pelle), provocando edemi periferici, ma anche in varie cavità del corpo. Se si verifica un accumulo di liquidi nella cavità pericardica ( sacco cardiaco), quindi il paziente avverte palpitazioni e dolore nella zona del cuore. Accumulo di liquido nella cavità toracica ( idrotorace) provoca mancanza di respiro. Il fluido che entra nella cavità addominale contribuisce allo sviluppo dell'ascite e alla comparsa di nausea, vomito, diarrea e gonfiore. | Sintomi cardiaci ( dolore, palpitazioni), sono leggermente meno comuni rispetto a quelli provenienti dal tratto gastrointestinale ( nausea, vomito, diarrea) e polmoni ( dispnea). L'intensità di questi sintomi è sempre individuale ed è in gran parte determinata dal grado di proteinuria. La sequenza di comparsa di tutti questi sintomi può variare. I sintomi gastrointestinali di solito compaiono dopo aver mangiato. Mancanza di respiro, dolore al cuore e palpitazioni sono presenti nei pazienti sia a riposo che durante l'attività fisica. |
| Dolore nella zona del cuore | ||
| Dispnea | ||
| Nausea | ||
| Vomito | ||
| Diarrea | ||
| Strappo | La comparsa della lacrimazione è causata dal gonfiore della congiuntiva ( membrana mucosa) occhio. | Gli occhi che lacrimano sono un sintomo intermittente della sindrome nefrosica. |
| Disturbi della crescita e dello sviluppo | La crescita e lo sviluppo compromessi si verificano a causa di vari disturbi metabolici che possono essere identificati nella sindrome nefrosica. Ad esempio, con questa patologia diminuisce la quantità di microelementi nel corpo ( ferro, zinco, cobalto) e macroelementi ( calcio), giocando un ruolo importante nello sviluppo e nella crescita di vari tessuti ( ossa, sistema nervoso, pelle, cartilagine, ecc.). | Crescita e sviluppo compromessi sono abbastanza chiaramente osservati nei bambini che soffrono di sindrome nefrosica da molto tempo. Questi bambini spesso sono in ritardo rispetto ai loro coetanei nello sviluppo, sia in termini fisici generali che intellettuali. |
| Tetania | Nella sindrome nefrosica dovuta a disturbi del metabolismo del calcio ( ce n'è pochissimo nel sangue) si possono osservare attacchi convulsivi ( tetania). Ipocalcemia ( diminuzione del calcio nel sangue) si verifica a seguito di un disordine metabolico dei metaboliti ( prodotti di scambio) vitamina D nel corpo, che è coinvolta nella regolazione del metabolismo del fosforo-calcio. | La tetania non si verifica in tutti i pazienti. Si osserva più spesso nei bambini e si associa a segni di osteomalacia e osteoporosi ( rallentamento della crescita e dello sviluppo delle ossa, loro eccessiva fragilità, deformazione scheletrica, sviluppo di fratture, comparsa di dolore alle ossa e ai muscoli, ecc.). |
| Pallore della pelle | Pallore della pelle, mal di testa, ridotta capacità lavorativa e debolezza compaiono nella sindrome nefrosica dovuta alla presenza di anemia ( diminuzione della quantità di emoglobina e globuli rossi nel sangue). | Questi sintomi sono abbastanza comuni nei pazienti con sindrome nefrosica. Appaiono periodicamente o sono presenti costantemente. La loro intensità è sempre individuale. |
| Mal di testa | ||
| Diminuzione della capacità di lavorare | ||
| Debolezza | ||
| Aumento di peso | L'aumento di peso è causato dall'accumulo di liquidi aggiuntivi nel grasso sottocutaneo e in varie cavità del corpo ( torace, addome, ecc.). | Un aumento del peso corporeo si verifica quando il liquido libero si accumula nei tessuti. Il tasso del suo aumento non può essere previsto, poiché dipende da molti fattori ( la nutrizione del paziente, la presenza di ulteriori malattie, la gravità della sindrome nefrosica, ecc.). |
| Cambiamenti distrofici nella pelle e nelle sue appendici | Cambiamenti distrofici nella pelle e nelle sue appendici ( unghie, capelli) nella sindrome nefrosica sono causati da disturbi nel metabolismo dei microelementi ( zinco, ferro, cobalto, rame) e una diminuzione della loro concentrazione nel sangue. | La pelle della sindrome nefrosica è secca, ruvida e spesso si desquama. Puoi vedere delle crepe su di esso. I capelli e le unghie diventano fragili e opachi. |
Segni di sindrome nefrosica
La sindrome nefrosica è caratterizzata dalla comparsa di alcuni sintomi nel paziente. Quasi tutti questi segni si riferiscono a indicatori di laboratorio, quindi vengono determinati conducendo studi speciali. I principali cambiamenti osservati nella sindrome nefrosica possono essere identificati utilizzando un emocromo completo, un esame del sangue biochimico, un esame del sistema emostatico e un'analisi generale delle urine. Il segno principale della sindrome nefrosica all’analisi generale delle urine è la massiccia proteinuria ( escrezione proteica nelle urine), in cui il contenuto proteico totale nelle urine dovrebbe superare 3,0 - 3,5 grammi al giorno. Tali perdite proteiche rappresentano uno dei criteri principali per la sindrome nefrosica negli adulti ( oltre ad edema, ipoproteinemia e ipoalbuminemia).Nei bambini, il grado di proteinuria viene calcolato in base al peso corporeo. Nella sindrome nefrosica, la quantità di proteine perse dai reni dovrebbe essere superiore a 50 mg per chilogrammo di peso corporeo al giorno. Oltre alla proteinuria, abbastanza spesso si può osservare leucocituria nell'analisi generale delle urine nella sindrome nefrosica ( la comparsa di leucociti nelle urine) ed ematuria ( la comparsa di globuli rossi nelle urine). L’iperaminoaciduria è molto meno comune ( ), glicosuria ( ), iperfosfaturia ( ).
I principali segni della sindrome nefrosica in un esame del sangue biochimico sono l'ipoproteinemia ( ), ipoalbuminemia ( diminuzione dell'albumina nel sangue), iperlipidemia ( ) e secondario: un aumento dell'urea, una diminuzione della quantità di ferro, zinco, cobalto, calcio nel sangue. L'insorgenza di ipoproteinemia nella sindrome nefrosica è causata non solo dal danno al filtro glomerulare e dalla perdita diretta di proteine plasmatiche nelle urine, che si osserva in tutte le malattie che causano questa sindrome. Parte delle proteine plasmatiche nella sindrome nefrosica vengono rimosse dal letto vascolare e subiscono un intenso catabolismo ( il processo di decadimento) in vari tessuti. Inoltre, con questa sindrome, molte proteine, a seguito dello sviluppo dell'edema periferico, tendono a lasciare i vasi nell'interstizio ( intercellulare) tessile.
Il contenuto proteico totale nel siero del sangue nella sindrome nefrosica diminuisce a 25–40 g/l. Tali cambiamenti indicano un grado abbastanza pronunciato di ipoproteinemia. I meccanismi di sviluppo dell'ipoalbuminemia nella sindrome nefrosica sono simili a quelli che causano l'insorgenza dell'ipoproteinemia. La concentrazione di albumina nel plasma sanguigno con questa patologia può scendere a 8–35 g/l. Poiché le albumine svolgono molte funzioni importanti nel sistema circolatorio ( ad esempio trasportano ormoni, farmaci, minerali, legano vari metaboliti tossici e li trasferiscono al fegato, ecc.), quindi una diminuzione della loro concentrazione porta a disturbi metabolici ( metabolismo) per tutto il corpo. L’albumina aiuta anche a mantenere la pressione oncotica del sangue. Pertanto, la loro diminuzione è accompagnata da un aumento ancora maggiore dell'edema periferico.
L’iperlipidemia non funge da riferimento ( opzionale) criterio per diagnosticare la sindrome nefrosica, ma è uno dei principali ( molto frequente, ma non sempre si verifica) i suoi segni. Iperlipidemia è un termine generale per indicare un aumento della quantità di grasso nel sangue di un paziente, ma nella sua sostanza include cambiamenti anormali in diversi parametri ( alcuni dei quali includono non solo grassi). In particolare, con la sindrome nefrosica si verifica un aumento dei livelli ematici di colesterolo totale, acidi grassi non esterificati, trigliceridi e lipoproteine a bassa densità ( LDL), apoproteina B.
L'origine dell'iperlipidemia in questa sindrome è spiegata da diverse teorie. Il principale è quello basato sul meccanismo dell’ipoalbuminemia. Il fatto è che l'ipoalbuminemia stimola la sintesi nel fegato di una maggiore quantità di proteine del plasma sanguigno e di trasportatori speciali ( lipoproteine), che trasportano i grassi nel sangue. Poiché il paziente è affetto da sindrome nefrosica, la maggior parte delle proteine prodotte nel fegato viene persa attraverso i reni ( mentre l'aumento della quantità di lipoproteine nel sangue persiste e aumenta gradualmente, il che contribuisce indirettamente all'accumulo di grassi).
Un'altra teoria suggerisce che l'iperlipidemia nella sindrome nefrosica sia in parte dovuta a processi di degradazione alterati ( catabolismo) grassi, a causa della distruzione di alcuni enzimi ( per esempio, le lipasi lipoproteiche) responsabile di questo processo. La presenza di iperlipidemia nella sindrome nefrosica ha un effetto dannoso sullo stato del sistema cardiovascolare ( promuove lo sviluppo dell'aterosclerosi) e peggiora la prognosi della sindrome stessa, poiché l'aumento del contenuto di grassi nel sangue porta alla fine alla loro deposizione nelle strutture dei glomeruli renali ( soprattutto quelli danneggiati). L'accumulo di grasso nei glomeruli stimola lo sviluppo di cambiamenti infiammatori e sclerotici in essi, che contribuiscono al rafforzamento della sindrome nefrosica.
Cambiamenti nel sistema emostatico ( cioè il sistema di coagulazione del sangue) nella sindrome nefrosica influenzano il suo legame cellulare e plasmatico-coagulante. Se parliamo di cambiamenti nell'unità cellulare, allora qui, principalmente, si osservano cambiamenti patologici nelle piastrine, che acquisiscono una maggiore capacità di adesione ( adesione a qualsiasi superficie, solitamente all'endotelio vascolare) e all'aggregazione ( piastrine che si uniscono). Ciò è causato da un aumento della quantità di fibrinogeno nel plasma sanguigno e dall'iperlipidemia ( aumento della quantità di grassi nel sangue), ipoalbuminemia ( diminuzione della quantità di albumina nel sangue) e una diminuzione della produzione di ossido nitrico nelle cellule endoteliali vascolari, che impedisce un'eccessiva aggregazione piastrinica.
Nel legame plasma-coagulazione dell’emostasi, oltre ad aumentare il fibrinogeno già citato poco sopra, aumenta anche la concentrazione di alcuni fattori della coagulazione nel sangue ( ). Nella sindrome nefrosica, oltre al funzionamento del sistema di coagulazione del sangue, viene interrotto anche il funzionamento del sistema anticoagulante, che normalmente si bilancia con il sistema di coagulazione e ne controlla l'attività. Disturbi del sistema anticoagulante si verificano nel sistema di fibrinolisi, responsabile della decomposizione ( riassorbimento) nuovi coaguli di sangue nei vasi. Questi disturbi sono causati dalla perdita nelle urine dei principali componenti del sistema di fibrinolisi ( principalmente plasminogeno). Nella sindrome nefrosica, il paziente perde una quantità sufficiente di anticoagulanti naturali attraverso i reni ( antitrombina III, proteina S), prevenendo la formazione di coaguli di sangue nei vasi sanguigni. A causa di cambiamenti così estesi e gravi nel sistema emostatico, i pazienti con sindrome nefrosica molto spesso sperimentano trombosi delle vene profonde delle gambe, vene renali, arterie coronarie e complicanze tromboemboliche ( il più delle volte - embolia polmonare - EP).
Diagnosi della sindrome nefrosica
 La diagnosi di sindrome nefrosica viene effettuata sulla base dei risultati clinici ( prendendo l'anamnesi, la palpazione, l'esame del paziente) e laboratorio ( esame del sangue generale, biochimico, esame generale delle urine, studio dello stato del sistema emostatico) ricerca. Una parte importante della diagnosi di questa sindrome è stabilirne la causa ( poiché la sindrome nefrosica non è una malattia indipendente, ma appare sullo sfondo di varie altre malattie). A tale scopo, vengono prescritti non solo i metodi utilizzati per diagnosticare la sindrome nefrosica stessa, ma anche alcuni altri esami, ad esempio i metodi di ricerca sulle radiazioni ( ecografia, tomografia computerizzata, risonanza magnetica), altri esami di laboratorio ( esame del sangue immunologico, genetico, esame delle urine secondo Nechiporenko, secondo Zimnitsky, ecc.), biopsia renale, elettrocardiogramma ( ECG), urografia, scintigrafia, radiografia polmonare, ecc. Questi studi aggiuntivi aiutano non solo a rilevare la patologia di base, ma anche a stabilire varie complicanze della sindrome nefrosica.
La diagnosi di sindrome nefrosica viene effettuata sulla base dei risultati clinici ( prendendo l'anamnesi, la palpazione, l'esame del paziente) e laboratorio ( esame del sangue generale, biochimico, esame generale delle urine, studio dello stato del sistema emostatico) ricerca. Una parte importante della diagnosi di questa sindrome è stabilirne la causa ( poiché la sindrome nefrosica non è una malattia indipendente, ma appare sullo sfondo di varie altre malattie). A tale scopo, vengono prescritti non solo i metodi utilizzati per diagnosticare la sindrome nefrosica stessa, ma anche alcuni altri esami, ad esempio i metodi di ricerca sulle radiazioni ( ecografia, tomografia computerizzata, risonanza magnetica), altri esami di laboratorio ( esame del sangue immunologico, genetico, esame delle urine secondo Nechiporenko, secondo Zimnitsky, ecc.), biopsia renale, elettrocardiogramma ( ECG), urografia, scintigrafia, radiografia polmonare, ecc. Questi studi aggiuntivi aiutano non solo a rilevare la patologia di base, ma anche a stabilire varie complicanze della sindrome nefrosica. Metodi per diagnosticare la sindrome nefrosica
| Nome del metodo | Metodologia | Quali segni di sindrome nefrosica rivela questo metodo? |
| Prendendo la storia | Storia ( dati anamnestici) sono informazioni ottenute da un medico interrogando un paziente durante una visita medica. I dati anamnestici comprendono non solo i reclami del paziente, ma anche altre informazioni importanti riguardanti le circostanze dell'insorgenza della malattia, il suo decorso clinico, nonché le condizioni di vita del paziente stesso. | Nel processo di raccolta dell'anamnesi, è possibile rilevare i principali sintomi della sindrome nefrosica ( ad esempio gonfiore, nausea, vomito, dolore al cuore, debolezza, riduzione delle prestazioni, mancanza di respiro, crescita e sviluppo compromessi, ecc.), la sequenza della loro comparsa e intensità. Un passo importante nella raccolta dell'anamnesi è stabilire se il paziente ha malattie renali o pancreatiche ( diabete mellito), vasi sanguigni, malattie reumatiche e l'uso di varie sostanze tossiche che potrebbero contribuire allo sviluppo della sindrome nefrosica. |
| Esame del paziente | Il paziente viene esaminato da un medico durante una consultazione. L'essenza del metodo è un esame visivo del tegumento esterno del corpo del paziente per identificare cambiamenti anormali. | Nella sindrome nefrosica, i cambiamenti si riscontrano più spesso nella pelle e nei suoi derivati ( capelli, unghie), sistema muscolare, articolazioni. La pelle dei pazienti è solitamente gonfia, con alterazioni distrofiche ( traballante, screpolato, pallido, secco), i capelli e le unghie sono fragili e opachi. Dopo che il gonfiore si è attenuato, è possibile rilevare l'atrofia muscolare ( diminuzione della massa muscolare). Alcune articolazioni possono ingrossarsi a causa dell’accumulo di liquidi al loro interno. |
| Palpazione | Palpazione ( palpazione) il medico esamina alcune aree del corpo del paziente durante l'esame. | I principali segni rilevabili alla palpazione sono l’epatomegalia ( ingrossamento del fegato) e gonfiore. L'edema è il principale segno clinico della sindrome nefrosica. Un certo gonfiore potrebbe non essere rilevato durante il normale esame visivo. In questi casi, la palpazione aiuta. Il medico ne ha bisogno per chiarire la natura dell'edema. L'edema nella sindrome nefrosica è morbido, facilmente spostabile e ha una consistenza pastosa. |
| Analisi del sangue generale | Il sangue per gli esami del sangue generali e biochimici viene prelevato dalla vena ulnare, al mattino, a stomaco vuoto. Quindi viene consegnato al laboratorio, dove viene analizzato in speciali analizzatori biochimici ed ematologici. | Un esame del sangue generale per la sindrome nefrosica può rivelare anemia ( diminuzione del numero di globuli rossi e di emoglobina), aumento della VES ( velocità di sedimentazione eritrocitaria), eosinofilia ( aumento dei livelli di eosinofili nel sangue), leucocitosi ( aumento del numero dei globuli bianchi) e linfocitosi ( aumento del numero dei linfociti). |
| Chimica del sangue | Un esame del sangue biochimico aiuta a rilevare alcuni cambiamenti nella composizione biochimica del sangue del paziente, ad esempio l’ipoproteinemia ( diminuzione delle proteine totali nel sangue), ipoalbuminemia ( diminuzione dell'albumina nel sangue), un aumento della concentrazione di colesterolo, acidi grassi non esterificati, trigliceridi, lipoproteine a bassa densità ( LDL), apoproteina B, urea, creatinina, diminuzione della quantità di ferro, zinco, cobalto, calcio. | |
| Analisi generale delle urine | La raccolta delle urine viene effettuata al mattino. L'urina deve essere raccolta in contenitori di plastica sterili da 200 ml. L'urina raccolta dovrà poi essere consegnata al laboratorio, dove verrà analizzata biochimicamente e microscopicamente. | Il segno principale della sindrome nefrosica all’analisi generale delle urine negli adulti è la grave proteinuria ( escrezione proteica nelle urine), in cui il contenuto proteico totale nelle urine supera i 3,0 - 3,5 grammi al giorno. Nei bambini, la proteinuria, caratteristica della sindrome nefrosica, dovrebbe raggiungere i 50 mg/kg di peso corporeo/die o più. A volte con questa sindrome si verifica leucocituria ( la comparsa di leucociti nelle urine), ematuria ( la comparsa di globuli rossi nelle urine), iperaminoaciduria ( escrezione di quantità maggiori di aminoacidi nelle urine), glicosuria ( aumento dei livelli di glucosio nelle urine), iperfosfaturia ( escrezione di maggiori quantità di fosfato nelle urine). |
| Studio del sistema emostatico | Per studiare il sistema emostatico, al mattino il sangue venoso viene prelevato a stomaco vuoto dalla vena ulnare. Successivamente, il sangue viene posto in dispositivi speciali ( coagulometri e aggregatori), che calcolano i principali indicatori del sistema emostatico. | Nella sindrome nefrosica, aumento dell'adesione e dell'aggregazione piastrinica, iperfibrinogenemia ( aumento della quantità di fibrinogeno nel sangue), aumento delle concentrazioni di alcuni fattori della coagulazione ( II, V, VII, VIII, XIII, fattore di von Willebrand), diminuzione del plasminogeno, dell'antitrombina III e della proteina S. Trombocitosi ( aumento della conta piastrinica) viene rilevato raramente nella sindrome nefrosica. |
Trattamento della sindrome nefrosica
 Il trattamento della sindrome nefrosica dovrebbe essere effettuato in tre aree principali. La patologia sottostante dovrebbe essere trattata per prima ( ad esempio allergie, diabete, malattie infettive, ecc.), che ha provocato la comparsa di questa sindrome. I dosaggi di tutti i farmaci e la loro scelta, in questi casi, dipendono dalla malattia che ha causato la sindrome nefrosica, dalla sua gravità, dalla gravità della sindrome stessa, dalle condizioni generali del paziente, dalla presenza di compromissione della funzionalità di vari organi nel paziente ( cuore, reni, fegato, intestino, ecc.), la sua età, ecc.
Il trattamento della sindrome nefrosica dovrebbe essere effettuato in tre aree principali. La patologia sottostante dovrebbe essere trattata per prima ( ad esempio allergie, diabete, malattie infettive, ecc.), che ha provocato la comparsa di questa sindrome. I dosaggi di tutti i farmaci e la loro scelta, in questi casi, dipendono dalla malattia che ha causato la sindrome nefrosica, dalla sua gravità, dalla gravità della sindrome stessa, dalle condizioni generali del paziente, dalla presenza di compromissione della funzionalità di vari organi nel paziente ( cuore, reni, fegato, intestino, ecc.), la sua età, ecc. La seconda direzione del trattamento è la terapia sintomatica e patogenetica della sindrome stessa, che mira ad eliminare l'edema e ridurre la proteinuria ( escrezione proteica nelle urine), ripristino dell'equilibrio lipidico e mantenimento del normale funzionamento del sistema emostatico.
Per ridurre l'edema, vengono prescritti diuretici ( furosemide, veroshpiron). A volte diuretici ( diuretici) sono prescritti insieme ai preparati di destrano ( reopoliglucina e reogluman), che migliorano la microcircolazione e sono sostituti del plasma. Per l'edema molto grave viene prescritta l'albumina priva di sale ( per correggere il livello di proteine totali nel plasma sanguigno). Per ridurre l'escrezione proteica nelle urine, vengono prescritti glucocorticoidi ( prednisolone, metilprednisolone), citostatici ( azatioprina, ciclosporina, ciclofosfamide, clorobutina, micofenolato mofetile, ecc.), ACE inibitori ( ramipril, enalapril, lisinopril). I glucocorticoidi e i citostatici hanno un effetto immunosoppressore sul sistema immunitario del paziente, grazie al quale aiutano a ridurre i processi infiammatori nei glomeruli renali e, quindi, a ridurre la proteinuria.
L'effetto antiproteinurico degli ACE inibitori è che questi farmaci aiutano a ridurre la pressione intraglomerulare nei capillari dei glomeruli e riducono anche la permeabilità del filtro glomerulare per le proteine di grandi dimensioni. Inoltre, gli ACE inibitori vengono utilizzati per la sindrome nefrosica nei casi in cui la pressione sanguigna sistemica del paziente aumenta. Per ripristinare l’equilibrio lipidico, i medici di solito prescrivono gli inibitori della HMG-CoA reduttasi ( lovastatina), fibrati ( fenofibrato, gemfibrozil), probucolo, acido nicotinico. Anticoagulanti ( eparina) e agenti antipiastrinici ( dipiridamolo, aspirina) sono necessari affinché tali pazienti mantengano il normale funzionamento del sistema emostatico e prevengano la trombosi.
La terza direzione del trattamento della sindrome nefrosica è la terapia volta a prevenire ed eliminare le sue complicanze ( crisi nefrosiche, trombosi, malattie infettive, insufficienza renale acuta, allergie, edema cerebrale e retinico). La scelta dei farmaci e il loro dosaggio in questa direzione dipende da molti fattori ( le condizioni del paziente, la gravità della sindrome nefrosica, la risposta del corpo alla terapia etiotropica in corso, la presenza di malattie di altri organi nel paziente, ecc.), determinando la possibilità di sviluppare una particolare complicanza.
Dieta per la sindrome nefrosica
 In caso di sindrome nefrosica è necessario limitare l'assunzione di sale da cucina a 3 grammi al giorno. Ciò è necessario quindi per ridurre la quantità di cloruro di sodio che entra nel corpo, che è uno dei fattori che causano lo sviluppo dell'edema nella sindrome nefrosica. Si consiglia di escludere dalla dieta tutti i cibi salati ( sottaceti, marinate, condimenti, pesce, ecc.). È particolarmente importante non mangiare cibi salati quando aumenta il gonfiore. Nonostante il fatto che con questa sindrome vi sia una significativa perdita di proteine nelle urine, il consumo di quantità significative di proteine o la somministrazione endovenosa di proteine non migliora le condizioni di tali pazienti, quindi si raccomanda di seguire una dieta a basso contenuto proteico .
In caso di sindrome nefrosica è necessario limitare l'assunzione di sale da cucina a 3 grammi al giorno. Ciò è necessario quindi per ridurre la quantità di cloruro di sodio che entra nel corpo, che è uno dei fattori che causano lo sviluppo dell'edema nella sindrome nefrosica. Si consiglia di escludere dalla dieta tutti i cibi salati ( sottaceti, marinate, condimenti, pesce, ecc.). È particolarmente importante non mangiare cibi salati quando aumenta il gonfiore. Nonostante il fatto che con questa sindrome vi sia una significativa perdita di proteine nelle urine, il consumo di quantità significative di proteine o la somministrazione endovenosa di proteine non migliora le condizioni di tali pazienti, quindi si raccomanda di seguire una dieta a basso contenuto proteico . L’apporto proteico giornaliero per tali pazienti deve essere calcolato in base al loro peso corporeo ( 0,8 – 1,0 g/kg). Oltre al sale e alle proteine, tutti i pazienti con sindrome nefrosica dovrebbero anche ridurre l’assunzione di grassi ( fino a 70 – 85 g) al giorno. Questa misura consente di livellare l'intensità dell'iperlipidemia ( una condizione associata ad un aumento della quantità di grassi nel sangue), che abbastanza spesso si verifica nei pazienti con sindrome nefrosica e funge da fattore di rischio per lo sviluppo dell'aterosclerosi.
Alimenti che puoi e non puoi mangiare se hai la sindrome nefrosica
| Può essere consumato | Non può essere consumato |
|
|

Quanto può durare la sindrome nefrosica?
 È abbastanza difficile dire esattamente quanto possa durare la sindrome nefrosica, poiché il suo decorso e la prognosi dipendono da molti fattori diversi ( l'età del paziente, la natura del danno renale, il tipo di malattia di base, la sua durata, l'adeguatezza dei farmaci utilizzati, la presenza di complicanze, ecc.). Uno degli importanti indicatori prognostici clinici della sindrome nefrosica è il livello della sua risposta alla terapia ormonale e immunosoppressiva. Se un paziente sviluppa una sindrome nefrosica resistente agli steroidi, la prognosi della malattia è sfavorevole. Se viene mantenuta la stessa attività, la sindrome nefrosica raggiungerà lo stadio terminale dell’insufficienza renale cronica in 5-10 anni.
È abbastanza difficile dire esattamente quanto possa durare la sindrome nefrosica, poiché il suo decorso e la prognosi dipendono da molti fattori diversi ( l'età del paziente, la natura del danno renale, il tipo di malattia di base, la sua durata, l'adeguatezza dei farmaci utilizzati, la presenza di complicanze, ecc.). Uno degli importanti indicatori prognostici clinici della sindrome nefrosica è il livello della sua risposta alla terapia ormonale e immunosoppressiva. Se un paziente sviluppa una sindrome nefrosica resistente agli steroidi, la prognosi della malattia è sfavorevole. Se viene mantenuta la stessa attività, la sindrome nefrosica raggiungerà lo stadio terminale dell’insufficienza renale cronica in 5-10 anni. Nella sindrome nefrosica steroido-sensibile, la remissione ( transizione della patologia a una forma inattiva), nella maggior parte dei casi, osservato dopo 2-8 settimane di trattamento intensivo. L'unico inconveniente di questa forma di sindrome nefrosica è che dopo essere entrato in remissione, può ricomparire, cioè può verificarsi una ricaduta ( riacutizzazione). Prevedere il rischio di recidiva della sindrome nefrosica sensibile agli steroidi è difficile quanto prevedere la durata totale di questa sindrome in un paziente.
La sindrome nefrosica viene trattata con rimedi popolari?
 Non è consigliabile trattare la sindrome nefrosica con rimedi popolari, a causa della loro efficacia terribilmente bassa. Inoltre, questi farmaci non sono in grado di eliminare la maggior parte delle principali patologie che contribuiscono alla comparsa della sindrome nefrosica. Vale anche la pena ricordare che il paziente molto spesso non è in grado di identificare autonomamente la presenza della sindrome nefrosica in lui o nei suoi cari, poiché per chi gli è vicino questa sindrome è più di laboratorio che clinica. L'edema periferico si osserva non solo nella sindrome nefrosica, ma anche in altre malattie, ad esempio insufficienza cardiaca, cirrosi epatica, sindrome di Parhon, amiloidosi intestinale, tumori al fegato, morbo di Crohn, ecc. Pertanto, quando si verifica la sindrome edematosa, non dovresti immediatamente pensate che il paziente ha sviluppato la sindrome nefrosica.
Non è consigliabile trattare la sindrome nefrosica con rimedi popolari, a causa della loro efficacia terribilmente bassa. Inoltre, questi farmaci non sono in grado di eliminare la maggior parte delle principali patologie che contribuiscono alla comparsa della sindrome nefrosica. Vale anche la pena ricordare che il paziente molto spesso non è in grado di identificare autonomamente la presenza della sindrome nefrosica in lui o nei suoi cari, poiché per chi gli è vicino questa sindrome è più di laboratorio che clinica. L'edema periferico si osserva non solo nella sindrome nefrosica, ma anche in altre malattie, ad esempio insufficienza cardiaca, cirrosi epatica, sindrome di Parhon, amiloidosi intestinale, tumori al fegato, morbo di Crohn, ecc. Pertanto, quando si verifica la sindrome edematosa, non dovresti immediatamente pensate che il paziente ha sviluppato la sindrome nefrosica. L'edema è solo uno dei criteri principali per diagnosticare questa sindrome. Senza test di laboratorio è impossibile dire con certezza se un paziente ce l'ha oppure no. Se il paziente sa per certo di avere la sindrome nefrosica e vuole comunque provare alcuni rimedi popolari, allora in questo caso deve consultare il proprio medico prima di usarli, poiché molti rimedi popolari hanno effetti collaterali che possono influenzare negativamente il decorso della terapia farmacologica.
Qual è la differenza tra sindromi nefritiche e nefrotiche?
 La sindrome nefritica, come la sindrome nefrosica, non è una malattia separata. Appare quando i glomeruli si infiammano. Il processo infiammatorio nella sindrome nefritica è solitamente causato da un danno alle strutture glomerulari da parte del sistema immunitario del paziente. Nella sindrome nefritica, a differenza della sindrome nefrosica, il paziente deve avere ipertensione arteriosa ( ipertensione) e sindrome urinaria ( la comparsa nelle urine di globuli rossi, proteine in quantità inferiori a 3,0 - 3,5 g/l, leucociti e cilindri). L'edema può verificarsi anche con la sindrome nefritica. Tuttavia, nella maggior parte dei casi, sono appena percettibili e sono localizzati principalmente sul viso, soprattutto nella zona delle palpebre. A volte, con la sindrome nefritica, le falangi delle dita e degli avambracci di entrambe le mani diventano gravemente gonfie. Lo sviluppo dell'edema in questa sindrome è dovuto più alla ritenzione di sodio nel corpo che alla mancanza di proteine nel sangue ( di regola non si osserva una grave carenza di proteine nel sangue nella sindrome nefritica), come avviene nella sindrome nefrosica.
La sindrome nefritica, come la sindrome nefrosica, non è una malattia separata. Appare quando i glomeruli si infiammano. Il processo infiammatorio nella sindrome nefritica è solitamente causato da un danno alle strutture glomerulari da parte del sistema immunitario del paziente. Nella sindrome nefritica, a differenza della sindrome nefrosica, il paziente deve avere ipertensione arteriosa ( ipertensione) e sindrome urinaria ( la comparsa nelle urine di globuli rossi, proteine in quantità inferiori a 3,0 - 3,5 g/l, leucociti e cilindri). L'edema può verificarsi anche con la sindrome nefritica. Tuttavia, nella maggior parte dei casi, sono appena percettibili e sono localizzati principalmente sul viso, soprattutto nella zona delle palpebre. A volte, con la sindrome nefritica, le falangi delle dita e degli avambracci di entrambe le mani diventano gravemente gonfie. Lo sviluppo dell'edema in questa sindrome è dovuto più alla ritenzione di sodio nel corpo che alla mancanza di proteine nel sangue ( di regola non si osserva una grave carenza di proteine nel sangue nella sindrome nefritica), come avviene nella sindrome nefrosica. Quali sono le possibili complicanze della sindrome nefrosica?
 L'insorgenza di complicanze nella sindrome nefrosica dipende da molti fattori ( il tipo di patologia di base che ha causato questa sindrome, la sua gravità, la presenza di ulteriori malattie nel paziente, l'età del paziente, ecc.). La maggior parte di queste complicazioni sono piuttosto gravi e possono minacciare la vita del paziente, quindi è molto importante essere consapevoli della possibilità che si verifichino e prevenirne lo sviluppo. Nella stragrande maggioranza dei casi, le complicanze della sindrome nefrosica compaiono con lupus eritematoso sistemico, vasculite sistemica, amiloidosi renale e diabete mellito.
L'insorgenza di complicanze nella sindrome nefrosica dipende da molti fattori ( il tipo di patologia di base che ha causato questa sindrome, la sua gravità, la presenza di ulteriori malattie nel paziente, l'età del paziente, ecc.). La maggior parte di queste complicazioni sono piuttosto gravi e possono minacciare la vita del paziente, quindi è molto importante essere consapevoli della possibilità che si verifichino e prevenirne lo sviluppo. Nella stragrande maggioranza dei casi, le complicanze della sindrome nefrosica compaiono con lupus eritematoso sistemico, vasculite sistemica, amiloidosi renale e diabete mellito. Le principali complicanze della sindrome nefrosica sono:
- infezioni;
- gonfiore della retina e del cervello;
- insufficienza renale acuta;
- crisi nefrotica;
- allergia;
- disturbi vascolari.
Con la sindrome nefrosica, i pazienti spesso sperimentano varie complicazioni infettive. Ciò è dovuto ad una diminuzione della resistenza generale ( resistenza) del loro corpo sullo sfondo di perdite costanti nelle urine di proteine e della frazione gamma-globulina ( anticorpi). Inoltre, nel trattamento di questa patologia, i medici prescrivono spesso farmaci antinfiammatori steroidei ( glucocorticoidi), il cui effetto collaterale è l'immunosoppressione ( soppressione dell’attività del sistema immunitario). La sindrome nefrosica di solito comporta una varietà di infezioni batteriche, come la polmonite ( polmonite), pleurite ( infiammazione della pleura), empiema pleurico ( accumulo di pus nella cavità pleurica), peritonite ( infiammazione del peritoneo), sepsi, erisipela della pelle. A volte possono verificarsi infezioni virali e fungine.
Gonfiore della retina e del cervello
In alcuni casi, la sindrome nefrosica può causare problemi alla vista. Ciò è dovuto al gonfiore della retina. La retina è uno degli strati dell'occhio in cui si trovano le cellule fotorecettrici responsabili della vista. Quanto più pronunciato è l'edema retinico, tanto più compromessa è la funzione visiva degli occhi. Un gonfiore prolungato può portare alla perdita della vista, quindi è molto importante rilevarlo ed eliminarlo in tempo. L'edema retinico nella sindrome nefrosica è un fenomeno temporaneo; scompare immediatamente quando il livello richiesto di albumina nel sangue viene reintegrato e l'edema in altre parti del corpo scompare. Il gonfiore del tessuto cerebrale è una complicanza molto grave della sindrome nefrosica. Tale gonfiore appare molto raramente e, di regola, si verifica con un massiccio gonfiore del corpo. I suoi sintomi principali sono letargia e grave letargia del paziente. In questi casi è necessario un intervento medico obbligatorio, poiché l'edema cerebrale può svilupparsi in coma cerebrale.
Insufficienza renale acuta
Insufficienza renale acuta ( scaricatore di sovratensioni) è una patologia in cui i reni smettono improvvisamente di svolgere le loro funzioni principali ( effettuare filtrazione e riassorbimento) in toto. L’AKI non è comune nella sindrome nefrosica. Le cause della sua comparsa sono solitamente la trombosi della vena renale, la sepsi, lo shock ipovolemico ( sindrome causata da una diminuzione del volume sanguigno circolante), alcuni farmaci ( farmaci antinfiammatori non steroidei, diuretici). Questa complicazione si osserva principalmente nei bambini o negli anziani. I suoi sintomi principali sono oliguria ( diminuzione del volume di urina escreta durante il giorno), tachicardia ( aumento della frequenza cardiaca), debolezza, ingiallimento della pelle, aumento della pressione sanguigna, nausea, dolore addominale, iperkaliemia ( aumento del potassio nel sangue), mancanza di respiro, aumento delle concentrazioni ematiche di creatinina e urea.
Crisi nefrotica
La crisi nefrosica è una delle complicanze più gravi della sindrome nefrosica, che talvolta porta alla morte. La crisi nefrosica è una situazione in cui si verifica un forte deterioramento delle condizioni generali dei pazienti con sindrome nefrosica grave, caratterizzata da edema diffuso in varie parti del corpo, massicci versamenti nella cavità ( torace, addominale), ipoalbuminemia significativa ( al quale la concentrazione di albumina nel plasma sanguigno scende a 10 g/l) e ipovolemia ( quando il volume totale del sangue circolante diminuisce del 50-60% al di sotto del normale). In un numero significativo di casi, questa crisi si sviluppa spontaneamente e inaspettatamente.
I principali sintomi della crisi nefrosica sono forti dolori addominali, eritema migrante simile all'erisipela ( arrossamento) sulla pelle, variazioni della pressione sanguigna ( può aumentare o diminuire), aumento della temperatura corporea, leucocitosi ( aumento del numero dei leucociti nel sangue), leucocituria ( presenza di leucociti nelle urine). Molto spesso, la crisi nefrosica appare con la sindrome nefrosica causata da glomerulonefrite cronica, diabete mellito, nefrite da lupus ( danno renale dovuto al lupus eritematoso sistemico).
I fattori provocatori che contribuiscono alla sua insorgenza sono la terapia inadeguata con diuretici ( in cui si verifica una rapida e significativa diminuzione del volume totale del sangue circolante), così come la diarrea, alcune complicanze infettive della sindrome nefrosica ( infezioni intestinali, polmonite, infezioni della pelle, ecc.). Lo stadio finale della crisi nefrosica è lo shock ipovolemico, una condizione anormale in cui si verifica una significativa diminuzione della quantità di fluido circolante nei vasi, che porta a un apporto di sangue insufficiente ai tessuti e agli organi e allo sviluppo di disfunzioni multiorgano ( disfunzione di vari organi) a causa della mancanza di ossigeno che mette a rischio la vita del paziente.
Allergia
Nella sindrome nefrosica, alcuni pazienti possono manifestare ipersensibilità ( maggiore sensibilità) ad alcuni farmaci ( il più delle volte - agli antibiotici) e cibo ( ad esempio cioccolato, agrumi, latte, uova, pesce rosso, ecc.). Le complicanze allergiche di questa sindrome si manifestano sotto forma di eruzioni cutanee di vario tipo e localizzazione. Possono essere simili agli eritemi osservati nell'erisipela, nella psoriasi, nel lichen planus, nella dermatite eczematosa.
Disturbi vascolari
I disturbi vascolari nella sindrome nefrosica sorgono a causa di vari disturbi nel sistema emostatico ( aumento dell'aggregazione e dell'adesione piastrinica, aumento delle concentrazioni di fibrinogeno, di alcuni fattori della coagulazione del sangue, diminuzione dei livelli di plasminogeno, ecc.) e la presenza di grave iperlipidemia ( aumento della quantità di grassi nel sangue). I disturbi vascolari più comuni in questa patologia sono la trombosi delle vene degli arti inferiori, renale, coronarica ( cuore) e cerebrale ( cervello) arterie ed embolia polmonare ( TELA). La trombosi dei vasi cardiaci porta spesso allo sviluppo di malattia coronarica e infarto del miocardio.
L'iperlipidemia non contribuisce direttamente allo sviluppo della trombosi. In questa condizione, le pareti dei vasi sanguigni cambiano, in esse si depositano i lipidi ( principalmente colesterolo), che provoca la comparsa di placche aterosclerotiche che interferiscono con il normale flusso sanguigno. I cambiamenti aterosclerotici sono alla base dello sviluppo di ictus cerebrali e renali, malattia coronarica e infarto miocardico in tali pazienti.
I reni prendono parte attiva a molti processi vitali del corpo. Il compito principale è purificare il sangue dai prodotti metabolici e dalle impurità nocive. Qualsiasi violazione nel loro lavoro comporterà una serie di conseguenze negative. Se una persona ha gonfiore sul viso, sulle gambe o sulle braccia, questo è un segnale per sottoporsi urgentemente a un esame dei reni. A causa della diminuzione della capacità dell'organo di filtrare i liquidi, si sviluppa la nefrosi, un altro nome è sindrome nefrosica. Contiene un intero complesso di vari sintomi caratteristici di una serie di malattie renali.
Panoramica sulla sindrome del rene nefrosico
Secondo le statistiche, questa patologia viene diagnosticata nel 20% di tutte le malattie renali. Molto spesso la malattia viene rilevata nei bambini dai due ai cinque anni. Nelle donne e negli uomini viene diagnosticata tra i 20 e i 40 anni. Colpisce raramente gli anziani e i neonati.
La sindrome nefrosica viene solitamente descritta come un insieme di disturbi nel funzionamento dei reni. Ma a volte la patologia agisce come una forma nosologica separata. Si esprime in un basso livello di albumina (ipoalbuminemia), nel rilascio di proteine nelle urine (proteinuria) e in una diminuzione di essa nel sangue. Ma ci sono più grassi.
È disponibile in tre forme:
- La sindrome persistente è una forma comune, diagnosticata nella metà dei casi. La malattia è molto lenta, ma progredisce continuamente. È quasi impossibile mantenere uno stato di remissione, che porta il paziente all'insufficienza renale entro 8-10 anni.
- Sindrome ricorrente: si verifica in circa il 20% dei casi. È caratterizzato da un costante cambiamento di attenuazione ed esacerbazione. A sua volta, il recupero può avvenire sia a seguito del trattamento farmacologico che spontaneamente. Quest'ultima opzione si verifica raramente e, di regola, nei bambini. Questa malattia può avere un periodo di riposo per un lungo periodo (fino a 10 anni).
- Sindrome progressiva: la malattia progredisce rapidamente e in modo aggressivo. Nel giro di un paio d'anni porta ad una forma cronica di insufficienza renale.
In medicina la nefrosi viene classificata come primaria, secondaria, idiopatica. La sindrome nefrosica primaria si sviluppa a causa di patologie renali. Può essere acquisito o ereditario. La causa secondaria sono altri processi infiammatori nel corpo umano. Ma il meccanismo di sviluppo della nefrosi idiopatica rimane solitamente un mistero. Questo tipo si trova più spesso nei bambini.
Se osservi come si manifestano i sintomi della sindrome nefrosica, puoi distinguere una forma acuta della malattia, con sintomi pronunciati, o cronica. Quest'ultimo è caratterizzato dall'alternanza di riacutizzazioni e remissioni. Si verifica negli adulti sottoposti a trattamento renale inadeguato o parziale durante l'infanzia.
I medici distinguono altri due gruppi di nefrosi in base a come il corpo umano risponde alla terapia ormonale: 
- nefrosi resistente agli ormoni - cioè che non risponde ai farmaci ormonali, e quindi il trattamento viene effettuato con citostatici che sopprimono la crescita e la riproduzione cellulare;
- nefrosi sensibile agli ormoni - risposta alla terapia con farmaci ormonali.
Cause dello sviluppo della sindrome nefrosica
Le cause della sindrome sono varie e diverse per ogni tipologia. La nefrosi renale primaria può svilupparsi a causa di glomerulonefrite, ipernefroma (tumore maligno), nefropatia della gravidanza o amiloidosi.
Le seguenti malattie causano la comparsa della sindrome nefrosica secondaria: periarterite, diabete mellito, allergie, oncologia, vasculite emorragica, linfogranulomatosi, trombosi venosa, patologie sistemiche del tessuto connettivo, alcune infezioni, endocardite settica prolungata, HIV, epatite B, C. La nefrosi secondaria può essere provocato da farmaci: anticonvulsivanti, antibiotici, farmaci antinfiammatori o avvelenamento del corpo con metalli pesanti (ad esempio piombo, mercurio, cadmio).

Trombosi venosa
Per sbarazzarsi della sindrome nefrosica, è necessario eliminare la causa della sua insorgenza. Ma questa regola si applica solo se la fonte del problema è una reazione ai farmaci o una malattia curabile. Ad esempio, nei pazienti affetti da glomerulonefrite senza particolari complicanze, l'esito favorevole della nefrosi si verifica in oltre il 90%.
Ma quando la nefrosi diventa una conseguenza di una malattia incurabile che progredisce nel corpo, come l'HIV, è quasi impossibile eliminare la sindrome. Diventa cronico con frequenti ricadute che si manifestano in forma acuta. La stessa situazione è con le malattie che colpiscono l'intero organismo (diabete, lupus). La terapia mirata ad eliminare i sintomi principali non porta molti risultati e col tempo il paziente sviluppa insufficienza renale.
Molto spesso, i cambiamenti immunitari portano alla sindrome nefrosica. Gli antigeni circolanti nel flusso sanguigno stimolano il meccanismo di difesa umana a produrre anticorpi per eliminare le particelle estranee.
Sintomi della sindrome nefrosica
Sebbene ci siano molti fattori che influenzano lo sviluppo della sindrome nefrosica, i sintomi del processo patologico sono abbastanza simili. Il segno principale che indica la malattia è il gonfiore. All'inizio della malattia si nota solo sul viso, soprattutto nella zona degli occhi, poi compare nella regione lombare e nei genitali. Successivamente, il liquido si accumula nello spazio intercostale e attorno ai polmoni, al peritoneo, al sacco cardiaco e al tessuto sottocutaneo. Se premi sul gonfiore, sarà morbido. Abbastanza mobile, “scorre” quando si cambia la posizione del corpo.

Gonfiore sul viso
A causa del contenuto minimo di sostanze nutritive, la pelle del paziente si sbuccia, si screpola, si secca e trasuda.
L'accumulo di liquido nel sacco cardiaco (pericardio) porta al deterioramento del funzionamento dell'organo. Si verificano dolore e palpitazioni. La mancanza di respiro, anche se la persona è a riposo, diventa un presagio di idrotorace (trasudato nel torace). E nausea, indigestione, gonfiore e vomito compaiono dopo il gonfiore della cavità addominale.
Esistono numerosi altri sintomi della sindrome nefrosica, di cui è necessario presentare:
- letargia;
- debolezza;
- diminuzione della mobilità;
- mal di testa;
- pelle pallida;
- aumento di peso;
- diminuzione della pressione sanguigna, a volte fino al punto di shock;
- perdita di appetito;
- sensazione di trazione e dolore nell'addome e nella regione lombare;
- diminuzione della quantità di urina escreta dal corpo;
- secchezza delle fauci, sete;
- aumento dei livelli di colesterolo nel sangue;
- dolori muscolari, crampi.

Convulsioni
I segni della sindrome nefrosica compaiono e si sviluppano lentamente, ma nella forma acuta di nefrosi renale i sintomi sono violenti e rapidi.
La sindrome nefrosica prolungata ha un effetto negativo sullo sviluppo mentale e fisico dei bambini piccoli. I bambini malati di solito restano indietro rispetto ai loro coetanei. Ciò si verifica a causa di disturbi nei processi metabolici del corpo. Diminuisce il livello di macro e microelementi che influenzano la crescita e lo sviluppo di ossa, nervi, cartilagine e altri tessuti.
Diagnosi di nefrosi renale
Per fare la diagnosi corretta e scegliere il trattamento, il medico effettua un sondaggio dettagliato e un esame del paziente. Le seguenti informazioni sono importanti per l’anamnesi:
- condizione generale del paziente;
- fattori di rischio;
- presenza di malattie infettive;
- presenza di malattie sistemiche;
- se in famiglia c'erano patologie renali;
- quando viene rilevato il primo gonfiore;
- se il paziente soffriva in precedenza di nefrosi (in tal caso, quali studi e trattamenti sono stati eseguiti).
Il medico effettua un esame visivo del corpo del paziente. Nella sindrome nefrosica sono presenti un rivestimento della lingua, lesioni cutanee e un ingrossamento dell'addome e del fegato. La pelle risulta fredda e secca al tatto. Se è interessato il fegato, appare una caratteristica tinta gialla. Il gonfiore è più evidente durante il giorno e diminuisce leggermente durante la notte. In un paziente con nefrosi, le unghie si staccano, diventano fragili e la condizione dei capelli peggiora. Ciò è particolarmente evidente nelle donne: diventano opache e divise.
Si osserva gonfiore delle grandi articolazioni (gomiti, ginocchia) a causa dell'accumulo di liquido in esse. Quando si tocca con il bordo del palmo nell'area della proiezione renale, il paziente avverte dolore (sintomo di Pasternatsky).
Un quadro completo può essere ottenuto solo attraverso un esame clinico, strumentale e di laboratorio completo del paziente:
- Analisi generale delle urine. Aiuta a valutare i sedimenti, lo stato chimico e fisico delle urine. I seguenti indicatori sono caratteristici della nefrosi: presenza di globuli rossi e proteine nelle urine, cilindridruria. Possono essere presenti muco, grassi, sangue e microbi, rendendolo torbido.
- Analisi del sangue generale. Il prelievo tramite dito viene eseguito al mattino a stomaco vuoto. Uno studio per la sindrome nefrosica mostrerà un tasso elevato di leucociti, piastrine, bassi livelli di emoglobina e globuli rossi e una VES elevata. In questo caso, la trombocitosi si osserva raramente ed è più probabilmente un effetto collaterale dell'assunzione di farmaci.
- Analisi immunologica. Permette di valutare lo stato del sistema di difesa del paziente e la presenza di anticorpi nel sangue. Il materiale viene raccolto da una vena al mattino. Prima di questo, non dovresti essere molto stanco, bere, fumare o mangiare.
- Chimica del sangue. Saranno necessari circa 20 ml di sangue venoso. Prendilo la mattina prima dei pasti. Mostra disturbi nel metabolismo del colesterolo e delle proteine, nella funzionalità renale. Diminuiscono l'albumina e le proteine, aumenta il livello delle alfa-globuline, del colesterolo e dei trigliceridi. Potrebbero esserci segni di infiammazione nel corpo se la nefrosi si verifica a causa di un'infezione renale cronica.
- Esame batterico delle urine. L'urina è solitamente sterile. Ma se vengono rilevati microbi, viene prescritta un'analisi per avere un quadro completo dei piccoli organismi dannosi. L'urina viene raccolta in un contenitore pulito dopo un'accurata toilette. Ciò contribuirà a impedire l'ingresso di batteri dall'esterno.
- Per la nefrosi vengono spesso prescritti test secondo Nechiporenko, Zimnitsky e Reberg-Tareev. Tra la diagnostica strumentale si consigliano l'ecografia renale, la biopsia, la scintigrafia dinamica, l'urografia interna discendente, l'elettrocardiogramma cardiaco e la radiografia polmonare. Se c'è il sospetto di sindrome nefrosica in un bambino, allora dovresti assolutamente consultare un pediatra e un nefrologo pediatrico.
Trattamento della nefrosi renale
Il trattamento della sindrome nefrosica viene effettuato in regime ospedaliero sotto la guida di un medico. Innanzitutto, viene eliminata la malattia di base che ha causato lo sviluppo della nefrosi. In base alle condizioni generali, alla gravità, all'età e al disturbo funzionale di altri organi, il medico prescrive farmaci e determina il dosaggio.
Quindi viene trattata la malattia stessa, con l'obiettivo di eliminare i sintomi. Se la sindrome nefrosica causa complicazioni, vengono utilizzati ulteriori farmaci per combatterle.
Durante il trattamento, è importante condurre uno stile di vita calmo e non sovraccaricare fisicamente il corpo, in modo che l'aumento della coagulazione del sangue non provochi trombosi.
Monitorare la quantità di fluido erogato. Il suo volume non dovrebbe superare di molto la quantità di urina escreta dal corpo. Altrimenti, il gonfiore non farà altro che aumentare, il che non aiuterà affatto a liberarsi della nefrosi renale.
Terapia farmacologica per la sindrome nefrosica
Per la sindrome nefrosica vengono prescritti i seguenti farmaci: 
- diuretici – farmaci diuretici che aiutano ad alleviare il gonfiore;
- citostatici: controllano la crescita delle cellule patogene;
- antibiotici: il dosaggio è determinato dal medico curante e differisce in modo significativo negli adulti e nei bambini;
- glucocorticosteroidi – hanno un effetto antinfiammatorio, antiedematoso, riducono le manifestazioni allergiche;
- immunosoppressori: riducono le difese del corpo in modo che non attacchi i propri reni.
Inoltre, per eliminare la sindrome nefrosica, viene prescritto plasma fresco congelato o un sostituto del plasma, l'albumina. In genere, il ciclo completo di trattamento renale dura circa otto settimane.
Medicina tradizionale per la nefrosi
È impossibile diagnosticare in modo indipendente la sindrome a casa. La comparsa di edema non sempre indica la presenza di nefrosi. Saranno necessari esami di laboratorio, quindi al minimo sospetto è meglio andare in clinica e sottoporsi ad un esame completo.
I rimedi popolari per il trattamento della sindrome nefrosica hanno un'efficacia molto bassa e non eliminano completamente le cause e i sintomi della malattia. Come ulteriore agente terapeutico dovrebbero essere utilizzati infusi e decotti di erbe medicinali, che hanno effetti antinfiammatori e diuretici. Prima dell'uso, dovresti consultare il tuo medico per non aggravare la situazione e prevenire complicazioni. 
Altri trattamenti per la nefrosi
Insieme al trattamento farmacologico della sindrome nefrosica, si raccomanda il rispetto di una dieta rigorosa priva di sale. È consentito consumare non più di tre grammi di sale al giorno. Dalla dieta sono esclusi carne affumicata, cibo in scatola, sottaceti e condimenti. Gli alimenti proteici sono limitati (fino a 3 g per chilogrammo di peso corporeo), i grassi.
Tra i prodotti ammessi per la nefrosi:
- burro e olio vegetale;
- uova;
- latticini a basso contenuto di grassi;
- porridge;
- brodi;
- carne magra e pesce.
I più golosi possono concedersi frutti di bosco, frutta, succhi naturali, miele e marmellata.
Non mangiare se hai la nefrosi: 
- latticini grassi;
- pesce e carne grassi;
- uvetta, noci;
- gelato;
- legumi;
- verdure;
- cioccolato;
- alcol;
- caffè;
- cacao;
- acqua frizzante e bevande.
Limita l'assunzione di cibi ricchi di sodio e aumenta quelli ricchi di vitamine e potassio.
Misure preventive per la nefrosi
Per evitare lo sviluppo della sindrome nefrosica, è necessario condurre uno stile di vita normale e controllare la dieta non solo durante il periodo di esacerbazione della patologia, ma anche costantemente. Monitora attentamente la tua salute, soprattutto se hai una storia familiare di malattie renali o altre che aumentano il rischio di sviluppare nefrosi. Eliminare tempestivamente le malattie infettive, non rifiutare il ricovero ospedaliero e la terapia farmacologica raccomandati. Usare con cautela i farmaci con effetti nefrotossici e allergici.
Complicanze della sindrome nefrosica
Se la sindrome nefrosica viene prematura o scarsamente trattata, la patologia può essere complicata da altre malattie:

Edema polmonare
- trombosi;
- aterosclerosi;
- edema cerebrale;
- infarto miocardico;
- crisi nefrosica.
Una diminuzione della difesa immunitaria del corpo umano contribuisce allo sviluppo di malattie infettive.
La sindrome nefrosica è una patologia molto complessa ed è raro ottenere il completo recupero dei reni e una remissione stabile. Un esito positivo della malattia dipende da molti criteri: età del paziente, grado di abbandono, complicanze. Buona prognosi per i bambini, ma soggetta a cure mediche complete e di alta qualità.
La sindrome nefrosica è una malattia caratterizzata da grave proteinuria, edema, iperlipidemia, ipoalbuminemia, aumento della coagulazione del sangue e lipiduria. A causa di vari disturbi immunitari, disturbi metabolici, effetti tossici e processi degenerativi nel corpo, si verificano cambiamenti nelle pareti dei capillari glomerulari, causando un'eccessiva filtrazione delle proteine plasmatiche. Pertanto, la sindrome nefrosica acuta è una conseguenza di condizioni patologiche che portano ad un aumento della permeabilità della parete capillare glomerulare.
Le principali cause dello sviluppo della sindrome nefrosica
I meccanismi immunologici svolgono un ruolo enorme nello sviluppo della sindrome nefrosica. Le ragioni principali per lo sviluppo della sindrome nevrotica primaria sono:
- glomerulonefrite proliferativa mesangiale;
- glomerulonefrite membranosa (sindrome nefrosica idiopatica negli adulti);
- glomerulonefrite proliferativa membranosa;
- nefrosi lipoide (nefropatia da alterazioni minime, sindrome nefrosica idiopatica nei bambini);
- Glomerulosclerosi focale segmentale.
La sindrome nefrosica secondaria si sviluppa come risultato di:
- malattie infettive (lebbra, sifilide secondaria, endocardite infettiva, epatite B, ecc.);
- effetti tossici e medicinali (metalli pesanti, farmaci antinfiammatori non steroidei, penicillamina, antitossine, captopril, ecc.);
- malattie sistemiche del tessuto connettivo;
- malattie ereditarie familiari;
- altre malattie immunitarie;
- amiloidosi;
- artrite reumatoide;
- anemia falciforme;
- diabete mellito;
- lupus eritematoso sistemico;
- sarcoidosi;
- tumori (leucemia, linfoma, melanoma, carcinoma, linfogranulomatosi);
- Malattia di Henoch-Schönlein.
Va notato che la sindrome nefrosica si verifica circa quattro volte più spesso nei bambini che negli adulti.
Sintomi della sindrome nefrosica
Il principale sintomo clinico della sindrome nefrosica è l'edema. L'edema può svilupparsi gradualmente, ma in alcuni pazienti si manifesta molto rapidamente. Appaiono dapprima sul viso, sulle palpebre, sulla parte bassa della schiena e sui genitali, per poi diffondersi a tutta l'area sottocutanea, raggiungendo spesso il grado di anasarca. I pazienti presentano trasudati nelle cavità sierose: ascite, idrotorace, idropericardio. I pazienti appaiono pallidi, con il viso gonfio e le palpebre gonfie. Nonostante il grave pallore, l'anemia è solitamente assente o moderata.
Se un paziente sviluppa un sintomo della sindrome nefrosica, come l’insufficienza renale, l’anemia diventa grave. Con l'ascite, i pazienti lamentano indigestione. Nei pazienti con idropericardio e idrotorace compare mancanza di respiro. Dal lato dell'attività cardiaca si notano i seguenti sintomi della sindrome nefrosica: comparsa di un soffio sistolico sull'apice del cuore, toni ovattati, extrasistole, alterazioni nella parte finale del complesso ventricolare, aritmie cardiache, che nel l'assenza di altre malattie cardiache può essere definita come distrofia miocardica nefrosica derivante da disordini metabolici, metabolismo elettrolitico e ipoproteinemia.
La sindrome nefrosica acuta è caratterizzata dalla comparsa improvvisa di proteinuria ed ematuria. Si sviluppano sintomi di azotemia, ritenzione di acqua e sali nel corpo e si verifica ipertensione arteriosa.
Diagnosi della sindrome nefrosica
I risultati di laboratorio svolgono un ruolo fondamentale nella diagnosi della sindrome nefrosica. Con la sindrome nefrosica si osserva un aumento della VES, a volte fino a 50-60 mm in 1 ora. La filtrazione glomerulare è solitamente normale o leggermente aumentata. La densità relativa dell'urina aumenta e i suoi valori massimi possono raggiungere 1030-1060. Il sedimento urinario è scarso, con un piccolo contenuto di grassi e cilindri ialini, corpi grassi. In alcuni casi si osserva microematuria. Nella sindrome nefrosica acuta che si sviluppa in pazienti con vasculite emorragica, si può osservare una grave ematuria sullo sfondo della glomerulonefrite o della nefropatia da lupus.
In realtà, la diagnosi della sindrome nefrosica in sé non presenta particolari difficoltà, ma identificare la causa principale può causare alcune difficoltà al medico, poiché da essa dipende la scelta di un trattamento adeguato per la sindrome nefrosica. Per identificare la causa, il medico può raccomandare al paziente di sottoporsi ad un esame clinico, strumentale e di laboratorio completo.
Decorso e prognosi della sindrome nefrosica
Molti fattori determinano la complessità del decorso e della prognosi di questa malattia. Ciò include l'età dei pazienti, la causa della malattia, i sintomi clinici, i segni morfologici, la presenza di complicanze e l'adeguatezza del trattamento della sindrome nefrosica. Ad esempio, la sindrome nefrosica nei bambini (la nefrosi lipoide ha la prognosi più favorevole, poiché è soggetta a remissione e risponde bene ai corticosteroidi.
La prognosi per la glomerulonefrite membranosa primaria è molto peggiore. Di norma, durante i primi 10 anni, un terzo dei pazienti adulti sviluppa insufficienza renale cronica e, di conseguenza, morte. Con la sindrome nefrosica primaria derivante dalla nefropatia, la prognosi è ancora peggiore. Nel corso di 5-10 anni, i pazienti sviluppano una grave insufficienza renale che richiede emodialisi o trapianto di rene e ipertensione arteriosa. La prognosi della sindrome nefrosica secondaria è determinata dal decorso e dalla natura della malattia di base.
Trattamento della sindrome nefrosica
I pazienti con questa malattia dovrebbero mantenere un'attività fisica moderata, poiché l'ipocinesia contribuisce allo sviluppo della trombosi. Viene prescritta una dieta priva di sale, tutti gli alimenti contenenti sodio sono ridotti al minimo. Il volume del liquido somministrato non deve superare di 20-30 ml la diuresi giornaliera. Con un apporto calorico totale normale, ai pazienti vengono somministrate proteine in ragione di 1 g per chilogrammo di peso. Il cibo dovrebbe essere ricco di vitamine e potassio.
 Di norma, quando si verifica l'insufficienza renale, l'edema diminuisce, quindi al paziente viene aumentata la quantità di sale per evitare la sua carenza e gli è anche consentito assumere più liquidi. Se si osserva azotemia, la quantità di proteine somministrate viene ridotta a 0,6 g/kg di peso corporeo al giorno. Il trattamento della sindrome nefrosica con albumina è consigliabile solo nei pazienti con grave ipotensione ortostatica.
Di norma, quando si verifica l'insufficienza renale, l'edema diminuisce, quindi al paziente viene aumentata la quantità di sale per evitare la sua carenza e gli è anche consentito assumere più liquidi. Se si osserva azotemia, la quantità di proteine somministrate viene ridotta a 0,6 g/kg di peso corporeo al giorno. Il trattamento della sindrome nefrosica con albumina è consigliabile solo nei pazienti con grave ipotensione ortostatica.
Per il gonfiore grave, ai pazienti vengono prescritti diuretici. I più efficaci sono l'acido etacrinico e la furosemide, che sono combinati con veroshpirone o triamterene.
Recentemente, nel trattamento della sindrome nefrosica si è diffuso l'uso di agenti antipiastrinici e di eparina, che è particolarmente appropriato per i pazienti inclini all'ipercoagulazione.
Video da YouTube sull'argomento dell'articolo: