Nefrotický syndrom - podstata a metody boje s nemocí. Nefrotický syndrom - příčiny a příznaky. Příznaky a léčba akutního a chronického nefrotického syndromu U nefrotického syndromu je spojen zvýšený krevní tlak
Nefrotický syndrom
Co je to nefrotický syndrom -
Nefrotický syndrom- nespecifický komplex klinických a laboratorních příznaků, projevující se masivní proteinurií (5 g/den a více), poruchami metabolismu protein-lipid a voda-sůl. Tyto poruchy se projevují hypoalbuminémií, dysproteinémií (s převahou (Chd-tobuliny), hyperlipidémií, lipidurií, ale i edémem až do stupně anasarky s vodnatelností serózních dutin.
Co vyvolává/příčiny nefrotického syndromu:
Patogeneze (co se stane?) během nefrotického syndromu:
Patogeneze nefrotického syndromuúzce souvisí se základním onemocněním. Většina výše uvedených onemocnění má imunologický základ, to znamená, že vznikají v důsledku ukládání frakcí komplementu, imunitních komplexů nebo protilátek proti antigenu bazální membrány glomerulů v orgánech (a ledvinách) se současnou poruchou buněčné imunity.
Hlavním pojítkem v patogenezi vedoucího příznaku nefrotického syndromu – masivní proteinurie – je snížení nebo vymizení konstantního elektrického náboje stěny kapilární kličky glomerulu. Ten je spojen s vyčerpáním nebo vymizením sialoproteinu, který normálně „obléká“ epitel a jeho procesy ležící na bazální membráně tenkou vrstvou a je součástí membrány samotné. V důsledku vymizení „elektrostatické pasti“ se proteiny uvolňují do moči ve velkém množství. Brzy dojde k „narušení“ procesu reabsorpce bílkovin v proximálním tubulu nefronu. Nereabsorbované proteiny se dostávají do moči, což způsobuje, že jejich složení je selektivní (albumin a transferin) nebo neselektivní (proteiny s vysokou molekulovou hmotností, například alfa (dva)-M G) povahy proteinurie.
Všechny ostatní četné poruchy u nefrotického syndromu jsou sekundární k masivní proteinurii. V důsledku hypoalbuminémie tedy snížení koloidního osmotického tlaku plazmy, hypovolémie, snížení průtoku krve ledvinami, zvýšená tvorba ADH, reninu a aldosteronu s hyperresorpcí sodíku, vzniká edém.
Histologické a cytologické studie odhalují především změny charakteristické pro nefropatie, které způsobily rozvoj nefrotického syndromu. K samotným histologickým známkám nefrotického syndromu patří splynutí stopkových výběžků a šíření tělísek podocytů v glomerulech, hyalinní a vakuolární degenerace buněk proximálního tubulu a přítomnost „pěnových“ buněk obsahujících lipidy.
Příznaky nefrotického syndromu:
Klinický obraz nefrotického syndromu, kromě otoků, dystrofických změn na kůži a sliznicích, mohou být komplikovány periferní flobotrombózou, bakteriálními, virovými, plísňovými infekcemi různé lokalizace, edémem mozku, sítnice fundu, nefrotickou krizí (hypovolemický šok). V některých případech jsou známky nefrotického syndromu kombinovány s arteriální hypertenzí (smíšená forma nefrotického syndromu).
Průběh nefrotického syndromu závisí na formě nefropatie a povaze základního onemocnění. Obecně je nefrotický syndrom potenciálně reverzibilní stav. Tudíž lipoidní nefróza (i u dospělých) je charakterizována spontánními a léky navozenými remisemi, ačkoli může docházet k relapsům nefrotického syndromu (až 5-10krát za 10-20 let). Při radikální eliminaci antigenu (včasná operace nádoru, vyloučení antigenního léku) je možná úplná a stabilní remise nefrotického syndromu. Přetrvávající průběh nefrotického syndromu se vyskytuje u membranózní, mesangioproliferativní a dokonce fibroplastické glomerulonefritidy. Progresivní charakter průběhu nefrotického syndromu s vyústěním do chronického selhání ledvin v prvních 1,5–3 letech onemocnění je pozorován u fokální segmentální hyalinózy, extrakapilární nefritidy, subakutní lupusové nefritidy.
Diagnóza nefrotického syndromu:
Diagnostika je založena na zjištěných změnách krevních a močových testů (proteinurie, hyperlipidémie, hypoproteinémie) a na klinických údajích. Klinika MINS se rozvíjí postupně, převažují extrarenální příznaky, zejména edematózní: objevují se zvětšující se otoky, nejprve očních víček, obličeje, bederní oblasti (později může dosáhnout až stupně anasarka - plošný otok podkoží), pohlavních orgánů, ascites, hydrothorax, méně často - hydroperikard. Charakterizovaná významnou hepatomegalií v důsledku jaterní dystrofie. Kůže při absenci anémie bledne („perleťově“ bledá, je suchá, objevují se známky hypovitaminózy A, C, B1, B2 a degenerativní změny. Může být pozorována lámavost a matnost vlasů, v kůži mohou být praskliny, ze kterých vytéká tekutina, striae distensae. Dítě je letargické, špatně jí, vyvíjí se dušnost, tachykardie a systolický šelest na vrcholu („hypoproteinemická kardiopatie“).
Závažnou komplikací u pacientů s anasarkou, tedy těžkou hypoproteinémií, může být hypovolemický šok, kterému předchází anorexie, zvracení a silné bolesti břicha. Podle pozorování N. D. Savenkova a A. V. Papayan (1997) se syndrom bolesti břicha rozvine u 23,5 % dětí s hypoalbuminémií menší než 15 g/l a migrujícím erysipelem podobným erytémem u 33,3 %, trombotické epizody u 12,5 %, akutní renální selhání u 3,3 % dětí se stejnou závažností hypoalbuminémie, zatímco nefrotický hypovolemický šok byl zaznamenán pouze při hladině sérového proteinu nižší než 10 g/l (u 5 %). S ústupem otoků je úbytek hmoty kosterního svalstva stále patrnější.
Krevní tlak je obvykle normální, ale až 10 % dětí může mít krátkodobou hypertenzi. Hladina sérového albuminu u těchto dětí je nižší než 10 g/l.
Obsah celkových bílkovin v krevní plazmě (séru) je někdy snížen až na 40 g/l.
Koncentrace albuminu a g-globulinu je zvláště prudce snížena, zatímco hladina a2-globulinu je zvýšena, tj. je pozorována těžká disproteinémie. Krevní sérum má mléčnou barvu a obsahuje vysoké hladiny lipidů, cholesterolu a fibrinogenu. Hladina dusíkatých odpadů v krvi je obvykle normální, obsah draslíku a sodíku je snížený. ESR se prudce zvýší (až na 50–70 mm/hod).
Renální symptomy jsou oligurie s vysokou relativní hustotou (1,026–1,030) moči a závažná proteinurie. Při studiu glomerulární filtrace endogenním kreatininem se získají normální a dokonce zvýšené hodnoty, ale to je falešný dojem. Pokud vezmeme v úvahu stupeň proteinurie, pak je glomerulární filtrace u MINS vždy snížena.
Klinický obraz, průběh a výsledek nefrotického syndromu, který komplikoval difuzní glomerulonefritidu, se liší od kliniky MINS.
Urinární syndrom s MINS se skládá z následujících příznaků:
1. proteinurie,
2. oligurie s vysokou relativní hustotou moči,
3. cylindruria.
Proteinurie u MINS je obvykle selektivní, tj. v moči se nacházejí proteiny krevní plazmy s molekulovou hmotností nižší než 85 000 (albumin a jeho polymery, prealbuminy, siderofilin, haptoglobin, transferin, a1- a b-globuliny, a1- a a2 -glykoproteiny atd.). Děti se selektivní proteinurií mají ve většině případů lepší prognózu a reagují na léčbu glukokortikoidy. V genezi proteinurie je také důležitá porucha reabsorpce proteinů v renálních tubulech. Neselektivní proteinurie, kdy je v moči mnoho velkých molekulárních proteinů, je obvykle důsledkem fibroplastického procesu, sklerózy, tj. není pro MINS typická. Připomeňme, že zdravé dítě starší 4 let může mít v moči až 100–150 mg bílkovin denně.
Oligurie je spojena s hypovolémií, hyperaldosteronismem a tubulárním poškozením. V důsledku proteinurie je relativní hustota moči zvýšena a dosahuje hodnoty 1,040. ADH je také vysoce aktivní v krvi pacientů.
Někdy s nefrotickým syndromem je pozorována masivní leukocyturie, způsobená imunopatologickým procesem v ledvinách. Leukocyturie je často krátkodobá a není spojena s bakteriální infekcí, tj. pyelonefritidou. Frekvence detekce leukocyturie a erytrocyturie u MINS podle různých autorů nepřesahuje 10 %.
Pokud je v moči velké množství bílkovin, může se srážet v tubulech a získávat jejich tvar; Na tento odlitek se vrství tukem zdegenerovaný ledvinový epitel – tak vznikají hyalinní, zrnité a voskové válce.
Otok. Masivní a prolongovaná albuminurie u pacienta s nefrotickým syndromem nakonec nevyhnutelně způsobí hypoproteinémii, protože ztráta proteinu převyšuje intenzitu jeho syntézy. Hypoproteinémie vede k narušení Starlingovy rovnováhy mezi hydrodynamickým, filtračním a koloidně-osmotickým tlakem. To vede k převaze odtoku tekutiny z arteriálního řečiště nad přítokem. Edém se začíná objevovat při poklesu hladiny albuminu pod 27 g/l plazmy a rozvíjí se vždy, pokud hypoalbuminémie dosáhne 18 g/l.
Sekundární hyperaldosteronismus, typický pro nefrotický syndrom, hraje rovněž významnou roli v patogenezi otoků. Díky tomu se v těle zadržuje sodík, a tedy voda, ačkoli v krvi je hyponatremie.
Hypoproteinémie. Hlavní příčinou hypoproteinémie u pacientů s nefrotickým syndromem jsou velké ztráty albuminu močí a jejich přesun do tkání. Kromě toho je důležitý zvýšený katabolismus albuminu a narušení funkce jater syntetizující proteiny. Snížení obsahu g-globulinů v krvi pacientů, především v důsledku porušení jejich syntézy. Hrozbu trombotických poruch u pacientů s MINS představuje hypoalbuminémie a hypovolémie, deficit antikoagulancií - antitrombinu III a proteinů C a S, hyperfibrinogenémie, hyperlipidémie.
Hyperlipidémie. Někteří autoři spojují zvýšení hladiny lipoproteinů o nízké a velmi nízké hustotě, cholesterolu a lipidů (volné mastné kyseliny, triglyceridy, fosfolipidy aj.) u nefrotického syndromu s poruchou jaterních funkcí, jiní tento jev vysvětlují poklesem funkce štítné žlázy. Vzhledem k tomu, že intravenózní podání roztoku albuminu zabraňuje nárůstu hypercholesterolémie, předpokládá se, že ke zvýšení hladiny cholesterolu v krvi dochází kompenzačně v důsledku snížení obsahu albuminu. Protože lipidémie v experimentu může být získána po ligaci močovodů, předpokládá se, že hypercholesterolémie a lipidémie u MINS jsou renálního původu a závisí na poškození intermediárního metabolismu v tubulárním enzymatickém systému. V genezi hyperlipidemie jsou důležité i nízké krevní hladiny lecitin-cholesterol acetyltransferázy, která je ve velkém množství vylučována močí, a nízká aktivita lipoproteinové lipázy. U MINS jsou obvykle diagnostikovány hyperlipidemie typu IIa a IIb.
Poruchy metabolismu fosforu a vápníku(hypokalcémie, osteoporóza, osteomalacie) jsou způsobeny poruchou funkce ledvin a metabolismu vitaminu D.
Poruchy metabolismu železa a mikroprvků nízké hladiny jak železa, tak zinku, mědi a kobaltu v krvi určují do značné míry sklony těchto pacientů k anémii, trofickým kožním poruchám, zpomalení růstu a případně imunodeficienci.
Viskozita krve u MINS je zvýšená v důsledku hyperlipidemie a zvýšené adheze destiček. Zároveň se snižují hladiny krevních koagulačních faktorů (prokoagulancia) a antikoagulačních faktorů (antitrombin III, proteiny C a S), což vysvětluje relativně nízkou frekvenci dekompenzovaného syndromu DIC u MINS.
Infekce- dříve jedna z velmi častých komplikací MINS. Častá byla zejména peritonitida, která byla ve většině případů způsobena pneumokoky, ale ve 25–50 % případů Escherichia coli.
Charakteristický klinický a laboratorní obraz MINS v naprosté většině případů (90–95 %) u dětí 2–7 let umožňuje stanovit diagnózu bez biopsie ledviny. Dobrá a rychlá odpověď na léčbu glukokortikoidy potvrzuje diagnózu. Zároveň je vhodné u každého dítěte s nefrotickým syndromem stanovit hladinu IgE, zjistit přítomnost chronických perzistujících virových infekcí (hepatitida B, cytomegalie, herpesvirové infekce apod.), neboť pozitivní výsledky významně doplňují a upravit terapii. Recidivující průběh nefrotického syndromu je indikován 2 recidivami za rok a často recidivující průběh je indikován 3 a více recidivami za rok. Remise se udává při nepřítomnosti proteinurie nebo její hodnota je nižší než 4 mg/m2 za hodinu a hladina sérového albuminu dosahuje 35 g/l. Biopsie je indikována u dětí s nefrotickým syndromem ve věku do jednoho roku a nad 12 let, protože výskyt MINS je u nich velmi nízký.
Léčba nefrotického syndromu:
Dieta – při poruše funkce ledvin omezit příjem tekutin, bez soli, věkově optimální množství bílkovin
Infuzní terapie (albumin, rheopolyglucin atd.)
Diuretika
Diuretika hrají důležitou roli v léčbě onemocnění ledvin, při nekontrolovaném a dlouhodobém užívání však může dojít k prudké ztrátě sodíku a snížení objemu cirkulující krve, hypokalemii a metabolické acidóze. Forsírovaná diuréza s použitím velkých dávek diuretik, stejně jako ultrafiltrace, v podmínkách těžké hypoalbuminémie nebo těžkého renálního selhání může být komplikována obtížně kontrolovatelným hypovolemickým šokem nebo dalším snížením glomerulární filtrace. Léčba diuretiky se proto doporučuje provádět co nejkratší dobu a obnovit ji pouze v případech znatelného snížení diurézy a zvýšení otoku.
K léčbě nefrotického edému se obvykle používá furosemid - 20 - 400 mg perorálně, 20 - 1200 mg intravenózně), který má poměrně silný a rychlý, i když krátkodobý účinek. Podobně jako furosemid působí také kyselina etakrynová (50–200 mg/den). Slabší účinek má hypothiazid, jehož diuretický účinek je pozorován 1–2 hodiny po požití 25–100 mg drogy. Důležitou roli v boji s otoky hrají kalium šetřící diuretika - triamteren, amilorid, zejména spironolaktony (aldakton, veroshpiron). Veroshpiron se užívá v dávce 25 až 200 – 300 mg denně. Nejúčinnější je v kombinaci s thiazidovými diuretiky, furosemidem. Edém – u nefrotického syndromu způsobeného amyloidózou je velký. odolnost vůči diuretikům.
heparin
Antibakteriální terapie
kortikosteroidy
Glukokortikoidy (GC) - prednisolon (PZ) (medopred, prednisol, prednisolon) a methylprednisolon (MP) (metipred, solu-medrol) - jsou prvními léky volby v imunosupresivní léčbě GN. GC ovlivňují redistribuci imunokompetentních a zánětlivých buněk, zabraňují jejich vstupu do místa zánětu, potlačují jejich citlivost na zánětlivé mediátory a inhibují sekreci prozánětlivých cytokinů, jako jsou TNF-α, IL-1, IL-2, IL-6 . GC spouštějí procesy glukoneogeneze, podporují začlenění protilátek do metabolismu sacharidů a tím snižují jejich počet, tonizují stěnu kapilár a snižují hyperémii v důsledku aktivace a otoku pericytů. Podávání velkých dávek GC ve formě MP „pulsů“ inhibuje tvorbu DNA protilátek, zastavuje tvorbu imunitních komplexů, snižuje jejich hmotu a podporuje uvolňování glomerulární bazální membrány ze subendoteliálních vrstev, zvyšuje glomerulární filtraci a renální průtok krve. GK jsou dětem předepisovány ve všech případech nově vzniklého nefrotického syndromu, s relapsy hormonálně senzitivního nefrotického syndromu (obvykle NSMI), s progresivním průběhem GN, v kombinaci s jinými imunosupresivy atd.
V praxi se používají tři režimy GC terapie.
Kontinuální perorální podávání PZ v dávce 1–2 mg/kg ve 2–4 dávkách s přihlédnutím k denní aktivitě kůry nadledvin (maximální dávky léku ráno s následnou redukcí, poslední dávka nejpozději do 16.00) je předepsána na začátku léčby k dosažení remise.
Při přechodu na udržovací terapii se používá alternativní (alternativní) režim odběru PZ. Spočívá v užívání denní dávky PZ obden, což umožňuje při zachování klinického účinku výrazně snížit nežádoucí účinky: akutní - nespavost, euforie, psychóza, zvýšená chuť k jídlu; chronické - otoky, obezita, myopatie, strie, atrofie kůže, hirsutismus, akné, osteoporóza, šedý zákal, zvýšený krevní tlak, steroidní diabetes; adrenální krize - akutní adrenální insuficience s náhlým vysazením léku. Dále je možnost střídavého režimu s užíváním PZ denně 3 dny, poté 3-4 dny pauza. Z hlediska účinnosti jsou oba režimy střídavého příjmu PZ přibližně stejné.
MP pulzní terapie se používá k dosažení velmi vysokých plazmatických koncentrací GC. Skládá se z intravenózního kapání asi 30 mg/kg MP (ne více než 1 g na puls) po dobu 20–40 minut jednou za 48 hodin. Počet injekcí, stejně jako jednotlivá a celková dávka, jsou určeny zvolený léčebný režim pro tuto patologii.
Nežádoucí účinky glukokortikoidů mohou být následující: nespavost, euforie, psychóza, zvýšená chuť k jídlu, otoky, obezita, myopatie, strie, atrofie kůže, hirsutismus, akné, osteoporóza, šedý zákal, zvýšený krevní tlak, steroidní diabetes, adrenální krize (akutní adrenální nedostatek léku při náhlém vysazení)
Cytostatika
Cytostatické (cytotoxické) léky (CD). Alkylační činidla: cyklofosfamid (cyklofosfamid, cytoxan) a chlorambucil (chlorbutin, leukeran) - narušují buněčné dělení vazbou na nukleové kyseliny jaderné DNA. Do těla se dostávají v neaktivním stavu a aktivují se v játrech. Působí neselektivně na všechny dělící se buňky (neselektivní imunosupresiva).
Cyklofosfamid se předepisuje perorálně nebo ve formě „pulsů“. Lék je předepisován perorálně v dávce 2,0–2,5 mg/kg/den po dobu 8–12 týdnů při léčbě hormonálně dependentního nebo často recidivujícího nefrotického syndromu na pozadí postupného snižování dávky střídavého režimu PZ, stejně jako v případě hormonální rezistence.
Pulzní terapie cyklofosfamidem se provádí na pozadí střídavého průběhu PZ u hormonálně dependentního a hormonorezistentního nefrotického syndromu v dávce 12–17 mg/kg intravenózně. Počet „pulzů“ a časový interval mezi nimi závisí na zvoleném terapeutickém režimu. Další možností je „puls“ jednou měsíčně po dobu 6–12 měsíců, v kumulativní dávce nepřesahující 250 mg/kg.
Chlorambucil se užívá perorálně v dávce 0,15–0,2 mg/kg/den po dobu 8–10 týdnů k léčbě hormonálně dependentního a často recidivujícího nefrotického syndromu, méně často hormonorezistentního nefrotického syndromu, na pozadí střídavého průběhu PZ s postupným snižováním.
Antimetabolity – azathioprin a methotrexát – se v současnosti v léčbě GN používají jen zřídka. Nežádoucí účinky cytostatik jsou možné: při použití cyklofosfamidu - nevolnost, zvracení, leukopenie, hemoragická cystitida, selhání gonád; chlorbutin - plicní fibróza, dermatitida, křeče, hepatopatie, leukopenie.
Účinnost terapie je dána povahou základního onemocnění a morfologickými rysy nefropatie. Resortní léčba (sanatoria Bayram-Ali, Sitorai-Mahi-Khasa, Buchara během remise a jižní pobřeží Krymu) je indikována u pacientů s nefrotickým syndromem v závislosti na typu základního onemocnění a stupni jeho aktivity.
Prognóza při včasné a adekvátní léčbě základního onemocnění může být příznivá.
Které lékaře byste měli kontaktovat, pokud máte nefrotický syndrom:
trápí tě něco? Chcete se dozvědět podrobnější informace o Nefrotickém syndromu, jeho příčinách, příznacích, způsobech léčby a prevence, průběhu onemocnění a dietě po něm? Nebo potřebujete kontrolu? Můžeš domluvit si schůzku s lékařem– klinika Eurolaboratoř vždy k vašim službám! Nejlepší lékaři vás vyšetří, prostudují vnější znaky a pomohou vám identifikovat onemocnění podle příznaků, poradí vám a poskytnou potřebnou pomoc a stanoví diagnózu. můžete také zavolejte lékaře domů. Klinika Eurolaboratoř otevřeno pro vás nepřetržitě.
Jak kontaktovat kliniku:
Telefonní číslo naší kliniky v Kyjevě: (+38 044) 206-20-00 (multikanál). Sekretářka kliniky vybere vhodný den a čas pro návštěvu lékaře. Naše souřadnice a směr jsou uvedeny. Podívejte se na něj podrobněji o všech službách kliniky.
(+38 044) 206-20-00
Pokud jste dříve prováděli nějaký výzkum, Nezapomeňte vzít jejich výsledky ke konzultaci k lékaři. Pokud studie nebyly provedeny, uděláme vše potřebné na naší klinice nebo s našimi kolegy na jiných klinikách.
Vy? Ke svému celkovému zdraví je nutné přistupovat velmi opatrně. Lidé nevěnují dostatečnou pozornost příznaky nemocí a neuvědomují si, že tato onemocnění mohou být život ohrožující. Je mnoho nemocí, které se v našem těle nejprve neprojeví, ale nakonec se ukáže, že na jejich léčbu už je bohužel pozdě. Každá nemoc má své specifické znaky, charakteristické vnější projevy – tzv příznaky onemocnění. Identifikace příznaků je prvním krokem v diagnostice onemocnění obecně. Chcete-li to provést, stačí to udělat několikrát ročně. nechat se vyšetřit lékařem, abychom zabránili nejen hrozné nemoci, ale také zachovali zdravého ducha v těle a organismu jako celku.
Pokud se chcete na něco zeptat lékaře, využijte sekci online konzultace, třeba tam najdete odpovědi na své otázky a přečtete si tipy na péči o sebe. Pokud vás zajímají recenze o klinikách a lékařích, zkuste v sekci najít potřebné informace. Zaregistrujte se také na lékařském portálu Eurolaboratoř abyste byli informováni o nejnovějších zprávách a aktualizacích informací na webu, které vám budou automaticky zasílány e-mailem.
Další onemocnění ze skupiny Nemoci urogenitálního systému:
| "Akutní břicho" v gynekologii |
| Algodismenorea (dysmenorea) |
| Sekundární algodismenorea |
| Amenorea |
| Amenorea hypofyzárního původu |
| Amyloidóza ledvin |
| Ovariální apoplexie |
| Bakteriální vaginóza |
| Neplodnost |
| Vaginální kandidóza |
| Mimoděložní těhotenství |
| Intrauterinní přepážka |
| Intrauterinní synechie (fúze) |
| Zánětlivá onemocnění pohlavních orgánů u žen |
| Sekundární renální amyloidóza |
| Sekundární akutní pyelonefritida |
| Genitální píštěle |
| Genitální opar |
| Genitální tuberkulóza |
| Hepatorenální syndrom |
| Nádory ze zárodečných buněk |
| Hyperplastické procesy endometria |
| Kapavka |
| Diabetická glomeruloskleróza |
| Dysfunkční děložní krvácení |
| Dysfunkční děložní krvácení v perimenopauzálním období |
| Cervikální onemocnění |
| Opožděná puberta u dívek |
| Cizí tělesa v děloze |
| Intersticiální nefritida |
| Vaginální kandidóza |
| Cysta žlutého tělíska |
| Střevní-genitální píštěle zánětlivého původu |
| kolpitida |
| Myelomová nefropatie |
| Děložní myomy |
| Genitourinární píštěle |
| Poruchy sexuálního vývoje u dívek |
| Dědičné nefropatie |
| Inkontinence moči u žen |
| Nekróza myomatózního uzlu |
| Nesprávné postavení genitálií |
| Nefrokalcinóza |
| Nefropatie v těhotenství |
| Nefrotický syndrom primární a sekundární |
| Akutní urologická onemocnění |
| Oligurie a anurie |
Ledviny hrají v životě člověka jednu z nejdůležitějších rolí. Umožňují tělu rychle se zbavit odpadu a toxinů, které se hromadí v důsledku různých chemických přeměn v buňkách a tkáních. Příroda do těchto orgánů zabudovala velkou míru bezpečí. Ledviny denně přizpůsobují svou práci potřebám těla na základě vnějších a vnitřních podmínek. Přes všechny výhody zvýšené adaptability jsou však tyto orgány často náchylné k různým onemocněním. Kromě toho ledviny často trpí na pozadí patologií vyskytujících se v jiných částech těla. Jedním z nejnebezpečnějších projevů onemocnění ledvin je nefrotický syndrom.
Předpoklady pro rozvoj nefrotického syndromu
Ledviny jsou skvělí pracovníci. Jejich práci lze přirovnat k činnosti srdce – od doby, kdy je v matčině lůně, až do konce dnů. Ledviny pracují každý den, každou vteřinu zbavují tělo odpadu a toxinů. Je těžké vymyslet originálnější způsob práce, než který příroda ledvinám nadělila.
Každá ledvina patří do velké cévy – renální tepny. Několikrát denně pumpuje krev menšími cévami. Vzhledově připomínají klubko propletených nití. V tomto rozložení krevních cév je skrytý význam - rozdíl ve velikosti pomáhá krvi pohybovat se po zamýšlené trase. Tyto malé cévy tvoří základ ledvinových glomerulů. Na jejich základně je jakýsi tenký ledvinový filtr. Jeho úkolem je ponechat krevní buňky (erytrocyty, leukocyty, krevní destičky) a velké bílkoviny - albuminy a globuliny - v krevním řečišti.
Nefron je základní stavební jednotkou ledvinyTakový filtrát však ještě není konečným produktem činnosti ledvin. Kanály na tom budou muset tvrdě pracovat. Vzhledově jsou nejvíce podobné úzkým zakřiveným trubkám. Uvnitř těchto trubic jsou možná nejzvláštnější buňky lidského těla. Dokážou rozlišit mnoho látek podle jejich chemické struktury. Při průchodu tubuly se filtrát rozdělí na dvě části. Vše, co je pro tělo zajímavé - cukr, vitamíny a další podobné látky - se tubuly vrací do krve. Předávají odpady a toxiny (například močovinu) dále. Spolu s toxiny opustí tělo i část vody.
 Ledvinový filtr slouží k čištění krve
Ledvinový filtr slouží k čištění krve Nefrotický syndrom není samostatné onemocnění, ale spíše kombinace příčin, známek a následků poškození filtrů různé povahy. Vyskytuje se nejen u onemocnění ledvin. Nefrotický syndrom může být způsoben celkovým onemocněním celého těla. K podobným změnám dochází u dětí i dospělých. Nejčastěji postihuje nefrotický syndrom děti ve věku 2–5 let a mladé muže a ženy ve věku 17–35 let. Nemoc je však pozorována jak během novorozeneckého období, tak ve stáří a ve stáří.
Klasifikace nefrotického syndromu
Nefrotický syndrom je rozdělen do několika forem na základě několika charakteristik:
- Kvůli poškození ledvinového filtru se nefrotický syndrom dělí na řadu odrůd:
- nefrotický syndrom s glomerulonefritidou. V tomto případě hraje hlavní roli zánět glomerulů a v důsledku toho ledvinový filtr:

- nefrotický syndrom u imunitních onemocnění postihujících cévy a pojivovou tkáň, lokalizovaných ve velkém množství ve všech částech těla:

- poškození ledvinového filtru způsobené růstem maligního nádoru v těle;
- nefrotický syndrom, který vznikl na pozadí tvorby krevních sraženin (trombů) v cévách ledvin;
- nefrotický syndrom u alergických onemocnění. V tomto případě klíčová role patří alergenům - rostlinný pyl, hmyzí jed, potraviny;
- Poškození ledvin často způsobuje cukrovku. V tomto případě nejvíce trpí malé cévy glomerulů.
- nefrotický syndrom s glomerulonefritidou. V tomto případě hraje hlavní roli zánět glomerulů a v důsledku toho ledvinový filtr:
- Podle povahy příčiny, která onemocnění způsobila, se nefrotický syndrom dělí na dvě formy:

- Podle povahy onemocnění je nefrotický syndrom rozdělen do několika odrůd:
- epizodický nefrotický syndrom. Označuje počátek základního onemocnění ledvin (20 % případů);
- perzistentní možnost. V tomto případě jsou projevy onemocnění trvalejší a přetrvávají pět až osm let (50 % případů);
- progresivní možnost. Jedná se o zvláště maligní typ onemocnění. V tomto případě (30%) je pozorován rychlý rozpad ledvin a tvorba komplikací.
Glomerulonefritida - video
Příčiny a faktory vývoje
Většina příčin nefrotického syndromu je způsobena vlivem imunity. Imunita je však do značné míry kolektivní pojem. Bílé krvinky – leukocyty – jsou zodpovědné za ochranu těla. Podle vzhledu a funkčních vlastností se dělí do několika forem. Všechny jsou však navrženy tak, aby plnily jeden úkol – zabránit tomu, aby se v těle usadil jakýkoli cizí předmět. Právě díky těmto schopnostem leukocytů člověk přežil ve světě nebezpečných bakterií a virů.
 Leukocyty jsou hlavními obránci lidského těla proti infekcím
Leukocyty jsou hlavními obránci lidského těla proti infekcím Z důvodů, které nejsou zcela známy, však může imunitní systém zaměnit ledvinové glomeruly a tubuly za cizí předmět. Medicína spolehlivě stanovila pouze mechanismus poškození ledvin u akutní glomerulonefritidy. Bakterie Streptococcus a glomeruly mají podobnosti s imunitními buňkami. Ve snaze eliminovat bakterie jakýmikoli prostředky poškozuje imunitní systém i své vlastní buňky. V jiných případech se moderní vědě jeví mechanismus nefrotického syndromu mnohem méně jasný. Řada onemocnění má dědičnou predispozici. Jiné se zdají být určeny individuálními charakteristikami organismu.
Systémový lupus erythematodes - video
Poškozený ledvinový filtr vede k tomu, že se do moči dostávají nejen odpady a toxiny, ale také cenné látky – bílkoviny tekuté části krve. Na první pohled se zdá, že se nic špatného nestane, jen se změní složení moči. Ne nadarmo však tělo tolik žárlí na zachování plazmatických bílkovin. Podle velikosti se dělí na dva typy – albuminy a globuliny. Ty jsou produktem činnosti imunitního systému. Ty první ale hrají dvě hlavní role – zadržují vodu v cévním řečišti, čímž brání jejímu prosakování do tkání, a také transportují potřebné chemikálie do různých částí těla.
Životnost albuminu samozřejmě není nekonečná. Každý den se v játrech vytvoří nová porce - asi jeden gram. Při nefrotickém syndromu dosahuje ztráta bílkovin v moči (preteinurie) často obrovských rozměrů. Pokusy jater překrýt takový nedostatek jsou obvykle neúspěšné. Ve zvláště závažných případech se ztrácí až 15–20 gramů bílkovin močí denně.
 Bílkoviny jsou hlavní složkou tekuté části krve (plazmy)
Bílkoviny jsou hlavní složkou tekuté části krve (plazmy) Proteinurie s sebou nese celý řetězec problémů ve fungování těla. První problém je, že se přestává zadržovat voda v krvi. Dochází k masivnímu otoku. V některých případech se hromadí během dnů a týdnů, v jiných dochází k otoku přes noc; Nejčastěji otékají oční víčka, obličej a nohy. V těžších případech dochází k otoku hráze, hromadění tekutiny v břiše (ascites) a hrudníku (hydrothorax). Tato bobtnající tekutina vytváří další cestu pro únik bílkovin z krve. Nedostatek tekuté části krve nutí ledviny pracovat v záložním scénáři. Signalizují tubulům, aby vrátily sodík do krve, která je schopna vázat a zadržovat vodu v nepřítomnosti albuminu.
 Nedostatek albuminu v krvi vede k rozvoji masivního edému
Nedostatek albuminu v krvi vede k rozvoji masivního edému Tělo se snaží ztrátu bílkovin kompenzovat jejich navýšením. Existuje určitá závislost zvýšení cholesterolu u nefrotického syndromu na jeho příčině. Nejvýraznější obraz je charakteristický pro poškození ledvin u systémového lupus erythematodes, imunitního onemocnění, při kterém trpí pojivová tkáň celého těla. Ledviny hrají velkou roli v metabolismu vitaminu D, který zajišťuje správnou pevnost kostí. Při nefrotickém syndromu jsou postiženy nejen kosti, ale i svaly. Při nedostatku dostatečného množství vápníku se často objevují křeče a křeče.
Na ztrátu bílkovin nereagují jen ledviny. Slinivka se také snaží přizpůsobit. Zvyšuje množství inzulínu uvolněného do krve. V tomto případě žláza nereaguje ani tak na hladinu cukru jako na hladinu cholesterolu. Inzulín hraje velkou roli při balení volného cholesterolu do tukových zásob v těle. Navíc u nefrotického syndromu dochází k nevyhnutelnému nedostatku železa a v důsledku toho k anémii (nedostatek červených krvinek, erytrocytů a obsahu hemoglobinu v nich).
 Inzulín podporuje ukládání tuku
Inzulín podporuje ukládání tuku Dalším problémem, který se u nefrotického syndromu vyskytuje, jsou poruchy srážlivosti krve. Tento jemný systém je neustále v rovnováze – některé mechanismy v případě potřeby vytvářejí krevní sraženiny (tromb), jiné je ničí. U nefrotického syndromu se rovnováha výrazně posouvá směrem k tvorbě krevních sraženin (hyperkoagulace). V nejtěžším případě se tato situace stává ještě žalostnější. Hlavním nebezpečím hyperkoagulace je kupodivu sklon ke krvácení. Faktem je, že srážení krve vyžaduje látky s různou chemickou strukturou. Většina z nich, stejně jako plazmatické albuminy, je produkována v játrech. Jakmile jsou všechny spotřebovány, dochází k nekontrolovanému krvácení (DIC), se kterým je vždy těžké se vyrovnat.
 Nefrotický syndrom vede k nerovnováze mezi koagulačním a antikoagulačním systémem
Nefrotický syndrom vede k nerovnováze mezi koagulačním a antikoagulačním systémem Nefrotický syndrom je i přes svůj imunitní charakter vždy spojen s oslabením aktivity hlavního obránce. Toto onemocnění způsobuje, že se tělo stává bezbranným proti infekci. Navíc trpí všechny části imunitní obrany - zachycení a trávení mikrobů a tvorba proteinů protilátek.
Příznaky a známky nefrotického syndromu
Nefrotický syndrom je soubor zpravidla řady různých symptomů, které jsou vzájemně propojeny. Jsou typické jak pro dospělé, tak pro děti.
Příznaky nefrotického syndromu - tabulka
| Příznak | Mechanismus vzniku symptomů |
| Otok |
|
| Špatný krevní oběh v kůži v důsledku stlačení krevních cév edematózní tekutinou |
|
|
| Dušnost při námaze |
|
| Ztráta svalové hmoty | Špatný krevní oběh ve svalech v důsledku otoku |
| Migrující červené skvrny na kůži (plíživý erytém) | Vliv biologicky aktivních látek z edematózní tekutiny (bradykininy) |
| Nedostatek červených krvinek, erytrocytů a hemoglobinu (anémie) |
| Vzhled zakalené moči s vločkami | Vzhled bílkovin a leukocytů v moči |
 S nefrotickým syndromem dosahuje edém významných velikostí.
S nefrotickým syndromem dosahuje edém významných velikostí. Diagnostické metody
Nefrotický syndrom vyžaduje pozornost nefrologa. Taková vážná nemoc je důvodem pro úplné vyšetření: provedení testů a použití jiných metod:
- Obecný krevní test je velmi informativní při diagnostice nefrotického syndromu. Toto onemocnění je charakterizováno známkami anémie – nízkou hladinou červených krvinek a hemoglobinu. Další přirozená změna je prudce zrychlená (rychlost sedimentace erytrocytů) - až 50–60 mm/hod. Počet leukocytů je obvykle normální;
- při obecné analýze moči je zaznamenána vysoká relativní hustota - 1030–1050. Pokud je normálně reakce moči kyselá, pak se s nefrotickým syndromem stává mírně zásaditou. Kromě toho si odborník všimne obrovského obsahu bílkovin a zvýšeného počtu leukocytů. Pro některá onemocnění - systémový lupus erythematodes, systémová vaskulitida - je typický výskyt červených krvinek v moči (hematurie);
 U nefrotického syndromu se v moči zjišťují bílkoviny, leukocyty a červené krvinky
U nefrotického syndromu se v moči zjišťují bílkoviny, leukocyty a červené krvinky - biochemie krve je důležitou metodou pro diagnostiku nefrotického syndromu. Přirozeně se mění tyto ukazatele: snižuje se množství bílkovin, albuminu, vápníku, zvyšuje se obsah sodíku a cholesterolu. Normální hladiny močoviny a kreatininu ukazují na adekvátní rychlost čištění krve v ledvinách. Vysoká hladina způsobuje, že odborník předpokládá přítomnost selhání ledvin;
- moč u nefrotického syndromu se vyšetřuje několika speciálními metodami - Nechiporenko, Amburge, Addis-Kakovsky. Odebraná moč se vyšetřuje na obsah bílkovin a počet buněk – červených krvinek a bílých krvinek. Zjišťuje se zřejmá proteinurie, hematurie, leukocyturie;
- Zimnitského test je osvědčený a jednoduchý způsob, jak diagnostikovat selhání ledvin. Je založena na měření relativní hustoty moči. Nefrotický syndrom se vyznačuje vysokými čísly. Nízké hodnoty naznačují přítomnost selhání ledvin;
- Ultrazvuk se provádí při jakémkoli podezření na onemocnění ledvin. U nefrotického syndromu nemusí odborník zaznamenat výrazné změny. Velikost ledvin se může lišit od normálu a rychlost průtoku krve se může měnit. Pomocí ultrazvuku navíc můžete přibližně určit množství tekutiny nahromaděné v břišní a srdeční výstelce;
 Ultrazvuk je bezpečná a informativní metoda výzkumu
Ultrazvuk je bezpečná a informativní metoda výzkumu - Rentgenové záření pomůže specialistovi určit místo akumulace edematózní tekutiny v hrudníku. Z jedné ploché fotografie však nebude možné přesně určit její množství;
- tomografie je nejpřesnější metodou pro diagnostiku nahromaděné tekutiny v břiše, hrudníku a srdeční membráně. Trojrozměrný obraz orgánů umožňuje přesně posoudit stav těla s nefrotickým syndromem.
Léčebné metody
Nefrotický syndrom je důvodem k hospitalizaci a nepřetržitému lékařskému dohledu. Při sestavování léčebného plánu odborníci sledují následující cíle:
- snížit závažnost edému;
- ovlivnit příčinu nefrotického syndromu;
- odstranit hlavní faktor, který spouští změny v těle - proteinurii.
Léčba drogami
Hlavním způsobem, jak ovlivnit vývoj onemocnění, jsou léky. Zpravidla se neomezují na jeden lék. Předepisuje se celá řada léků, které dokážou vzniklé potíže odstranit.
Léky pro léčbu nefrotického syndromu - tabulka
| Farmakologická skupina | Účel předepisování léků | Příklady konkrétních nástrojů |
| Diuretika | Zvýšená rychlost vylučování vody a sodíku |
|
| Metabolické léky | Zvýšené hladiny draslíku v krvi |
|
| Plazmové náhradní roztoky | Kompenzujte nedostatek albuminu |
|
| Cytostatika | Potlačení agrese imunitního systému |
|
| Steroidní hormony |
|
|
| ACE inhibitory |
|
|
| Laxativa | Snížení závažnosti edému |
|
| Nesteroidní protizánětlivé léky drogy | Snížená rychlost ztráty bílkovin v moči |
|
| Antikoagulancia a antiagregancia | Snížená rychlost ztráty bílkovin v moči |
|
Léky pro léčbu nefrotického syndromu - fotogalerie
 Lasix je diuretikum
Lasix je diuretikum  Prednisolon je hormonální lék
Prednisolon je hormonální lék  Monopril je ACE inhibitor
Monopril je ACE inhibitor  Heparin ředí krev
Heparin ředí krev  Methotrexát potlačuje imunitní systém
Methotrexát potlačuje imunitní systém  Albumin nahradí jeho nedostatek v krevním řečišti
Albumin nahradí jeho nedostatek v krevním řečišti
Dávkování léků na nefrotický syndrom se vypočítává individuálně, protože většina léků je transportována do místa účinku albuminem. Nedostatek posledně jmenovaných nutí v některých případech výrazně zvýšit dávku léků.
V případě těžkého selhání ledvin se používá hemodialýza - čištění krve od odpadu a toxinů pomocí zařízení „umělé ledviny“.
Hemodialýza - video
Strava
Dieta je jistě základním kamenem léčby nefrotického syndromu. Je nesmírně důležité věnovat pozornost dvěma okolnostem - množství soli a tekutiny přijaté za den. V případě masivního edému je předepsána dieta zcela bez soli. Jakmile se však otok odstraní, lze do jídla přidat sůl. Množství tekutiny by nemělo překročit objem denní moči o více než 200–300 ml. V některých případech se vyplatí nahradit obyčejnou vodu destilovanou vodou (bez nečistot). Protein se vypočítá na základě tělesné hmotnosti. Pro zlepšení chuti jídla se doporučuje konzumovat:
- čerstvá zelenina;
- zeleň;
- rajčata;
- oves ve formě želé a kaše;
- rostlinný olej;
- krevety;
- Antarktická krill pasta;
- Mořská řasa;
- česnek.
Potraviny užitečné pro nefrotický syndrom - fotogalerie
 U nefrotického syndromu se doporučuje konzumace čerstvé zeleniny
U nefrotického syndromu se doporučuje konzumace čerstvé zeleniny  Zelení obsahují kyselinu listovou, která se podílí na krvetvorbě.
Zelení obsahují kyselinu listovou, která se podílí na krvetvorbě.  Oves je zdravý produkt a obsahuje mnoho vitamínů.
Oves je zdravý produkt a obsahuje mnoho vitamínů.  Mořské plody jsou zdrojem cenných mikroelementů
Mořské plody jsou zdrojem cenných mikroelementů  Antarktický krill - malý korýš
Antarktický krill - malý korýš
Pokud máte nefrotický syndrom, měli byste se vyhnout konzumaci následujících potravin:
- stolní sůl;
- alkohol;
- pálivé koření;
- uzené a konzervované výrobky;
- sladké sycené nápoje;
- smetanové cukrářské výrobky;
- čokoláda;
- máslo;
- sádlo a slanina;
- tučné maso (jehněčí).
Potraviny, které je nežádoucí jíst s nefrotickým syndromem - fotogalerie
 U nefrotického syndromu je sůl přísně omezena
U nefrotického syndromu je sůl přísně omezena  Pálivé koření je nežádoucí při onemocnění ledvin
Pálivé koření je nežádoucí při onemocnění ledvin  Alkohol je kontraindikován při onemocnění ledvin
Alkohol je kontraindikován při onemocnění ledvin  Sycené nápoje obsahují přebytek cukru
Sycené nápoje obsahují přebytek cukru  Pokud máte nefrotický syndrom, měli byste omezit příjem živočišných tuků.
Pokud máte nefrotický syndrom, měli byste omezit příjem živočišných tuků.
Lidové léky
Rostliny jsou výbornými pomocníky v boji s nefrotickým syndromem. S pomocí rostlin můžete snížit otoky a záněty. Se svolením lékaře můžete použít následující recepty.
Tradiční medicína v léčbě glomerulárního zánětu - tabulka
| Suroviny | Způsob vaření | Způsob aplikace |
| 2 polévkové lžíce. l. sběr zalijeme půl litrem vroucí vody a necháme. | Pijte jako čaj, půl sklenice třikrát denně |
| Čerstvé brusinky | Extrahujte šťávu z čerstvých bobulí | Vezměte půl sklenice třikrát denně |
| 2 polévkové lžíce. l. směs se zalije 1,5 šálky vroucí vody, vaří se na mírném ohni po dobu 15 minut a poté se hodinu vyluhuje. | |
| Erva vlněná (napůl spadlá) | 1 lžička suroviny zalijeme sklenicí vroucí vody, na mírném ohni vaříme 10 minut. | Vezměte půl sklenice třikrát denně |
Rostliny v léčbě nefrotického syndromu - fotogalerie
 Brusinka je užitečná při zánětu ledvin
Brusinka je užitečná při zánětu ledvin  Kopřiva ovlivňuje srážlivost krve
Kopřiva ovlivňuje srážlivost krve  Černý rybíz obsahuje vitamín C
Černý rybíz obsahuje vitamín C  Erva vlněná je užitečná při zánětu ledvin
Erva vlněná je užitečná při zánětu ledvin
Komplikace a prognóza
Prognóza léčby nefrotického syndromu je extrémně individuální a závisí na následujících okolnostech:
- věk pacienta. Mladí lidé nemoc snáze snášejí a rychleji se zotavují;
- důvody, které způsobily vývoj nefrotického syndromu;
- trvání nemoci;
- předepsané léky.
V závažných případech se vyvinou následující komplikace:

Selhání ledvin - video
Těhotenství na pozadí nefrotického syndromu není jen závažnou událostí, ale často přímo ohrožuje matku. Zvýšená zátěž ledvin matky, která je nucena pracovat za dva, může vyvolat chronické selhání ledvin. Nebezpečí jeho výskytu existuje i tehdy, pokud se nefrotický syndrom rozvinul již v těhotenství.
Prevence
Hlavním způsobem prevence nefrotického syndromu je včasná a adekvátní léčba ledvin a dalších onemocnění - cukrovka, systémový lupus erythematodes, maligní novotvary.
Nefrotický syndrom vyžaduje pozornost kvalifikovaného nefrologa. Pouze včasná léčba může pomoci vyrovnat se s nemocí.
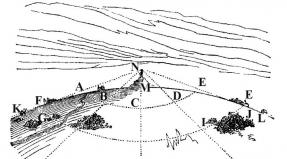
(vpravo a vlevo). Každá ledvina má tvar fazole a je pokryta vláknitou ( pojivové tkáně) a tukové kapsle ( skořápky), které chrání ledvinovou tkáň před poškozením. Vnitřní strany ( mediální strany) ledviny jsou konkávní a jsou umístěny vedle páteře, vnější ( postranní) – konvexní a obrácené ke stěnám břicha a spodní části zad. Na mediální straně každé ledviny je brána, kterou do ledvin vstupují cévy a nervy.
Vnitřní část ledvin je tvořena pojivovou tkání ( intersticium) a systém tvorby a vylučování moči. Pokud uděláte řez, můžete vidět, že celý parenchym ledviny není homogenní. Zahrnuje tzv. dřeň a kůru, které se od sebe liší barvou, umístěním a hustotou. Kůra zaujímá vnější část každé ledviny, je objemově a hustota relativně menší než dřeň, která je lokalizována v centrální části orgánu. Kůra je žlutočervená, dřeň je modročervená. Dřeň se strukturálně skládá z kuželovitých útvarů ( ledvinové pyramidy), jehož základy směřují ke kůře. Vrcholy těchto pyramid směřují k hilu ledviny.
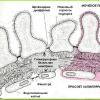
Systém tvorby a vylučování moči ve skutečnosti začíná v kůře, kde se nachází obrovské množství nefronů - hlavních funkčních jednotek ledvin. Každý nefron se skládá z vaskulárního glomerulu ( glomeruly), kapsle ( Shumlyansky-Bowman) a tubuly. Choroidální glomerulus je systém větvících se a opakovaně se prolínajících malých arteriálních cév umístěných v pouzdru. Arteriální kapiláry v pouzdru jsou obklopeny mezangiem ( typ pojivové tkáně). Samotná kapsle vypadá jako miska ( ve kterém je glomerulus ponořen) a skládá se ze dvou listů – vnějšího a vnitřního. Vnější list vzniká spojením plochých buněk mezi sebou, čímž vzniká jednovrstvá membrána.
Struktura vnitřního listu je trochu složitější. Skládá se ze tří skořápek. První membránou jsou buňky kapilárních stěn ( endoteliální buňky) choroidální glomerulus. Druhou membránou je bazální membrána, na kterou jsou přichyceny endoteliální buňky. Tato membrána se nachází mimo kapiláry ( a mimo endoteliální buňky). Třetí vrstva vnitřní vrstvy Shumlyansky-Bowmanova pouzdra je vrstva podocytů ( speciální epiteliální buňky). Jsou lokalizovány na bazální membráně na zadní straně endoteliálních buněk. Podocyty mají výběžky, které pokrývají kapiláry vaskulárního glomerulu. Všechny tři membrány vnitřní vrstvy Shumlyansky-Bowmanovy kapsle tvoří tzv. glomerulární filtr ( bariéra). Prostřednictvím něj dochází k filtraci v každém nefronu ledvin ( napínání) krev ( vstupující do ledvin přes renální tepnu), což vede k dutině samotné kapsle ( který se nachází mezi jeho vnějšími a vnitřními listy) tvoří se primární moč ( glomerulární ultrafiltrát).
Primární moč je krevní plazma zbavená formovaných prvků a velkých molekulárních sloučenin ( většinou bílkoviny). Aby tělo neztratilo vše cenné ( například voda, minerální soli, vitamíny, aminokyseliny atd.), která je v primární moči, musí projít tubulárním systémem - poslední složkou každého z nefronů. K reabsorpci dochází v tubulech ( zpětné sání) látky užitečné pro tělo z primární moči zpět do krve. Filtrace a reabsorpce jsou hlavní funkce ledvinových nefronů. Většina tubulů se nachází v ledvinové dřeni. Po průchodu tubulovým systémem se primární moč postupně mění na sekundární moč, která je vylučována z tubulů ( a přísně vzato od nefronů samotných) do ledvinových kalichů, lokalizovaných v oblasti vrcholů ledvinových pyramid. Vzájemně se tyto kalichy propojují do ledvinné pánvičky, přes kterou se sekundární ( finále) moč proniká dále do močovodu a je vylučována ledvinami.
Arteriální prokrvení ledvin zajišťují renální tepny, které se větví z břišní aorty. Žilní krev z ledvin proudí ledvinovými žilami. Tyto žíly pak odtékají do dolní duté žíly. Lymfatické cévy přivádějí veškerou lymfu do bederních lymfatických uzlin. Inervace ledvin je zajištěna prostřednictvím větví renálního plexu a nervů vycházejících z horních bederních a dolních hrudních uzlin.
Příčiny a patogeneze nefrotického syndromu
Nefrotický syndrom je soubor klinických a laboratorních abnormalit indikujících poruchu funkce ledvin. Je charakterizována hypoproteinémií (např. snížené hladiny bílkovin v krvi), hypoalbuminémie ( snížení hladiny albuminu v krvi), proteinurie ( vylučování bílkovin močí), edém a někdy hyperlipidémie ( zvýšené hladiny krevního tuku).Nefrotický syndrom není nezávislé onemocnění. Může se vyskytovat u různých onemocnění a patologických stavů. Navíc není nutné, aby ( tyto nemoci a stavy) se původně objevil v ledvinách. Například nefrotický syndrom se často vyskytuje u onemocnění krve, diabetes mellitus, revmatických onemocnění, systémové vaskulitidy ( patologie spojené s vaskulárním zánětem) atd. V některých případech se samozřejmě může vyvinout na pozadí primárních onemocnění ledvin - akutní glomerulonefritida, některá genetická onemocnění ledvin ( vrozený nefrotický syndrom). V každém případě je hlavním mechanismem vzniku nefrotického syndromu poškození glomerulárního filtru v ledvinových nefronech, na jehož pozadí je narušen proces filtrace krevní plazmy v ledvinách.
Nejčastější příčiny nefrotického syndromu jsou:
- vrozený nefrotický syndrom;
- akutní glomerulonefritida;
- tubulointersticiální nefritida;
- amyloidóza;
- diabetes;
- infekční choroby;
- revmatická onemocnění;
- krevní onemocnění;
- systémová vaskulitida;
- žilní trombóza;
- alergická onemocnění;
- otravy toxickými látkami.
Vrozený nefrotický syndrom
Vrozený nefrotický syndrom ( VNS) je nefrotický syndrom, který se objevuje u dětí v prvních 3 měsících života. Kromě vrozených existuje také infantilní ( kojenec) nefrotický syndrom, který se poprvé vyskytuje u dětí ve věku 4 až 12 měsíců. Příčinou vrozeného a infantilního nefrotického syndromu jsou zpravidla různé genetické poruchy, méně často infekce a metabolické poruchy. Nejčastějšími genetickými poruchami, které vyvolávají výskyt vrozeného nefrotického syndromu, jsou mutace v genech fibrocystinu ( polycystické onemocnění ledvin), kolagen typu IV ( Alportův syndrom), nefrin ( gen NPHS1), podočín ( gen NPHS1), gen WT1 ( Denis-Drashův syndrom), gen PLCE1 ( narušená sekrece nefrinu a podocinu), gen LamB2 ( Pearsonův syndrom).Všechny tyto geny jsou zodpovědné za správný vývoj ledvinové tkáně během embryogeneze plodu a také za její fungování po narození dítěte. Například mutace v genu NPHS1 ( Nefrotický syndrom finského typu) vede k narušení tvorby proteinu nefrinu v buňkách ledvin, který slouží jako důležitá součást mezerových prostorů umístěných mezi stopkami podocytů ( glomerulární buňky pokrývající arteriální kapiláry vstupující do Bowmanova pouzdra). To je doprovázeno destrukcí pouzdra a poruchou filtrace krevní plazmy, což má za následek rozvoj nefrotického syndromu.
Vrozený nefrotický syndrom se může vyvinout na pozadí různých infekčních onemocnění. To je často pozorováno u intrauterinních infekcí ( syfilis, cytomegalovirová infekce, herpes, zarděnka, hepatitida B, toxoplazmóza atd.), které poškozují různé orgány plodu ( včetně ledvin) během těhotenství. Vrozený nefrotický syndrom může být také způsoben různými metabolickými poruchami ( metabolické poruchy), jako je Fabryho choroba ( mutace v genu a-galaktosidázy, vedoucí k ukládání tuku v glomerulární oblasti), vrozené formy hypotyreózy ( snížená funkce štítné žlázy), hypoadrenokorticismus ( dysfunkce nadledvinek) atd.
Akutní glomerulonefritida
Akutní glomerulonefritida je onemocnění ledvin, při kterém dochází k zánětu velkého počtu glomerulů (např. glomerulus). Důvodem jeho rozvoje je narušení imunitního systému, v důsledku čehož napadá vlastní ledvinovou tkáň. Akutní glomerulonefritida se nejčastěji objevuje po streptokokové faryngitidě ( zánět sliznice hltanu). Jak tělo bojuje s touto infekcí, patogenní streptokoky jsou částečně zničeny. Zbývající bakteriální částice se usazují v glomerulech. Po několika týdnech může imunitní systém detekovat usazené streptokokové částice a zahájit imunitní odpověď, která způsobí zánět glomerulů.Zánětlivé změny v glomerulech často vedou k poškození jejich morfologické struktury a zvýšení jejich permeability pro různé složky plazmy, které normálně nepronikají do primární moči ( například velkomolekulární proteiny, krvinky). Proto je poškození ledvin u akutní glomerulonefritidy často doprovázeno známkami charakteristickými pro nefrotický syndrom ( proteinurie, hypoalbuminémie a edém). Akutní glomerulonefritidu mohou kromě streptokokové infekce způsobit také infekční endokarditida, zarděnky, zápal plic, spalničky, malárie, schistosomiáza, některé léky atd.
Tubulointersticiální nefritida
Tubulointersticiální nefritida je patologie, která se vyvíjí v důsledku zánětu intersticiálního ( středně pokročilí) ledvinová tkáň, stejně jako ledvinové tubuly. Při tomto onemocnění není funkce ledvinových glomerulů prakticky narušena ( až po nejpokročilejší klinická stádia onemocnění), takže nefrotický syndrom pro něj není tak typický. Existují však případy, kdy byl stále pozorován u tubulointersticiální nefritidy. Hlavními příčinami této renální patologie jsou pyelonefritida, leptospiróza, akutní tubulární nekróza ( okamžitá smrt renálního tubulárního epitelu), způsobené léky, toxiny ( olovo, kadmium), ischemie ( zhoršený přívod krve do ledvin), radiace, obstrukční nefropatie ( patologie, při které je narušen normální tok moči močovým traktem), tuberkulóza atd.Výskyt nefrotického syndromu u tubulointersticiální nefritidy je spojen s šířením zánětlivého procesu z renálních tubulů a intersticia ( střední ledvinová tkáň) do glomerulů. Rozvoj zánětu v glomerulech je pak doprovázen porušením jejich filtrační funkce a průnikem nadbytečného množství bílkovin z krevní plazmy do primární moči. Kromě toho může být zánět v glomerulech u tubulointersticiální nefritidy podporován stejnými etiologickými faktory, které vyvolaly nástup základního onemocnění. Například pokud tubulointersticiální nefritida byla způsobena otravou pacienta solemi těžkých kovů ( olovo, kadmium), pak mohou také sloužit jako poškozující látky ve vztahu k anatomickým strukturám ledvinových glomerulů.
Amyloidóza
Amyloidóza je onemocnění způsobené poruchou metabolismu bílkovin. Je charakterizována tvorbou patologického proteinu v těle – amyloidu, který se postupem času usazuje v různých tkáních a orgánech ( játra, srdce, ledviny, gastrointestinální trakt atd.), které narušují jejich základní funkce. Dnes je známo mnoho typů amyloidózy, které se od sebe liší v závislosti na původu amyloidního proteinu. Existují tzv. geneticky podmíněné typy amyloidózy ( např. ATTR amyloidóza, amyloidóza finského typu, AF amyloidóza), ve kterém je výskyt amyloidu jasně spojen s genetickými mutacemi v určitých proteinech těla. Kromě nich jsou známy sekundární formy amyloidózy spojené s různými onemocněními, např. myelom ( AL amyloidóza), Alzheimerova choroba ( AB amyloidóza), chronická onemocnění ( AA amyloidóza), nádory ( AE amyloidóza) atd.U všech výše uvedených typů amyloidózy se tvoří abnormální amyloidní protein, který se ukládá v ledvinové tkáni a postupně způsobuje selhání ledvin. V počátečních stádiích dochází k ukládání amyloidu v zóně bazálních membrán ledvinových glomerulů a jejich mezangia ( tkáně umístěné mezi kapilárami v pouzdrech nefronů). Neustálá sedimentace nových mas amyloidu v glomerulech vede k narušení jejich struktury ( který je doprovázen nefrotickým syndromem) a progresivní náhrada normálních prvků ( kapiláry, mezangium, podocyty atd.), tvořící nefronové kapsle. Akumulace amyloidu může být také pozorována v renálním intersticiu ( střední ledvinová tkáň), peritubulární ( v blízkosti tubulů) a perivaskulární tkáň. V procesu ukládání amyloidu je tedy pozorováno mechanické nahrazení normální ledvinové tkáně abnormálním – amyloidem, což má za následek rozvoj nefrotického syndromu.
Diabetes
Diabetes mellitus je endokrinní onemocnění, které je spojeno s absolutním nebo relativním nedostatkem hormonu inzulínu, produkovaného ve slinivce a regulujícího metabolismus v těle. Inzulin primárně reguluje hladinu glukózy v krvi ( Sahara) a sníží jeho hladinu, pokud se dostane mimo stupnici. U diabetes mellitus se buď tvoří nedostatečné množství tohoto hormonu, nebo je působení inzulínu na cílovou tkáň prostě neúčinné ( tedy ty tkáně, na které by měl uplatňovat svůj přímý účinek). Proto je diabetes mellitus doprovázen zvýšením hladiny glukózy v krvi.Diabetes mellitus může způsobit rozvoj nefrotického syndromu. Faktem je, že s tímto endokrinním onemocněním v důsledku hyperglykémie ( zvýšené hladiny glukózy v krvi) dochází ke glykosylaci ( neenzymatická adice glukózy k jiným chemickým sloučeninám) různé proteiny, které tvoří různé struktury ledvinových nefronů ( kapilární stěny, mezangium, bazální membrána atd.). To vede ke zvýšení permeability glomerulárního filtru pro proteiny, což je doprovázeno uvolňováním jejich značného množství do primární moči a v důsledku toho rozvojem nefrotického syndromu.
Ke vzniku nefrotického syndromu u diabetes mellitus přispívá také zvýšený krevní tlak, který narušuje intraglomerulární průtok krve ( krevní tlak uvnitř glomerulů se výrazně zvyšuje, což vytváří další stres na stěnách intraglomerulárních kapilár). Vzhledem k tomu, že hyperglykémie je u diabetes mellitus stálým jevem, postupuje postupně glykosylace proteinů v ledvinových glomerulech, což vytváří předpoklady pro rozvoj renální sklerózy ( ) a výskyt selhání ledvin. Všechny patologické změny pozorované v ledvinách s diabetem se nazývají diabetická nefropatie. Je jednou z komplikací diabetes mellitus a nemusí se vždy vyskytnout u pacienta trpícího tímto endokrinním onemocněním.
Infekční choroby
U některých infekčních onemocnění může být patogen přenesen do ledvin. To se často stává u různých bakterií ( tuberkulóza, septická endokarditida, pneumonie, syfilis, abscesy, bronchiektázie, osteomyelitida atd.), virové ( HIV infekce atd.) a plísňové ( aktinomykóza) patologie. Pronikání patogenních mikroorganismů ( viry, bakterie, plísně) do tkáně ledvin se obvykle vyskytuje krví ( hematogenně). Jakmile se dostanou do ledvin, poškodí jejich různé tkáňové struktury.Nejčastěji jsou v takových případech postiženy buňky glomerulárních kapilár ( endoteliální buňky), mezangium a podocyty ( glomerulární buňky vystýlající arteriální kapiláry). Vzhledem k tomu, že tyto buňky jsou součástí glomerulárního filtru, je jejich postupná smrt doprovázena porušením jeho permeability a zvýšeným uvolňováním bílkovin z krevní plazmy do primární moči. Právě tento mechanismus je základem vzniku nefrotického syndromu u infekčních onemocnění. Také zánětlivý proces, který se rozvine bezprostředně v místě poškození endoteliálních buněk, mezangia a podocytů, může hrát určitou roli v jeho výskytu během infekcí. Při takovém zánětu je často poškozena bazální membrána glomerulárního filtru, což jen dále umocňuje dříve vzniklé poruchy.
Revmatická onemocnění
Nefrotický syndrom se může vyvinout u mnoha revmatických onemocnění (např. systémové) nemoci ( například systémový lupus erythematodes, revmatoidní artritida, systémová sklerodermie, revmatismus atd.). U systémového lupus erythematodes jsou často postiženy ledviny v důsledku ukládání imunitních komplexů ( spojení mezi protilátkou a antigenem - molekula cizí pro tělo) v oblasti ledvinových glomerulů. Hromadění takových komplexů vede k rozvoji imunozánětlivé odpovědi z těla, poškození anatomických struktur glomerulů a rozvoji nefrotického syndromu.Výskyt tohoto syndromu u revmatoidní artritidy je ve většině případů spojen buď se sekundární renální amyloidózou, kdy se ledvinné glomeruly ucpou abnormálním proteinem - amyloidem, nebo s poškozením glomerulární tkáně antirevmatiky. U systémové sklerodermie se nefrotický syndrom rozvíjí v důsledku narušení interakce buněk imunitního systému s buňkami jiných tkání ( cévní, pojivové, ledvinové atd.), což vede ke vzniku zánětlivých procesů v glomerulech a jejich skleróze ( jejich nahrazení pojivovou nefunkční tkání).
Revmatická onemocnění totiž přispívají k rozvoji zánětlivých reakcí v glomerulech, které jsou doprovázeny poruchou permeability glomerulárního filtru a rozvojem nefrotického syndromu. Ve skutečnosti se v takových případech rozvine glomerulonefritida ( onemocnění, při kterém je pozorován difuzní zánět ledvinových glomerulů), a tato glomerulonefritida má dlouhý průběh a není akutní, ale chronická. Chronická glomerulonefritida může někdy probíhat po dlouhou dobu bez jakýchkoli příznaků. Hlavním nebezpečím tohoto onemocnění je, že časem může vést k chronickému selhání ledvin. Všichni pacienti s revmatickým onemocněním by proto měli pravidelně sledovat funkční stav svých ledvin.
Nemoci krve
Nefrotický syndrom se může objevit u určitých krevních onemocnění, například lymfogranulomatózy, myelomu, smíšené kryoglobulinémie, talasémie, srpkovité anémie atd. U lymfogranulomatózy ( nádor vyvíjející se z buněk lymfoidního systému) ledviny jsou postiženy zřídka, ale pokud k tomu dojde, pak s největší pravděpodobností toto onemocnění krve pacienta trápí již delší dobu. Typicky je poškození ledvinové tkáně pozorováno ve stadiu 3 nebo 4 ( poslední stadium) lymfogranulomatóza, kdy se na patologickém procesu podílí nejen lymfatický systém, ale i řada dalších orgánů ( kromě ledvin), která je spojena s šířením nádorových buněk po celém těle. Jakmile jsou v ledvinové tkáni, takové buňky se aktivně množí a nahrazují normální tkáň maligní tkání, v důsledku čehož je narušena vnitřní struktura ledvin a vzniká nefrotický syndrom.Pro mnohočetný myelom ( zhoubný nádor plazmatických buněk - speciální krvinky) vzniká tzv. myelomová nefropatie, která je charakterizována poškozením intrarenálních struktur v důsledku průniku abnormálních myelomových proteinů do nich ( paraproteiny), vylučované buňkami plazmocytomu ( myelomový nádor). Poškození ledvin u mnohočetného myelomu je často doprovázeno nefrotickým syndromem, nefrosklerózou ( náhrada renální tkáně pojivovou tkání) a selhání ledvin. Při smíšené kryoglobulinémii se na stěnách cév ledvinových glomerulů ukládají specifické proteinové molekuly, kryoglobuliny, které iniciují lokální spuštění zánětlivých reakcí ( prostřednictvím komplementového systému), který je provázen poškozením glomerulárního filtru a rozvojem nefrotického syndromu u pacienta. Vznik kryoglobulinů je způsoben poruchou funkce buněk imunitního systému, ke které dochází při některých virových infekcích ( hepatitida B, hepatitida C, cytomegalovirová infekce, infekční mononukleóza atd.).
Rozvoj nefrotického syndromu při talasémii ( genetické onemocnění spojené s poruchou tvorby hemoglobinu) je způsobena poškozením glomerulů na pozadí periodické akumulace železa v nich, které se tvoří při rozpadu patologických červených krvinek. Na srpkovitou anémii ( onemocnění, při kterém dochází k narušení tvorby normálního hemoglobinu) trombóza se často vyskytuje v ledvinách ( ucpání krevních cév), kvůli snížené odolnosti červených krvinek vůči destrukci. Na pozadí trombózy v glomerulech je průtok krve často narušen, což často vede k hyperfiltraci ( zvýšená filtrace) plazma přes glomerulární filtr a výskyt nefrotického syndromu.
Systémová vaskulitida
Systémová vaskulitida je skupina onemocnění, při kterých je pozorován zánět stěn krevních cév umístěných v různých tkáních a orgánech. Renální cévy jsou nejčastěji poškozeny u několika systémových vaskulitid ( polyarteritis nodosa, Henochova Schonleinova purpura a Wegenerova granulomatóza). Mechanismus vzniku všech tří patologií je spojen s narušením imunitního systému. Například Henochova Schonleinova purpura vzniká v důsledku ukládání imunitních komplexů na stěnách cév, v důsledku čehož se aktivuje systém komplementu, který vyvolá lokální zánětlivou reakci a podpoří je ( stěny nádoby) poškození. Původ samotných imunitních komplexů nebyl dosud přesně stanoven, předpokládá se, že se může jednat o molekuly, které zůstaly v těle pacienta po určitých onemocněních (; alergie, streptokoková infekce, mykoplazmová infekce atd.).Mechanismus rozvoje zánětu stěn ledvinových cév u polyarteritis nodosa je obecně podobný mechanismu pozorovanému u Henoch Schönleinovy purpury, ale výskyt imunitních komplexů u této patologie může být spojen i s některými dalšími viry ( například virus hepatitidy B, virus hepatitidy C, infekce HIV, cytomegalovirus) nebo některé léky ( přípravky vizmutu, antibiotika, sulfonamidy atd.). Patogenetický mechanismus vzniku Wegenerovy granulomatózy je ještě složitější. Zahrnuje nejen srážky ( uložení) na stěnách cév glomerulů imunitních komplexů, ale také různé poruchy interakce mezi buňkami imunitního systému. Neutrofily hrají důležitou roli při poškození stěn krevních cév u tohoto onemocnění ( krvinky), které se hromadí v oblasti ledvinových glomerulů a produkují různé enzymy, které na ně mají škodlivý účinek. Poškození cév u všech tří typů systémových vaskulitid vede k poruše permeability glomerulárního filtru a rozvoji nefrotického syndromu.
Žilní trombóza
Nefrotický syndrom lze detekovat u pacientů s trombózou velkých žilních cév ( dolní dutá žíla, ledvinové žíly). Takové trombózy se běžně vyskytují u onemocnění a stavů spojených s poruchami srážení krve ( užívání perorální antikoncepce, těhotenství, vrozená onemocnění systému srážení krve atd.). Kromě toho je trombóza periodicky pozorována u srdečního selhání, systémové vaskulitidy, nádorových onemocnění ( kdy jsou žilní cévy zvenčí stlačeny maligními útvary).Při trombóze v žilních cévách dochází k narušení průtoku krve, což přispívá ke stagnaci krve a retrográdní ( opak) zvýšený tlak v renálních tepnách. Zvýšení tlaku v glomerulárním arteriálním systému vede k dilataci cévních stěn a zvýšené filtraci plazmy. Proto je trombóza velkých žilních cév, jako je dolní dutá žíla, ledvinové a jiné žíly, poměrně často spojována s nefrotickým syndromem. Mezi další běžné příčiny trombózy v těchto žilách patří zhoubné nádory ledvin, metastázy, těžká dehydratace ( u dětí), aneuryzma aorty, těžké trauma, sepse, peritonitida ( zánět pobřišnice), antifosfolipidový syndrom atd.
Alergická onemocnění
U některých alergických patologií ( například senná rýma, alergie na potraviny, kosmetiku, alergické reakce, ke kterým dochází po bodnutí hmyzem atd.) někdy se může vyvinout nefrotický syndrom. Mechanismus jeho vzniku je obecně podobný tomu, který se vyskytuje u revmatoidních onemocnění ( například systémový lupus erythematodes) a je způsobena hromaděním imunitních komplexů na stěnách cév ledvinových glomerulů, v důsledku čehož dochází k jejich imunozánětlivému poškození vedoucímu k narušení normální permeability glomerulárního filtru a hyperfiltraci ( zvýšená filtrace) tekutá část krve přes něj. Na rozdíl od systémového lupus erythematodes je poškození glomerulů u alergických onemocnění nejčastěji dočasné. Nefrotický syndrom okamžitě ( nebo po krátké době) zmizí po vyloučení alergenu ( etiologický faktor, který alergii způsobil).Otrava toxickými látkami
Otrava toxickými látkami vede poměrně často k poškození ledvin a rozvoji nefrotického syndromu. To je často pozorováno, když se do těla pacienta dostanou různé pesticidy a toxické jedy ( ethylenglykol, kyselina šťavelová, arsen, kyselina octová, chrom, olovo, radioaktivní prvky, síran měďnatý, arsin atd.). Ve vzácných případech užívání některých léků (např. například antiepileptika, léky na bismut, zlato, rtuť, antibiotika, antikoagulancia, sulfonamidy, vitamíny, D-penicilamin) může také způsobit nefrotický syndrom.Samotný mechanismus vzniku nefrotického syndromu při otravě toxickými látkami vždy závisí na jejich typu. Například otrava látkami obsahujícími rtuť je doprovázena poruchou buněčného dýchání glomerulárních buněk ledvin, což nevyhnutelně vede k jejich smrti. V případě otravy kyselinou octovou, síranem měďnatým, arsinem, které jsou ze své podstaty hemolytické jedy ( tedy látky, které ničí červené krvinky dochází k nadměrnému ukládání volného hemoglobinu ( uvolňuje se při rozpadu červených krvinek) v oblasti glomerulárních filtrů, což vede k nefrotickému syndromu.
Poškození ledvinové tkáně toxickými látkami se nazývá toxická nefropatie. Může být akutní nebo chronická. Akutní toxická nefropatie obvykle vede k rozvoji akutní glomerulonefritidy (např. zánět glomerulů ledvin) a poté k akutnímu selhání ledvin. Chronická nefropatie je doprovázena výskytem chronické glomerulonefritidy a chronického selhání ledvin. Nefrotický syndrom u toxické nefropatie je způsoben právě akutní nebo chronickou glomerulonefritidou.
Klasifikace nefrotického syndromu
 Nefrotický syndrom je dvojího typu – primární a sekundární. Rozdělení na tyto typy je způsobeno hlavní příčinou jeho vývoje. Primární nefrotický syndrom je způsoben onemocněním ledvin. U sekundárního typu se nefrotický syndrom objevuje v důsledku přítomnosti patologií u pacienta, které primárně postihují spíše jiné orgány než ledviny. Existuje také klasifikace nefrotického syndromu v závislosti na stupni jeho odpovědi na léčbu hormonálními léky ( prednison). V této klasifikaci se nefrotický syndrom dělí na steroid-rezistentní a steroid-senzitivní typy.
Nefrotický syndrom je dvojího typu – primární a sekundární. Rozdělení na tyto typy je způsobeno hlavní příčinou jeho vývoje. Primární nefrotický syndrom je způsoben onemocněním ledvin. U sekundárního typu se nefrotický syndrom objevuje v důsledku přítomnosti patologií u pacienta, které primárně postihují spíše jiné orgány než ledviny. Existuje také klasifikace nefrotického syndromu v závislosti na stupni jeho odpovědi na léčbu hormonálními léky ( prednison). V této klasifikaci se nefrotický syndrom dělí na steroid-rezistentní a steroid-senzitivní typy. Primární nefrotický syndrom
Primární nefrotický syndrom se vyvíjí s akutní nebo chronickou glomerulonefritidou (např. zánět glomerulů ledvin a některá genetická onemocnění ledvin ( vrozený nefrotický syndrom). Idiopatický nefrotický syndrom je také klasifikován jako primární nefrotický syndrom. U idiopatického nefrotického syndromu je příčina poškození ledvin neznámá.Sekundární nefrotický syndrom
Sekundární nefrotický syndrom se vyskytuje s řadou onemocnění jiných orgánů a tkání, například alergie, systémová vaskulitida, otrava toxickými látkami, žilní trombóza, krevní onemocnění, diabetes mellitus, amyloidóza, infekční a revmatická onemocnění, tubulointersticiální nefritida. Poškození ledvinové tkáně u těchto patologií není vždy doprovázeno nefrotickým syndromem a v některých případech nejsou ledviny postiženy vůbec, proto se má za to, že vývoj tohoto syndromu u těchto patologií je sekundární.Steroid-rezistentní nefrotický syndrom
Nefrotický syndrom rezistentní na steroidy je nefrotický syndrom, který u lidí nemizí ( není v remisi) po osmitýdenní kúře steroidní terapie s prednisonem.Nefrotický syndrom citlivý na steroidy
Nefrotický syndrom citlivý na steroidy ( SCNS) je pozorován u těch pacientů, kteří mají pozitivní odpověď na léčbu prednisolonem. Obvykle remise ( vymizení příznaků a známek onemocnění) Tento syndrom se objevuje po 2–4 týdnech léčby steroidy. V některých případech může být toto období prodlouženo na 4–8 týdnů. Relapsy ( znovuobjevení příznaků a známek onemocnění) Nefrotický syndrom se může objevit poté, co během léčby přejde do remise, nebo se nemusí objevit vůbec.Nefrotický syndrom citlivý na steroidy se dělí na několik typů ( nerecidivující, zřídka relabující, často relabující, steroid dependentní). Při nerecidivujícím SSNS nedochází k relapsům onemocnění, remise patologie je velmi dlouhá. U řídce se opakujícího SSNS dochází k relapsům méně než dvakrát za 6 měsíců a u často recidivujících SSNS dochází k relapsům nejméně dvakrát za šest měsíců. U steroid-dependentního SSNS je výskyt relapsů obvykle spojen s ukončením hormonální léčby prednisolonem, někdy mohou být tyto relapsy způsobeny snížením dávky léku (; prednison) užívané během léčby.
Příznaky nefrotického syndromu
 Jediným specifickým příznakem nefrotického syndromu je otok. Další příznaky ( například nevolnost, zvracení, bolest v srdci, slabost, snížená výkonnost, dušnost, zhoršený růst a vývoj atd.), které se mohou vyskytnout u pacienta s touto patologií, jsou klasifikovány jako její nespecifické projevy. Tyto příznaky jsou aditivní. Mohou a nemusí se s ním vyskytovat. Otok vždy slouží jako jedno z povinných klinických kritérií nefrotického syndromu.
Jediným specifickým příznakem nefrotického syndromu je otok. Další příznaky ( například nevolnost, zvracení, bolest v srdci, slabost, snížená výkonnost, dušnost, zhoršený růst a vývoj atd.), které se mohou vyskytnout u pacienta s touto patologií, jsou klasifikovány jako její nespecifické projevy. Tyto příznaky jsou aditivní. Mohou a nemusí se s ním vyskytovat. Otok vždy slouží jako jedno z povinných klinických kritérií nefrotického syndromu. Obtížnost diagnostiky nefrotického syndromu spočívá v tom, že tento syndrom je spíše laboratorní než klinický, protože většina jeho příznaků je určena pomocí laboratorních testů a nejsou rozpoznány při rutinním vyšetření pacienta. Proto k prokázání skutečnosti, že pacient má nefrotický syndrom, nestačí pouze detekovat otok na jeho těle. V takových případech musí předepsat potřebné laboratorní testy.
Hlavní příznaky pozorované u pacientů s nefrotickým syndromem
| Příznak | Mechanismus vzhledu tohoto příznaku | Jak se tento příznak projevuje? |
| Otok | Při nefrotickém syndromu ztrácí tělo pacienta ledvinami obrovské množství bílkovin. Tento protein přichází do moči z krevní plazmy. Takové neustálé ztráty jsou doprovázeny poklesem množství bílkovin v krvi. Jednou z funkcí plazmatických bílkovin je udržování krevního onkotického tlaku. Tento tlak určuje, kterým směrem se bude intravaskulární tekutina pohybovat. Čím méně bílkovin v plazmě, tím nižší je její onkotický tlak. Pokud je onkotický tlak v cévách nízký, pak v nich tekutina dlouho nezůstává a opouští je a poté vstupuje do mezibuněčných prostor ( protože je v nich vyšší tlak) různé tkáně bohaté na podkožní tuk, což má za následek tvorbu otoků. | Závažnost edému obvykle koreluje ( svázaný) se stupněm proteinurie ( tedy intenzitu ztráty bílkoviny v moči pacienta). Otok se zpravidla nejprve objevuje v oblasti obličeje, očních víček, dolní části zad a genitálií. Dále se otok rozšiřuje na ruce a nohy, méně často na trup. Rychlost výskytu a distribuce edému se může lišit. Mohou se vyvinout okamžitě, doslova přes noc, nebo se mohou objevit postupně během několika dnů, týdnů a dokonce měsíců. Při palpaci je oteklá kůže měkká ( volný). Pokud na něj zatlačíte, hned poté se v místě prohlubně vytvoří díra. Oblasti edému u nefrotického syndromu se snadno pohybují. Otoky vnějších genitálií znesnadňují močení. |
| Tlukot srdce | U většiny pacientů s nefrotickým syndromem se tekutiny hromadí nejen zevně ( pod kůží), které způsobují periferní otoky, ale také v různých dutinách těla. Pokud dojde k akumulaci tekutiny v perikardiální dutině ( srdeční vak), pak pacient pociťuje palpitace a bolest v oblasti srdce. Hromadění tekutiny v hrudní dutině ( hydrothorax) způsobuje dušnost. Tekutina vstupující do břišní dutiny přispívá k rozvoji ascitu a výskytu nevolnosti, zvracení, průjmu a nadýmání. | Srdeční příznaky ( bolest, bušení srdce), jsou o něco méně časté než z gastrointestinálního traktu ( nevolnost, zvracení, průjem) a plíce ( dušnost). Intenzita těchto příznaků je vždy individuální a je do značné míry dána stupněm proteinurie. Posloupnost výskytu všech těchto příznaků se může lišit. Gastrointestinální příznaky se obvykle objevují po jídle. Dušnost, bolest v srdci a bušení srdce jsou přítomny u pacientů jak v klidu, tak při fyzické aktivitě. |
| Bolest v oblasti srdce | ||
| Dušnost | ||
| Nevolnost | ||
| Zvracení | ||
| Průjem | ||
| Trhání | Vzhled slzení je způsoben otokem spojivky ( sliznice) oko. | Vodnaté oči jsou občasným příznakem nefrotického syndromu. |
| Poruchy růstu a vývoje | Porucha růstu a vývoje nastává v důsledku různých metabolických poruch, které lze identifikovat u nefrotického syndromu. Například s touto patologií klesá množství mikroelementů v těle ( železo, zinek, kobalt) a makroprvky ( vápník hraje velkou roli ve vývoji a růstu různých tkání ( kosti, nervový systém, kůže, chrupavky atd.). | U dětí dlouhodobě trpících nefrotickým syndromem je zcela zřetelně pozorován narušený růst a vývoj. Takové děti často ve vývoji zaostávají za svými vrstevníky, a to jak obecně fyzicky, tak intelektuálně. |
| Tetanie | U nefrotického syndromu v důsledku poruch metabolismu vápníku ( v krvi je toho velmi málo) mohou být pozorovány konvulzivní záchvaty ( tetanii). hypokalcémie ( snížení hladiny vápníku v krvi) vzniká v důsledku metabolické poruchy metabolitů ( produkty směny) vitamin D v těle, který se podílí na regulaci metabolismu fosforu a vápníku. | Tetanie se nevyskytuje u všech pacientů. Častěji je pozorován u dětí a je kombinován se známkami osteomalacie a osteoporózy ( zpomalení růstu a vývoje kostí, jejich nadměrná křehkost, deformace kostry, rozvoj zlomenin, výskyt bolestí kostí a svalů atd.). |
| Bledost kůže | Bledost kůže, bolest hlavy, snížená schopnost pracovat a slabost se objevují u nefrotického syndromu v důsledku přítomnosti anémie ( snížení množství hemoglobinu a červených krvinek v krvi). | Tyto příznaky jsou u pacientů s nefrotickým syndromem poměrně časté. Objevují se periodicky nebo jsou jim přítomny neustále. Jejich intenzita je vždy individuální. |
| Bolest hlavy | ||
| Snížená pracovní schopnost | ||
| Slabost | ||
| Přibývání na váze | Přírůstek hmotnosti je způsoben hromaděním další tekutiny v podkožním tuku a různých tělesných dutinách ( hrudník, břicho atd.). | Ke zvýšení tělesné hmotnosti dochází, když se volná tekutina hromadí v tkáních. Rychlost jejího nárůstu nelze předvídat, protože závisí na mnoha faktorech ( výživa pacienta, přítomnost dalších onemocnění, závažnost nefrotického syndromu atd.). |
| Dystrofické změny v kůži a jejích přílohách | Dystrofické změny na kůži a jejích přílohách ( nehty, vlasy) u nefrotického syndromu jsou způsobeny poruchami metabolismu mikroelementů ( zinek, železo, kobalt, měď) a snížení jejich koncentrace v krvi. | Kůže s nefrotickým syndromem je suchá, drsná a často se odlupuje. Jsou na něm vidět praskliny. Vlasy a nehty se stávají křehkými a matnými. |
Známky nefrotického syndromu
Nefrotický syndrom je charakterizován výskytem určitých symptomů u pacienta. Téměř všechny tyto znaky se týkají laboratorních indikátorů, takže jsou určeny prováděním speciálních studií. Hlavní změny pozorované u nefrotického syndromu lze identifikovat pomocí kompletního krevního obrazu, biochemického krevního testu, vyšetření hemostatického systému a celkového vyšetření moči. Hlavním příznakem nefrotického syndromu při celkovém vyšetření moči je masivní proteinurie (např. vylučování bílkovin močí), při kterém by celkový obsah bílkovin v moči měl přesáhnout 3,0 - 3,5 gramů denně. Takové ztráty bílkovin jsou jedním z hlavních kritérií pro nefrotický syndrom u dospělých ( kromě edému, hypoproteinémie a hypoalbuminémie).U dětí se stupeň proteinurie vypočítává na základě jejich tělesné hmotnosti. U nefrotického syndromu by množství bílkovin ztracených ledvinami mělo být více než 50 mg na kilogram tělesné hmotnosti za den. Kromě proteinurie lze poměrně často pozorovat leukocyturii při celkovém vyšetření moči u nefrotického syndromu ( výskyt leukocytů v moči) a hematurie ( výskyt červených krvinek v moči). Hyperaminoacidurie je mnohem méně častá ( ), glukosurie ( ), hyperfosfaturie ( ).
Hlavními příznaky nefrotického syndromu v biochemickém krevním testu jsou hypoproteinémie ( ), hypoalbuminémie ( snížení albuminu v krvi), hyperlipidémie ( ), a sekundární - zvýšení močoviny, snížení množství železa, zinku, kobaltu, vápníku v krvi. Výskyt hypoproteinémie u nefrotického syndromu je způsoben nejen poškozením glomerulárního filtru a přímou ztrátou plazmatických bílkovin močí, což je pozorováno u všech onemocnění, která tento syndrom způsobují. Část plazmatického proteinu u nefrotického syndromu je odstraněna z cévního řečiště a podléhá intenzivnímu katabolismu ( proces rozkladu) v různých tkáních. Navíc u tohoto syndromu má mnoho proteinů v důsledku rozvoje periferního edému tendenci opouštět cévy do intersticiálních ( mezibuněčný) textil.
Celkový obsah bílkovin v krevním séru u nefrotického syndromu klesá na 25–40 g/l. Takové změny ukazují na poměrně výrazný stupeň hypoproteinémie. Mechanismy rozvoje hypoalbuminémie u nefrotického syndromu jsou podobné těm, které způsobují výskyt hypoproteinémie. Koncentrace albuminu v krevní plazmě s touto patologií může klesnout na 8–35 g/l. Protože albuminy plní mnoho důležitých funkcí v oběhovém systému ( např. transportují hormony, léky, minerály, vážou různé toxické metabolity a přenášejí je do jater atp.), pak pokles jejich koncentrace vede k poruchám metabolismu ( metabolismus) po celém těle. Albumin také pomáhá udržovat krevní onkotický tlak. Proto je jejich pokles provázen ještě větším nárůstem periferních edémů.
Hyperlipidémie neslouží jako výchozí hodnota ( volitelný) kritérium pro diagnostiku nefrotického syndromu, ale je jedním z hlavních ( velmi časté, ale ne vždy se vyskytující) jeho znaky. Hyperlipidémie je obecný termín pro zvýšení množství tuku v krvi pacienta, ale v jádru zahrnuje abnormální změny několika parametrů ( z nichž některé zahrnují nejen tuky). Zejména u nefrotického syndromu dochází ke zvýšení krevních hladin celkového cholesterolu, neesterifikovaných mastných kyselin, triglyceridů a lipoproteinů s nízkou hustotou ( LDL), apoprotein B.
Původ hyperlipidemie u tohoto syndromu je vysvětlen několika teoriemi. Hlavní je ten, který je založen na mechanismu hypoalbuminémie. Faktem je, že hypoalbuminémie stimuluje v játrech syntézu zvýšeného množství proteinů krevní plazmy a speciálních transportérů ( lipoproteiny), které transportují tuky v krvi. Protože má pacient nefrotický syndrom, většina bílkovin produkovaných v játrech se ztrácí ledvinami ( přičemž zvýšené množství lipoproteinů v krvi přetrvává a postupně se zvyšuje, což nepřímo přispívá k hromadění tuků).
Jiná teorie naznačuje, že hyperlipidémie u nefrotického syndromu je částečně způsobena narušenými procesy rozpadu ( katabolismus) tuky v důsledku narušení některých enzymů ( například lipoproteinové lipázy) zodpovědný za tento proces. Přítomnost hyperlipidemie u nefrotického syndromu má škodlivý vliv na stav kardiovaskulárního systému ( podporuje rozvoj aterosklerózy) a zhoršuje prognózu samotného syndromu, neboť zvýšený obsah tuků v krvi vede v konečném důsledku k jejich ukládání do struktur ledvinových glomerulů ( zejména ty, které jsou poškozené). Hromadění tuku v glomerulech stimuluje rozvoj zánětlivých a sklerotických změn v nich, které přispívají k posílení nefrotického syndromu.
Změny v hemostatickém systému ( tedy systém srážení krve) u nefrotického syndromu ovlivnit jeho buněčnou a plazmaticko-koagulační vazbu. Pokud mluvíme o změnách v buněčné jednotce, tak zde jsou pozorovány především patologické změny na krevních destičkách, které získávají zvýšenou schopnost adheze ( adheze k jakémukoli povrchu, obvykle k vaskulárnímu endotelu) a do agregace ( krevní destičky slepené k sobě). To je způsobeno zvýšením množství fibrinogenu v krevní plazmě a také hyperlipidemií ( zvýšené množství tuků v krvi), hypoalbuminémie ( snížení množství albuminu v krvi) a snížení produkce oxidu dusnatého v buňkách cévního endotelu, což zabraňuje nadměrné agregaci krevních destiček.
V plazmaticko-koagulační vazbě hemostázy se kromě zvýšení již výše zmíněného fibrinogenu zvyšuje i koncentrace některých koagulačních faktorů v krvi ( ). Kromě fungování systému srážení krve u nefrotického syndromu je narušena také funkce systému antikoagulačního, který se normálně vyrovnává s koagulačním systémem a řídí jeho činnost. Poruchy v antikoagulačním systému se vyskytují v systému fibrinolýzy, který je zodpovědný za rozklad ( resorpce) nové krevní sraženiny v cévách. Tyto poruchy jsou způsobeny ztrátou hlavních složek fibrinolytického systému močí ( hlavně plazminogen). U nefrotického syndromu pacient ztrácí dostatečné množství přirozených antikoagulancií ledvinami ( antitrombin III, protein S), zabraňující tvorbě krevních sraženin v cévách. V důsledku tak rozsáhlých a závažných změn hemostatického systému dochází u pacientů s nefrotickým syndromem velmi často k trombóze hlubokých žil nohou, ledvinových žil, koronárních tepen a tromboembolickým komplikacím ( nejčastěji - plicní embolie - PE).
Diagnóza nefrotického syndromu
 Diagnóza nefrotického syndromu je stanovena na základě klinických výsledků ( odběr anamnézy, palpace, vyšetření pacienta) a laboratoř ( obecný, biochemický krevní test, obecný test moči, studium stavu hemostatického systému) výzkum. Důležitou součástí diagnostiky tohoto syndromu je stanovení jeho příčiny ( protože nefrotický syndrom není nezávislé onemocnění, ale objevuje se na pozadí různých jiných onemocnění). Za tímto účelem jsou předepsány nejen metody používané k diagnostice samotného nefrotického syndromu, ale i některá další vyšetření, například metody radiačního výzkumu ( ultrazvuk, počítačová tomografie, magnetická rezonance), další laboratorní testy ( imunologický, genetický krevní test, test moči podle Nechiporenka, podle Zimnitského atd.), biopsie ledvin, elektrokardiogram ( EKG), urografie, scintigrafie, plicní radiografie atd. Tyto další studie pomáhají nejen odhalit základní patologii, ale také stanovit různé komplikace nefrotického syndromu.
Diagnóza nefrotického syndromu je stanovena na základě klinických výsledků ( odběr anamnézy, palpace, vyšetření pacienta) a laboratoř ( obecný, biochemický krevní test, obecný test moči, studium stavu hemostatického systému) výzkum. Důležitou součástí diagnostiky tohoto syndromu je stanovení jeho příčiny ( protože nefrotický syndrom není nezávislé onemocnění, ale objevuje se na pozadí různých jiných onemocnění). Za tímto účelem jsou předepsány nejen metody používané k diagnostice samotného nefrotického syndromu, ale i některá další vyšetření, například metody radiačního výzkumu ( ultrazvuk, počítačová tomografie, magnetická rezonance), další laboratorní testy ( imunologický, genetický krevní test, test moči podle Nechiporenka, podle Zimnitského atd.), biopsie ledvin, elektrokardiogram ( EKG), urografie, scintigrafie, plicní radiografie atd. Tyto další studie pomáhají nejen odhalit základní patologii, ale také stanovit různé komplikace nefrotického syndromu. Metody diagnostiky nefrotického syndromu
| Název metody | Metodologie | Jaké známky nefrotického syndromu tato metoda odhalí? |
| Odebírání historie | Dějiny ( anamnestické údaje) jsou informace, které lékař získá při výslechu pacienta v rámci lékařské konzultace. Mezi anamnestické údaje patří nejen obtíže pacienta, ale i další důležité informace o okolnostech vzniku onemocnění, jeho klinickém průběhu, ale i životních podmínkách samotného pacienta. | V procesu sběru anamnézy můžete zjistit hlavní příznaky nefrotického syndromu ( například otoky, nevolnost, zvracení, bolest v srdci, slabost, snížená výkonnost, dušnost, zhoršený růst a vývoj atd.), sled jejich vzhledu a intenzity. Důležitým krokem při sběru anamnézy je zjištění, zda pacient trpí onemocněním ledvin nebo slinivky břišní ( diabetes mellitus), cév, revmatických onemocnění a užívání různých toxických látek, které by mohly přispět ke vzniku nefrotického syndromu. |
| Vyšetření pacienta | Pacient je vyšetřen lékařem při konzultaci. Podstatou metody je vizuální vyšetření zevního povlaku těla pacienta k identifikaci abnormálních změn. | U nefrotického syndromu se změny nejčastěji nacházejí na kůži a jejích derivátech ( vlasy, nehty), svalový systém, klouby. Kůže pacientů je obvykle oteklá, s dystrofickými změnami ( šupinatá, popraskaná, bledá, suchá), vlasy a nehty jsou křehké a matné. Po odeznění otoku lze detekovat svalovou atrofii ( pokles svalové hmoty). Některé klouby se mohou zvětšit kvůli nahromadění tekutiny v nich. |
| Palpace | Pohmat ( palpace) lékař při vyšetření prohlédne určité oblasti pacientova těla. | Hlavní příznaky, které lze zjistit palpací, jsou hepatomegalie ( zvětšení jater) a otoky. Edém je hlavním klinickým příznakem nefrotického syndromu. Některé otoky nemusí být při běžném vizuálním vyšetření zjištěny. V takových případech pomáhá palpace. Lékař to potřebuje k objasnění povahy edému. Edém u nefrotického syndromu je měkký, snadno se pohybuje a má těstovitou konzistenci. |
| Obecný rozbor krve | Krev pro obecné a biochemické krevní testy se odebírá z ulnární žíly ráno nalačno. Poté je dopraven do laboratoře, kde je analyzován ve speciálních biochemických a hematologických analyzátorech. | Obecný krevní test na nefrotický syndrom může odhalit anémii ( snížení počtu červených krvinek a hemoglobinu), zvýšení ESR ( rychlost sedimentace erytrocytů), eozinofilie ( zvýšené hladiny eozinofilů v krvi), leukocytóza ( zvýšení počtu bílých krvinek) a lymfocytóza ( zvýšení počtu lymfocytů). |
| Chemie krve | Biochemický krevní test pomáhá odhalit určité změny v biochemickém složení krve pacienta, například hypoproteinémii ( snížení celkové bílkoviny v krvi), hypoalbuminémie ( snížení albuminu v krvi), zvýšení koncentrace cholesterolu, neesterifikovaných mastných kyselin, triglyceridů, lipoproteinů s nízkou hustotou ( LDL), apoprotein B, močovina, kreatinin, snížené množství železa, zinek, kobalt, vápník. | |
| Obecná analýza moči | Sběr moči se provádí ráno. Moč by měla být odebírána do sterilních plastových nádob o objemu 200 ml. Odebraná moč musí být následně doručena do laboratoře, kde bude biochemicky a mikroskopicky analyzována. | Hlavním příznakem nefrotického syndromu při celkovém vyšetření moči u dospělých je těžká proteinurie ( vylučování bílkovin močí), kdy celkový obsah bílkovin v moči přesahuje 3,0 - 3,5 gramů denně. U dětí by proteinurie, charakteristická pro nefrotický syndrom, měla dosáhnout 50 mg/kg tělesné hmotnosti/den nebo vyšší. Někdy se u tohoto syndromu vyskytuje leukocyturie ( výskyt leukocytů v moči), hematurie ( výskyt červených krvinek v moči), hyperaminoacidurie ( vylučování zvýšeného množství aminokyselin močí), glukosurie ( zvýšené hladiny glukózy v moči), hyperfosfaturie ( vylučování zvýšeného množství fosfátů močí). |
| Studium systému hemostázy | Pro studium systému hemostázy se žilní krev odebírá ráno na prázdný žaludek z ulnární žíly. Poté je krev umístěna do speciálních zařízení ( koagulometry a agregometry), které vypočítávají hlavní ukazatele systému hemostázy. | U nefrotického syndromu, zvýšení adheze a agregace krevních destiček, hyperfibrinogenémie ( zvýšení množství fibrinogenu v krvi), zvýšené koncentrace některých koagulačních faktorů ( II, V, VII, VIII, XIII, von Willebrandův faktor), pokles plazminogenu, antitrombinu III a proteinu S. Trombocytóza ( zvýšení počtu krevních destiček) je vzácně detekován u nefrotického syndromu. |
Léčba nefrotického syndromu
 Léčba nefrotického syndromu by měla probíhat ve třech hlavních oblastech. Nejprve by měla být léčena základní patologie ( například alergie, cukrovka, infekční onemocnění atd.), což vyvolalo vznik tohoto syndromu. Dávkování všech léků a jejich volba v takových případech závisí na onemocnění, které způsobilo nefrotický syndrom, jeho závažnosti, závažnosti samotného syndromu, celkovém stavu pacienta, přítomnosti zhoršené funkce různých orgánů v trpěliví ( srdce, ledviny, játra, střeva atd.), jeho věk atd.
Léčba nefrotického syndromu by měla probíhat ve třech hlavních oblastech. Nejprve by měla být léčena základní patologie ( například alergie, cukrovka, infekční onemocnění atd.), což vyvolalo vznik tohoto syndromu. Dávkování všech léků a jejich volba v takových případech závisí na onemocnění, které způsobilo nefrotický syndrom, jeho závažnosti, závažnosti samotného syndromu, celkovém stavu pacienta, přítomnosti zhoršené funkce různých orgánů v trpěliví ( srdce, ledviny, játra, střeva atd.), jeho věk atd. Druhým směrem léčby je symptomatická a patogenetická terapie samotného syndromu, která je zaměřena na odstranění otoků a snížení proteinurie ( vylučování bílkovin močí), obnovení lipidové rovnováhy a udržení normální funkce hemostatického systému.
Ke snížení otoků se předepisují diuretika ( furosemid, veroshpiron). Někdy diuretika (např. diuretika) jsou předepisovány společně s dextranovými přípravky ( reopolyglucin a reogluman), které zlepšují mikrocirkulaci a jsou náhradou plazmy. U velmi závažných otoků je předepsán albumin bez soli ( ke korekci celkové hladiny bílkovin v krevní plazmě). Ke snížení vylučování bílkovin močí se předepisují glukokortikoidy (např. prednisolon, methylprednisolon), cytostatika ( azathioprin, cyklosporin, cyklofosfamid, chlorbutin, mykofenolát mofetil atd.), ACE inhibitory ( ramipril, enalapril, lisinopril). Glukokortikoidy a cytostatika působí imunosupresivně na imunitní systém pacienta, díky čemuž napomáhají snižovat zánětlivé procesy v ledvinových glomerulech a tím redukovat proteinurii.
Antiproteinurický účinek ACE inhibitorů spočívá v tom, že tyto léky pomáhají snižovat intraglomerulární tlak v kapilárách glomerulů a také snižují permeabilitu glomerulárního filtru pro velké proteiny. Dále se ACE inhibitory používají u nefrotického syndromu v případech, kdy se u pacienta zvyšuje systémový krevní tlak. K obnovení rovnováhy lipidů lékaři obvykle předepisují inhibitory HMG-CoA reduktázy ( lovastatin), fibráty ( fenofibrát, gemfibrozil), probukol, kyselina nikotinová. antikoagulancia ( heparin) a protidestičkové látky ( dipyridamol, aspirin) jsou u těchto pacientů nezbytné k udržení normální funkce hemostatického systému a prevenci trombózy.
Třetím směrem léčby nefrotického syndromu je terapie zaměřená na prevenci a eliminaci jeho komplikací ( nefrotická krize, trombóza, infekční onemocnění, akutní selhání ledvin, alergie, edém mozku a sítnice). Výběr léků a jejich dávkování v tomto směru závisí na mnoha faktorech ( stav pacienta, závažnost nefrotického syndromu, reakce organismu na probíhající etiotropní terapii, přítomnost onemocnění jiných orgánů u pacienta atd.), určení možnosti rozvoje konkrétní komplikace.
Dieta pro nefrotický syndrom
 Při nefrotickém syndromu je nutné omezit příjem kuchyňské soli na 3 gramy denně. To je pak nutné pro snížení množství chloridu sodného vstupujícího do těla, což je jeden z faktorů způsobujících rozvoj otoků u nefrotického syndromu. Z jídelníčku je vhodné vyloučit všechna slaná jídla ( okurky, marinády, koření, ryby atd.). Zvláště důležité je nejíst slaná jídla, když se otoky zvyšují. Navzdory skutečnosti, že u tohoto syndromu dochází k výrazné ztrátě bílkovin v moči, konzumace významného množství bílkovin nebo intravenózní podávání bílkovin nezlepšuje stav těchto pacientů, proto se doporučuje dieta s nízkým obsahem bílkovin .
Při nefrotickém syndromu je nutné omezit příjem kuchyňské soli na 3 gramy denně. To je pak nutné pro snížení množství chloridu sodného vstupujícího do těla, což je jeden z faktorů způsobujících rozvoj otoků u nefrotického syndromu. Z jídelníčku je vhodné vyloučit všechna slaná jídla ( okurky, marinády, koření, ryby atd.). Zvláště důležité je nejíst slaná jídla, když se otoky zvyšují. Navzdory skutečnosti, že u tohoto syndromu dochází k výrazné ztrátě bílkovin v moči, konzumace významného množství bílkovin nebo intravenózní podávání bílkovin nezlepšuje stav těchto pacientů, proto se doporučuje dieta s nízkým obsahem bílkovin . Denní příjem bílkovin pro takové pacienty by se měl vypočítat na základě jejich tělesné hmotnosti ( 0,8 – 1,0 g/kg). Všichni pacienti s nefrotickým syndromem by měli kromě soli a bílkovin snížit také příjem tuků ( až 70-85g) denně. Toto opatření umožňuje vyrovnat intenzitu hyperlipidémie ( stav spojený se zvýšeným množstvím tuku v krvi), který se poměrně často vyskytuje u pacientů s nefrotickým syndromem a slouží jako rizikový faktor pro rozvoj aterosklerózy.
Potraviny, které můžete a nemůžete jíst, pokud máte nefrotický syndrom
| Lze konzumovat | Nelze konzumovat |
|
|

Jak dlouho může nefrotický syndrom trvat?
 Je poměrně obtížné přesně říci, jak dlouho může nefrotický syndrom trvat, protože jeho průběh a prognóza závisí na mnoha různých faktorech ( věk pacienta, charakter poškození ledvin, typ základního onemocnění, jeho trvání, přiměřenost užívaných léků, přítomnost komplikací atd.). Jedním z důležitých klinických prognostických ukazatelů nefrotického syndromu je úroveň jeho odpovědi na hormonální a imunosupresivní léčbu. Pokud se u pacienta rozvine nefrotický syndrom rezistentní na steroidy, je prognóza onemocnění nepříznivá. Při zachování stejné aktivity dosáhne nefrotický syndrom za 5–10 let konečného stadia chronického selhání ledvin.
Je poměrně obtížné přesně říci, jak dlouho může nefrotický syndrom trvat, protože jeho průběh a prognóza závisí na mnoha různých faktorech ( věk pacienta, charakter poškození ledvin, typ základního onemocnění, jeho trvání, přiměřenost užívaných léků, přítomnost komplikací atd.). Jedním z důležitých klinických prognostických ukazatelů nefrotického syndromu je úroveň jeho odpovědi na hormonální a imunosupresivní léčbu. Pokud se u pacienta rozvine nefrotický syndrom rezistentní na steroidy, je prognóza onemocnění nepříznivá. Při zachování stejné aktivity dosáhne nefrotický syndrom za 5–10 let konečného stadia chronického selhání ledvin. U steroid-senzitivního nefrotického syndromu dochází k remisi ( přechod patologie do neaktivní formy), ve většině případů pozorována po 2–8 týdnech intenzivní léčby. Jedinou nevýhodou této formy nefrotického syndromu je, že po vstupu do remise se může znovu objevit, to znamená, že může dojít k relapsu ( re-exacerbace). Předpovědět riziko recidivy nefrotického syndromu citlivého na steroidy je stejně obtížné jako předpovědět celkovou dobu trvání tohoto syndromu u pacienta.
Léčí se nefrotický syndrom lidovými léky?
 Nefrotický syndrom se nedoporučuje léčit lidovými léky kvůli jejich strašně nízké účinnosti. Kromě toho tyto léky nejsou schopny eliminovat většinu hlavních patologií, které přispívají k výskytu nefrotického syndromu. Je také třeba připomenout, že pacient nejčastěji není schopen samostatně identifikovat přítomnost nefrotického syndromu u něj nebo jeho blízkých, protože pro jeho blízké je tento syndrom spíše laboratorní než klinický. Periferní edém je pozorován nejen u nefrotického syndromu, ale také u jiných onemocnění, například srdeční selhání, cirhóza jater, Parhonův syndrom, střevní amyloidóza, nádory jater, Crohnova choroba atd. Proto, když se objeví edematózní syndrom, neměli byste okamžitě myslet na to, že se u pacienta rozvinul nefrotický syndrom.
Nefrotický syndrom se nedoporučuje léčit lidovými léky kvůli jejich strašně nízké účinnosti. Kromě toho tyto léky nejsou schopny eliminovat většinu hlavních patologií, které přispívají k výskytu nefrotického syndromu. Je také třeba připomenout, že pacient nejčastěji není schopen samostatně identifikovat přítomnost nefrotického syndromu u něj nebo jeho blízkých, protože pro jeho blízké je tento syndrom spíše laboratorní než klinický. Periferní edém je pozorován nejen u nefrotického syndromu, ale také u jiných onemocnění, například srdeční selhání, cirhóza jater, Parhonův syndrom, střevní amyloidóza, nádory jater, Crohnova choroba atd. Proto, když se objeví edematózní syndrom, neměli byste okamžitě myslet na to, že se u pacienta rozvinul nefrotický syndrom. Edém je pouze jedním z hlavních kritérií pro diagnostiku tohoto syndromu. Bez laboratorních testů nelze s jistotou říci, zda ji pacient má nebo ne. Pokud pacient s jistotou ví, že má nefrotický syndrom a přesto chce vyzkoušet nějaké lidové léky, pak se v tomto případě musí před jejich použitím poradit se svým lékařem, protože mnoho lidových léků má vedlejší účinky, které mohou nepříznivě ovlivnit průběh medikamentózní terapie.
Jaký je rozdíl mezi nefritickým a nefrotickým syndromem?
 Nefritický syndrom, stejně jako nefrotický syndrom, není samostatným onemocněním. Objevuje se při zánětu glomerulů. Zánětlivý proces u nefritického syndromu je obvykle způsoben poškozením glomerulárních struktur imunitním systémem pacienta. U nefritického syndromu, na rozdíl od nefrotického syndromu, musí mít pacient arteriální hypertenzi ( vysoký krevní tlak) a močový syndrom ( výskyt červených krvinek v moči, bílkovin v množství menším než 3,0 - 3,5 g/l, leukocytů a odlitků). U nefritického syndromu se může objevit i otok. Jsou však z velké části sotva patrné a jsou lokalizovány především na obličeji, zejména v oblasti očních víček. Někdy, s nefritickým syndromem, falangy prstů a předloktí obou rukou silně otečou. Rozvoj edému u tohoto syndromu je způsoben spíše zadržováním sodíku v těle než nedostatkem bílkovin v krvi ( závažný nedostatek bílkovin v krvi u nefritického syndromu zpravidla není pozorován), jak se vyskytuje u nefrotického syndromu.
Nefritický syndrom, stejně jako nefrotický syndrom, není samostatným onemocněním. Objevuje se při zánětu glomerulů. Zánětlivý proces u nefritického syndromu je obvykle způsoben poškozením glomerulárních struktur imunitním systémem pacienta. U nefritického syndromu, na rozdíl od nefrotického syndromu, musí mít pacient arteriální hypertenzi ( vysoký krevní tlak) a močový syndrom ( výskyt červených krvinek v moči, bílkovin v množství menším než 3,0 - 3,5 g/l, leukocytů a odlitků). U nefritického syndromu se může objevit i otok. Jsou však z velké části sotva patrné a jsou lokalizovány především na obličeji, zejména v oblasti očních víček. Někdy, s nefritickým syndromem, falangy prstů a předloktí obou rukou silně otečou. Rozvoj edému u tohoto syndromu je způsoben spíše zadržováním sodíku v těle než nedostatkem bílkovin v krvi ( závažný nedostatek bílkovin v krvi u nefritického syndromu zpravidla není pozorován), jak se vyskytuje u nefrotického syndromu. Jaké jsou možné komplikace nefrotického syndromu?
 Výskyt komplikací u nefrotického syndromu závisí na mnoha faktorech (např. typ základní patologie, která způsobila tento syndrom, jeho závažnost, přítomnost dalších onemocnění u pacienta, věk pacienta atd.). Většina těchto komplikací je dosti závažná a může pacienta ohrozit na životě, proto je velmi důležité si uvědomit možnost jejich vzniku a zabránit jejich rozvoji. V naprosté většině případů se objevují komplikace nefrotického syndromu se systémovým lupus erythematodes, systémovou vaskulitidou, renální amyloidózou a diabetes mellitus.
Výskyt komplikací u nefrotického syndromu závisí na mnoha faktorech (např. typ základní patologie, která způsobila tento syndrom, jeho závažnost, přítomnost dalších onemocnění u pacienta, věk pacienta atd.). Většina těchto komplikací je dosti závažná a může pacienta ohrozit na životě, proto je velmi důležité si uvědomit možnost jejich vzniku a zabránit jejich rozvoji. V naprosté většině případů se objevují komplikace nefrotického syndromu se systémovým lupus erythematodes, systémovou vaskulitidou, renální amyloidózou a diabetes mellitus. Hlavní komplikace nefrotického syndromu jsou:
- infekce;
- otok sítnice a mozku;
- akutní selhání ledvin;
- nefrotická krize;
- alergie;
- cévní poruchy.
U nefrotického syndromu se u pacientů často objevují různé infekční komplikace. To je způsobeno poklesem obecného odporu ( odpor) jejich těla na pozadí neustálých ztrát bílkovin a gamaglobulinové frakce močí ( protilátky). Kromě toho při léčbě této patologie lékaři často předepisují steroidní protizánětlivé léky ( glukokortikoidy), jehož jedním z vedlejších účinků je imunosuprese ( potlačení aktivity imunitního systému). Nefrotický syndrom obvykle zahrnuje různé bakteriální infekce, jako je pneumonie (např. zápal plic), zánět pohrudnice ( zánět pohrudnice), pleurální empyém ( hromadění hnisu v pleurální dutině), zánět pobřišnice ( zánět pobřišnice), sepse, erysipel kůže. Někdy se mohou objevit virové a plísňové infekce.
Otok sítnice a mozku
V některých případech může nefrotický syndrom způsobit problémy se zrakem. To je způsobeno otokem sítnice. Sítnice je jednou z vrstev oka, ve které se nacházejí fotoreceptorové buňky odpovědné za vidění. Čím výraznější je edém sítnice, tím více je narušena zraková funkce očí. Dlouhodobé otoky mohou vést ke ztrátě zraku, proto je velmi důležité jej včas odhalit a odstranit. Edém sítnice u nefrotického syndromu je přechodným jevem, který okamžitě vymizí při doplnění potřebné hladiny albuminu v krvi a vymizení otoků v jiných částech těla. Velmi závažnou komplikací nefrotického syndromu je otok mozkové tkáně. Takový otok se objevuje velmi zřídka a zpravidla se vyskytuje při masivním otoku těla. Jeho hlavními příznaky jsou letargie a těžká letargie pacienta. V takových případech je nutný povinný lékařský zásah, protože mozkový edém se může vyvinout do mozkového kómatu.
Akutní selhání ledvin
Akutní selhání ledvin ( svodič přepětí) je patologie, při které ledviny náhle přestanou plnit své hlavní funkce ( provést filtraci a reabsorpci) plně. AKI není u nefrotického syndromu častý. Příčiny jeho výskytu jsou obvykle trombóza ledvinových žil, sepse, hypovolemický šok ( syndrom způsobený snížením objemu cirkulující krve), některé léky ( nesteroidní protizánětlivé léky, diuretika). Tato komplikace je pozorována především u dětí nebo starších osob. Jeho hlavními příznaky jsou oligurie (např. snížení objemu moči vylučované během dne), tachykardie ( zvýšená srdeční frekvence), slabost, zežloutnutí kůže, zvýšený krevní tlak, nevolnost, bolest břicha, hyperkalémie ( zvýšení draslíku v krvi), dušnost, zvýšené koncentrace kreatininu a močoviny v krvi.
Nefrotická krize
Nefrotická krize je jednou z nejzávažnějších komplikací nefrotického syndromu, která někdy vede ke smrti. Nefrotická krize je situace, kdy dochází k prudkému zhoršení celkového stavu pacientů s těžkým nefrotickým syndromem, charakterizovaným rozsáhlými edémy různých částí těla, masivními výpotky v dutině ( hrudník, břicho), významná hypoalbuminémie ( při níž koncentrace albuminu v krevní plazmě klesne na 10 g/l) a hypovolémii ( kdy celkový objem cirkulující krve klesne o 50–60 % pod normu). Ve značném počtu případů se tato krize rozvine spontánně a neočekávaně.
Hlavními příznaky nefrotické krize jsou silná bolest břicha, migrující erysipelu podobný erytém ( zarudnutí) na kůži, změny krevního tlaku ( může se zvýšit nebo snížit), zvýšená tělesná teplota, leukocytóza ( zvýšení počtu leukocytů v krvi), leukocyturie ( přítomnost leukocytů v moči). Nejčastěji se objevuje nefrotická krize s nefrotickým syndromem způsobeným chronickou glomerulonefritidou, diabetes mellitus, lupus nefritida ( poškození ledvin v důsledku systémového lupus erythematodes).
Provokujícími faktory, které přispívají k jejímu vzniku, jsou neadekvátní terapie diuretiky (např. při kterém dochází k rychlému a výraznému poklesu celkového objemu cirkulující krve), dále průjem, některé infekční komplikace nefrotického syndromu ( střevní infekce, zápal plic, kožní infekce atd.). Konečným stádiem nefrotické krize je hypovolemický šok – abnormální stav, při kterém dochází k výraznému snížení množství tekutiny cirkulující v cévách, což vede k nedostatečnému prokrvení tkání a orgánů a rozvoji mnohočetné orgánové dysfunkce ( dysfunkce různých orgánů) kvůli nedostatku kyslíku, který ohrožuje život pacienta.
Alergie
U nefrotického syndromu se u některých pacientů může objevit přecitlivělost ( zvýšená citlivost) na určité léky ( nejčastěji - na antibiotika) a jídlo ( například čokoláda, citrusové plody, mléko, vejce, červené ryby atd.). Alergické komplikace tohoto syndromu se projevují ve formě vyrážek různého typu a lokalizace. Mohou být podobné vyrážkám pozorovaným u erysipelu, psoriázy, lichen planus, ekzematózní dermatitidy.
Cévní poruchy
Cévní poruchy u nefrotického syndromu vznikají v důsledku různých poruch hemostatického systému ( zvýšená agregace a adheze krevních destiček, zvýšené koncentrace fibrinogenu, některé faktory srážení krve, snížené hladiny plazminogenu atd. a přítomnost těžké hyperlipidémie ( zvýšení množství tuků v krvi). Nejčastějšími vaskulárními poruchami v této patologii jsou trombóza žil dolních končetin, ledvin, koronárních ( srdečný) a mozkové ( mozek) tepny a plicní embolie ( TELA). Trombóza srdečních cév často vede k rozvoji ischemické choroby srdeční a infarktu myokardu.
Hyperlipidémie se přímo nepodílí na rozvoji trombózy. V tomto stavu se stěny cév mění, ukládají se v nich lipidy ( hlavně cholesterol), což způsobuje výskyt aterosklerotických plátů, které narušují normální průtok krve. Aterosklerotické změny jsou základem rozvoje mozkových a ledvinových mrtvic, ischemické choroby srdeční a infarktu myokardu u těchto pacientů.
Ledviny se aktivně účastní mnoha životně důležitých procesů v těle. Hlavním úkolem je očistit krev od metabolických produktů a škodlivých nečistot. Jakékoli porušení v jejich práci bude mít řadu negativních důsledků. Pokud má člověk otoky na obličeji, nohou nebo pažích, je to signál k naléhavému vyšetření ledvin. Kvůli snížení schopnosti orgánu filtrovat tekutiny se vyvíjí nefróza, jiným názvem je nefrotický syndrom. Obsahuje celý komplex různých příznaků charakteristických pro řadu onemocnění ledvin.
Přehled nefrotického ledvinového syndromu
Podle statistik je tato patologie diagnostikována u 20% případů všech onemocnění ledvin. Nejčastěji je nemoc detekována u dětí ve věku od dvou do pěti let. U žen a mužů je diagnostikována ve věku 20 až 40 let. Vzácně postihuje starší osoby a kojence.
Nefrotický syndrom je obvykle popisován jako soubor poruch funkce ledvin. Ale někdy patologie působí jako samostatná nosologická forma. Vyjadřuje se nízkou hladinou albuminu (hypoalbuminémie), uvolňováním bílkoviny do moči (proteinurie) a jejím poklesem v krvi. Ale tuků je víc.
Dodává se ve třech formách:
- Přetrvávající syndrom je běžná forma, diagnostikovaná v polovině případů. Onemocnění je velmi pomalé, ale postupuje nepřetržitě. Udržet stav remise, který vede pacienta během 8–10 let k selhání ledvin, je téměř nemožné.
- Recidivující syndrom – vyskytuje se přibližně ve 20 % případů. Je charakterizována neustálou změnou útlumu a exacerbace. Na druhé straně může dojít k zotavení buď v důsledku léčby drogami nebo spontánně. Druhá možnost se vyskytuje zřídka a zpravidla u dětí. Toto onemocnění může mít dlouhou dobu klidu (až 10 let).
- Progresivní syndrom – onemocnění postupuje rychle a agresivně. Během několika let vede k chronické formě selhání ledvin.
V medicíně je nefróza klasifikována jako primární, sekundární, idiopatická. Primární nefrotický syndrom se vyvíjí v důsledku patologií ledvin. Může být získaný nebo dědičný. Sekundární příčinou jsou další zánětlivé procesy v lidském těle. Mechanismus vývoje idiopatické nefrózy však obvykle zůstává záhadou. Nejčastěji se tento typ vyskytuje u dětí.
Pokud se podíváte na to, jak se projevují příznaky nefrotického syndromu, pak mohou rozlišit akutní formu onemocnění s výraznými příznaky nebo chronickou. Ten je charakterizován střídáním exacerbací a remisí. Vyskytuje se u dospělých, kteří v dětství podstoupili špatnou nebo částečnou léčbu ledvin.
Lékaři rozlišují další dvě skupiny nefrózy podle toho, jak lidské tělo reaguje na hormonální terapii: 
- hormonálně rezistentní nefróza - to znamená, že nereaguje na hormonální léky, a proto se léčba provádí cytostatiky, které potlačují růst a reprodukci buněk;
- hormon-senzitivní nefróza - reagující na terapii hormonálními léky.
Příčiny rozvoje nefrotického syndromu
Příčiny syndromu jsou různé a pro každý typ jiné. Primární renální nefróza se může vyvinout v důsledku glomerulonefritidy, hypernefromy (maligní nádor), nefropatie v těhotenství nebo amyloidózy.
Následující onemocnění způsobují výskyt sekundárního nefrotického syndromu: periarteritida, diabetes mellitus, alergie, onkologie, hemoragická vaskulitida, lymfogranulomatóza, žilní trombóza, systémové patologické stavy pojiva, některé infekce, prodloužená septická endokarditida, HIV, hepatitida B, C. Sekundární nefróza může být vyprovokován léky léky: antikonvulziva, antibiotika, protizánětlivé léky nebo otravy těla těžkými kovy (například olovo, rtuť, kadmium).

Žilní trombóza
Chcete-li se zbavit nefrotického syndromu, je nutné odstranit příčinu jeho výskytu. Toto pravidlo ale platí pouze v případě, že zdrojem potíží je reakce na léky nebo léčitelná nemoc. Například u pacientů s glomerulonefritidou bez zvláštních komplikací se příznivý výsledek nefrózy vyskytuje u více než 90 %.
Ale když se nefróza stane důsledkem nevyléčitelné nemoci postupující v těle, jako je HIV, je téměř nemožné syndrom odstranit. Stává se chronickým s častými recidivami vyskytujícími se v akutní formě. Stejná situace je u nemocí, které postihují celé tělo (cukrovka, lupus). Terapie zaměřená na odstranění hlavních příznaků nepřináší mnoho výsledků a časem se u pacienta rozvine renální selhání.
Nejčastěji imunitní změny vedou k nefrotickému syndromu. Antigeny cirkulující v krevním řečišti podněcují lidský obranný mechanismus k produkci protilátek k odstranění cizích částic.
Příznaky nefrotického syndromu
Přestože existuje mnoho faktorů ovlivňujících vznik nefrotického syndromu, příznaky patologického procesu jsou dosti podobné. Hlavním příznakem onemocnění je otok. Na začátku onemocnění je patrná pouze na obličeji, zejména v oblasti očí, dále se objevuje v bederní krajině a na genitáliích. Později se tekutina hromadí v mezižeberním prostoru a kolem plic, pobřišnice, srdečního vaku a podkoží. Pokud na otok zatlačíte, bude měkký. Docela mobilní, „teče“ při změně polohy těla.

Otok na obličeji
Vzhledem k minimálnímu obsahu živin se pacientova kůže loupe, praská, vysušuje a mokvá.
Hromadění tekutiny v srdečním vaku (perikardu) vede ke zhoršení fungování orgánu. Objevují se bolesti a bušení srdce. Dušnost, i když je člověk v klidu, se stává předzvěstí hydrothoraxu (transudát v hrudníku). A po otoku břišní dutiny se objeví nevolnost, zažívací potíže, nadýmání a zvracení.
Existuje řada dalších příznaků nefrotického syndromu, z nichž musíte prezentovat:
- letargie;
- slabost;
- snížená pohyblivost;
- bolest hlavy;
- bledá kůže;
- přibývání na váze;
- snížený krevní tlak, někdy až k šoku;
- ztráta chuti k jídlu;
- tahání, bolestivé pocity v břiše a bederní oblasti;
- snížení množství moči vylučované z těla;
- sucho v ústech, žízeň;
- zvýšená hladina cholesterolu v krvi;
- bolesti svalů, křeče.

Křeče
Příznaky nefrotického syndromu se objevují a vyvíjejí pomalým tempem, ale u akutní formy nefrózy ledvin jsou příznaky prudké a rychlé.
Prolongovaný nefrotický syndrom má špatný vliv na psychický a fyzický vývoj malých dětí. Nemocné děti většinou zaostávají za svými vrstevníky. K tomu dochází v důsledku poruch v metabolických procesech těla. Snižuje se hladina makro- a mikroprvků, které ovlivňují růst a vývoj kostí, nervů, chrupavek a dalších tkání.
Diagnóza nefrózy ledvin
Chcete-li provést správnou diagnózu a zvolit léčbu, lékař provede podrobný průzkum a vyšetření pacienta. Pro anamnézu jsou důležité následující informace:
- celkový stav pacienta;
- rizikové faktory;
- přítomnost infekčních onemocnění;
- přítomnost systémových onemocnění;
- zda v rodině byly patologie ledvin;
- když je zjištěn první otok;
- zda pacient dříve trpěl nefrózou (pokud ano, jaké studie a léčba byly provedeny).
Lékař provádí vizuální prohlídku těla pacienta. U nefrotického syndromu se objevuje povlak jazyka, kožní léze a zvětšené břicho a játra. Pokožka je na dotek chladná a suchá. Pokud jsou postižena játra, objeví se charakteristický žlutý odstín. Otoky jsou patrnější ve dne a v noci mírně ustupují. U pacienta s nefrózou se nehty odlupují, lámou a stav vlasů se zhoršuje. Je to zvláště patrné u žen - stanou se nudnými a rozštěpenými.
Otoky velkých kloubů (lokty, kolena) jsou pozorovány kvůli akumulaci tekutiny v nich. Při poklepávání okrajem dlaně v oblasti renální projekce pacient pociťuje bolest (Pasternatského symptom).
Kompletní obraz lze získat pouze komplexním klinickým, instrumentálním a laboratorním vyšetřením pacienta:
- Obecná analýza moči. Pomáhá vyhodnotit sediment, chemický, fyzikální stav moči. Pro nefrózu jsou charakteristické následující indikátory: přítomnost červených krvinek a bílkovin v moči, cylindrurie. Mohou být přítomny hlen, tuky, krev a mikroby, což způsobuje zakalení.
- Obecný rozbor krve. Odběr vzorků prstů se provádí ráno nalačno. Studie nefrotického syndromu ukáže vysoký počet leukocytů, krevních destiček, nízký hemoglobin a červené krvinky a vysokou ESR. V tomto případě je trombocytóza pozorována zřídka a je pravděpodobnějším vedlejším účinkem užívání léků.
- Imunologický rozbor. Umožňuje posoudit stav obranného systému pacienta a přítomnost protilátek v krvi. Materiál se odebírá ze žíly ráno. Před tím byste neměli být příliš unavení, neměli byste pít, kouřit ani jíst.
- Chemie krve. Bude potřeba asi 20 ml žilní krve. Užívejte ráno před jídlem. Ukazuje poruchy metabolismu cholesterolu a bílkovin, funkce ledvin. Klesá albumin a bílkoviny, zvyšuje se hladina alfa globulinů, cholesterolu a triglyceridů. Pokud se nefróza objeví v důsledku chronické infekce ledvin, mohou se v těle objevit známky zánětu.
- Bakteriální vyšetření moči. Moč je obvykle sterilní. Pokud jsou však zjištěny mikroby, je předepsána analýza, aby se získal úplný obraz o škodlivých malých organismech. Moč se sbírá do čisté nádoby po důkladné toaletě. To pomůže zabránit pronikání bakterií zvenčí.
- U nefrózy se často předepisují testy podle Nechiporenka, Zimnitského a Reberg-Tareeva. Z instrumentální diagnostiky se doporučuje ultrazvuk ledvin, biopsie, dynamická scintigrafie, sestupná interní urografie, srdeční elektrokardiogram a rentgen plic. Pokud existuje podezření na nefrotický syndrom u miminka, pak byste se rozhodně měli poradit s pediatrem a dětským nefrologem.
Léčba nefrózy ledvin
Léčba nefrotického syndromu se provádí na lůžkovém zařízení pod vedením lékaře. Nejprve se eliminuje základní onemocnění, které způsobilo vývoj nefrózy. Na základě celkového stavu, závažnosti, věku a funkční poruchy jiných orgánů lékař předepíše léky a stanoví dávkování.
Poté se léčí samotná nemoc, zaměřená na odstranění příznaků. Pokud nefrotický syndrom způsobuje komplikace, pak se k boji proti nim používají další léky.
Při léčbě je důležité vést klidnou životosprávu a fyzicky nepřetěžovat organismus, aby zvýšená srážlivost krve nevyvolala trombózu.
Sledujte množství dodávané tekutiny. Jeho objem by neměl výrazně převyšovat množství moči vyloučené z těla. V opačném případě se otok pouze zvětší, což vůbec nepomůže zbavit se nefrózy ledvin.
Medikamentózní terapie nefrotického syndromu
Pro nefrotický syndrom jsou předepsány následující léky: 
- diuretika – diuretické léky, které pomáhají zmírnit otoky;
- cytostatika – kontrolují růst patogenních buněk;
- antibiotika - dávkování určuje ošetřující lékař a výrazně se liší pro dospělé a děti;
- glukokortikosteroidy – působí protizánětlivě, protiedematózně, snižují alergické projevy;
- imunosupresiva – snižují obranyschopnost organismu, aby nenapadalo vlastní ledviny.
K odstranění nefrotického syndromu je navíc předepsána čerstvá zmrazená plazma nebo náhražka plazmy, albumin. Typicky celý průběh léčby ledvin trvá asi osm týdnů.
Tradiční medicína na nefrózu
Je nemožné nezávisle diagnostikovat syndrom doma. Výskyt edému nemusí vždy znamenat přítomnost nefrózy. Budou vyžadovány laboratorní testy, takže při nejmenším podezření je lepší jít na kliniku a podstoupit komplexní vyšetření.
Lidové léky pro léčbu nefrotického syndromu mají velmi nízkou účinnost a zcela neodstraňují příčiny a příznaky onemocnění. Jako další terapeutické činidlo by se měly používat infuze a odvary z léčivých bylin, které mají protizánětlivé a diuretické účinky. Před použitím byste se měli poradit se svým lékařem, abyste nezhoršili situaci a předešli komplikacím. 
Jiné způsoby léčby nefrózy
Spolu s medikamentózní léčbou nefrotického syndromu se doporučuje dodržování přísné diety bez soli. Denně smíte zkonzumovat maximálně tři gramy soli. Ze stravy jsou vyloučeny jakékoli uzené maso, konzervy, okurky a koření. Omezeny jsou bílkovinné potraviny (do 3 g na kilogram tělesné hmotnosti), tuky.
Mezi produkty povolené pro nefrózu:
- máslo a rostlinný olej;
- vejce;
- nízkotučné mléčné výrobky;
- Ovesná kaše;
- vývary;
- libové maso a ryby.
Ti, kteří mají chuť na sladké, si mohou dopřát bobule, ovoce, přírodní šťávy, med a džem.
Nejezte, pokud máte nefrózu: 
- tučné mléčné výrobky;
- tučné ryby a maso;
- rozinky, ořechy;
- zmrzlina;
- luštěniny;
- zelenina;
- čokoláda;
- alkohol;
- káva;
- kakao;
- perlivá voda a nápoje.
Omezte příjem potravin s vysokým obsahem sodíku a zvyšte ty bohaté na vitamíny a draslík.
Preventivní opatření pro nefrózu
Aby nedošlo k rozvoji nefrotického syndromu, je nutné vést normální životní styl a kontrolovat stravu nejen během období exacerbace patologie, ale také neustále. Pečlivě sledujte svůj zdravotní stav, zvláště pokud máte v rodinné anamnéze onemocnění ledvin nebo jiné onemocnění, které zvyšuje riziko vzniku nefrózy. Odstraňte infekční onemocnění včas, neodmítejte doporučenou hospitalizaci a medikamentózní terapii. Léky s nefrotoxickými a alergickými účinky používejte opatrně.
Komplikace nefrotického syndromu
Pokud je nefrotický syndrom předčasně nebo špatně léčen, může být patologie komplikována dalšími onemocněními:

Plicní otok
- trombóza;
- ateroskleróza;
- cerebrální edém;
- infarkt myokardu;
- nefrotická krize.
Snížení obranyschopnosti lidského těla přispívá k rozvoji infekčních onemocnění.
Nefrotický syndrom je velmi složitá patologie a je vzácné dosáhnout úplného zotavení ledvin a stabilní remise. Pozitivní výsledek onemocnění závisí na mnoha kritériích: věk pacienta, stupeň zanedbání, komplikace. Pro děti dobrá prognóza, ale za předpokladu kompletního a kvalitního lékařského ošetření.
Nefrotický syndrom je onemocnění charakterizované těžkou proteinurií, edémem, hyperlipidémií, hypoalbuminémií, zvýšenou srážlivostí krve a lipidurií. Vlivem různých poruch imunity, metabolických poruch, toxických vlivů a degenerativních procesů v těle dochází ke změnám ve stěnách glomerulárních kapilár, které způsobují nadměrnou filtraci plazmatických bílkovin. Akutní nefrotický syndrom je tedy důsledkem patologických stavů vedoucích ke zvýšené permeabilitě glomerulární kapilární stěny.
Hlavní příčiny rozvoje nefrotického syndromu
Obrovskou roli v rozvoji nefrotického syndromu hrají imunologické mechanismy. Hlavní důvody pro rozvoj primárního neurotického syndromu jsou:
- mesangiální proliferativní glomerulonefritida;
- membranózní glomerulonefritida (idiopatický nefrotický syndrom u dospělých);
- membranózní proliferativní glomerulonefritida;
- lipoidní nefróza (nefropatie s minimálními změnami, idiopatický nefrotický syndrom u dětí);
- fokální segmentální glomeruloskleróza.
Sekundární nefrotický syndrom se vyvíjí v důsledku:
- infekční onemocnění (lepra, sekundární syfilis, infekční endokarditida, hepatitida B atd.);
- toxické a léčivé účinky (těžké kovy, nesteroidní protizánětlivé léky, penicilamin, antitoxiny, kaptopril atd.);
- systémová onemocnění pojivové tkáně;
- rodinná dědičná onemocnění;
- jiná imunitní onemocnění;
- amyloidóza;
- revmatoidní artritida;
- srpkovitá anémie;
- diabetes mellitus;
- systémový lupus erythematodes;
- sarkoidóza;
- nádory (leukémie, lymfom, melanom, karcinom, lymfogranulomatóza);
- Henoch-Schönleinova nemoc.
Je třeba poznamenat, že nefrotický syndrom se u dětí vyskytuje přibližně čtyřikrát častěji než u dospělých.
Příznaky nefrotického syndromu
Hlavním klinickým příznakem nefrotického syndromu je edém. Edém se může vyvíjet postupně, ale u některých pacientů se vyskytuje velmi rychle. Nejprve se objevují v obličeji, očních víčkách, dolní části zad a genitálu a následně se šíří do celého podkoží, často dosahují až stupně anasarky. U pacientů dochází k transudátům do serózních dutin: ascites, hydrothorax, hydroperikard. Pacienti vypadají bledě, s oteklou tváří a oteklými víčky. Přes silnou bledost, anémie zpravidla chybí nebo je střední.
Pokud se u pacienta objeví symptom nefrotického syndromu, jako je selhání ledvin, anémie se stává těžkou. S ascitem si pacienti stěžují na zažívací potíže. Pacienti s hydroperikardem a hydrothoraxem pociťují dušnost. Ze strany srdeční činnosti jsou zaznamenány následující příznaky nefrotického syndromu: výskyt systolického šelestu nad srdečním hrotem, tlumené tóny, extrasystolie, změny v konečné části komorového komplexu, srdeční arytmie, které v nepřítomnost jiných srdečních onemocnění může být definována jako nefrotická myokardiální dystrofie vyplývající z metabolických poruch, metabolismu elektrolytů a hypoproteinémie.
Akutní nefrotický syndrom je charakterizován náhlým nástupem proteinurie a hematurie. Rozvíjejí se příznaky azotémie, zadržování vody a solí v těle a arteriální hypertenze.
Diagnóza nefrotického syndromu
V diagnostice nefrotického syndromu hrají zásadní roli laboratorní nálezy. U nefrotického syndromu je pozorována zvýšená ESR, někdy až 50-60 mm za 1 hodinu glomerulární filtrace je obvykle normální nebo mírně zvýšená. Relativní hustota moči se zvyšuje a její maximální hodnoty mohou dosáhnout 1030-1060. Močový sediment je skrovný, s malým obsahem tuku a hyalinních odlitků, tukových tělísek. V některých případech je pozorována mikrohematurie. U akutního nefrotického syndromu, který se vyvine u pacientů s hemoragickou vaskulitidou, může být pozorována závažná hematurie na pozadí glomerulonefritidy nebo lupusové nefropatie.
Ve skutečnosti samotná diagnóza nefrotického syndromu nepředstavuje žádné zvláštní potíže, ale identifikace hlavní příčiny může lékaři způsobit určité potíže, protože na ní závisí výběr adekvátní léčby nefrotického syndromu. K identifikaci příčiny může lékař doporučit pacientovi podstoupit úplné klinické, instrumentální a laboratorní vyšetření.
Průběh a prognóza nefrotického syndromu
O složitosti průběhu a prognóze tohoto onemocnění rozhoduje mnoho faktorů. Patří sem věk pacientů, příčina onemocnění, klinické příznaky, morfologické příznaky, přítomnost komplikací a adekvátnost léčby nefrotického syndromu. Například nefrotický syndrom u dětí (lipoidní nefróza má nejpříznivější prognózu, protože je náchylná k remisi a dobře reaguje na kortikosteroidy.
Prognóza primární membranózní glomerulonefritidy je mnohem horší. Zpravidla se během prvních 10 let u třetiny dospělých pacientů rozvine chronické selhání ledvin a v důsledku toho smrt. U primárního nefrotického syndromu vyplývajícího z nefropatie je prognóza ještě horší. V průběhu 5-10 let se u pacientů rozvine těžké selhání ledvin vyžadující hemodialýzu nebo transplantaci ledvin a arteriální hypertenze. Prognóza sekundárního nefrotického syndromu je dána průběhem a povahou základního onemocnění.
Léčba nefrotického syndromu
Pacienti s tímto onemocněním by měli udržovat mírnou fyzickou aktivitu, protože hypokineze přispívá k rozvoji trombózy. Je předepsána dieta bez soli, všechny potraviny obsahující sodík jsou omezeny na minimum. Objem podané tekutiny by neměl překročit denní diurézu o 20-30 ml. Při normální celkové kalorické dietě jsou pacientům podávány bílkoviny v množství 1 g na kilogram hmotnosti. Jídlo by mělo být bohaté na vitamíny a draslík.
 Zpravidla se při selhání ledvin zmenšují otoky, pak se pacientovi zvyšuje množství soli, aby se předešlo jejímu nedostatku, a je mu také umožněno přijímat více tekutin. Pokud je pozorována azotemie, snižuje se množství podávaného proteinu na 0,6 g/kg tělesné hmotnosti za den. Léčba nefrotického syndromu albuminem je vhodná pouze u pacientů s těžkou ortostatickou hypotenzí.
Zpravidla se při selhání ledvin zmenšují otoky, pak se pacientovi zvyšuje množství soli, aby se předešlo jejímu nedostatku, a je mu také umožněno přijímat více tekutin. Pokud je pozorována azotemie, snižuje se množství podávaného proteinu na 0,6 g/kg tělesné hmotnosti za den. Léčba nefrotického syndromu albuminem je vhodná pouze u pacientů s těžkou ortostatickou hypotenzí.
Při silném otoku jsou pacientům předepsány diuretika. Nejúčinnější jsou kyselina etakrynová a furosemid, které se kombinují s veroshpironem nebo triamterenem.
V poslední době se v léčbě nefrotického syndromu rozšířilo použití protidestičkových látek a heparinu, což je vhodné zejména u pacientů se sklonem k hyperkoagulaci.
Video z YouTube k tématu článku: