Zespół nerczycowy – istota i metody zwalczania choroby. Zespół nerczycowy – przyczyny i objawy. Objawy i leczenie ostrego i przewlekłego zespołu nerczycowego W przebiegu zespołu nerczycowego występuje podwyższone ciśnienie krwi
Zespół nerczycowy
Co to jest zespół nerczycowy -
Zespół nerczycowy- niespecyficzny zespół objawów klinicznych i laboratoryjnych, wyrażający się masywnym białkomoczem (5 g/dobę i więcej), zaburzeniami metabolizmu białkowo-lipidowego i wodno-solnego. Zaburzenia te objawiają się hipoalbuminemią, dysproteinemią (z przewagą (Chd-tobulin), hiperlipidemią, lipidurią, a także obrzękiem do stopnia anasarca z opuchnięciem jam surowiczych.
Co wywołuje / Przyczyny zespołu nerczycowego:
Patogeneza (co się dzieje?) podczas zespołu nerczycowego:
Patogeneza zespołu nerczycowegościśle związane z chorobą podstawową. Większość z wymienionych chorób ma podłoże immunologiczne, to znaczy powstają w wyniku odkładania się w narządach (i nerkach) frakcji dopełniacza, kompleksów immunologicznych lub przeciwciał przeciwko antygenowi błony podstawnej kłębuszków nerkowych z towarzyszącymi zaburzeniami odporności komórkowej.
Głównym ogniwem w patogenezie głównego objawu zespołu nerczycowego – masywnego białkomoczu – jest zmniejszenie lub zanik stałego ładunku elektrycznego ściany pętli włośniczkowej kłębuszków. To ostatnie wiąże się z wyczerpaniem lub zanikiem sialoproteiny, która normalnie „ubiera” nabłonek i jego wyrostki leżące na błonie podstawnej cienką warstwą i jest częścią samej błony. W wyniku zaniku „pułapki elektrostatycznej” do moczu uwalniane są białka w dużych ilościach. Wkrótce następuje „zakłócenie” procesu reabsorpcji białek w kanaliku proksymalnym nefronu. Niewchłonięte białka dostają się do moczu, powodując, że ich skład jest selektywny (albumina i transferyna) lub nieselektywny (białka o wysokiej masie cząsteczkowej, na przykład alfa (dwa)-M G), co ma charakter białkomoczu.
Wszystkie inne liczne zaburzenia w zespole nerczycowym są wtórne do masywnego białkomoczu. Tak więc, w wyniku hipoalbuminemii, spadku ciśnienia osmotycznego koloidów w osoczu, hipowolemii, zmniejszenia przepływu krwi przez nerki, zwiększonej produkcji ADH, reniny i aldosteronu z hiperresorpcją sodu, rozwija się obrzęk.
Badania histologiczne i cytologiczne ujawniają przede wszystkim zmiany charakterystyczne dla nefropatii, które były przyczyną rozwoju zespołu nerczycowego. Do objawów histologicznych samego zespołu nerczycowego zalicza się fuzję wyrostków szypułkowych i rozprzestrzenianie się ciałek podocytów w kłębuszkach, zwyrodnienie szkliste i wakuolowe komórek kanalików proksymalnych oraz obecność komórek „piaskowych” zawierających lipidy.
Objawy zespołu nerczycowego:
Obraz kliniczny zespołu nerczycowego Oprócz obrzęków, zmian dystroficznych w skórze i błonach śluzowych, mogą być powikłane flobotrombozą obwodową, infekcjami bakteryjnymi, wirusowymi, grzybiczymi o różnych lokalizacjach, obrzękiem mózgu, siatkówki dna oka, przełomem nerczycowym (wstrząs hipowolemiczny). W niektórych przypadkach objawy zespołu nerczycowego łączą się z nadciśnieniem tętniczym (mieszana postać zespołu nerczycowego).
Przebieg zespołu nerczycowego zależy od postaci nefropatii i charakteru choroby podstawowej. Ogólnie rzecz biorąc, zespół nerczycowy jest stanem potencjalnie odwracalnym. Zatem nerczyca lipidowa (nawet u dorosłych) charakteryzuje się remisjami samoistnymi i polekowymi, chociaż mogą wystąpić nawroty zespołu nerczycowego (do 5-10 razy w ciągu 10-20 lat). Dzięki radykalnej eliminacji antygenu (terminowa operacja guza, wykluczenie leku antygenowego) możliwa jest całkowita i stabilna remisja zespołu nerczycowego. Uporczywy przebieg zespołu nerczycowego występuje w przypadku błoniastego, mezangioproliferacyjnego, a nawet włóknisto-plastycznego kłębuszkowego zapalenia nerek. Postępujący charakter przebiegu zespołu nerczycowego, prowadzący do przewlekłej niewydolności nerek w ciągu pierwszych 1,5-3 lat choroby, obserwuje się w przypadku ogniskowej hialinozy segmentowej, pozawłośniczkowego zapalenia nerek, podostrego toczniowego zapalenia nerek.
Rozpoznanie zespołu nerczycowego:
Rozpoznanie stawia się na podstawie wykrytych zmian w wynikach badań krwi i moczu (białkomocz, hiperlipidemia, hipoproteinemia) oraz danych klinicznych. Klinika MINS rozwija się stopniowo, dominują objawy pozanerkowe, zwłaszcza obrzękowe: pojawia się narastający obrzęk, najpierw powiek, twarzy, okolicy lędźwiowej (później może osiągnąć stopień anasarca – rozległy obrzęk tkanki podskórnej), narządów płciowych, wodobrzusze, opłucnej, rzadziej - hydropericardium. Charakteryzuje się znacznym powiększeniem wątroby w wyniku dystrofii wątroby. Skóra staje się blada („perłowa” bladość) przy braku anemii, sucha, pojawiają się objawy hipowitaminozy A, C, B1, B2 i zmian zwyrodnieniowych. Można zaobserwować łamliwość i matowość włosów, mogą pojawić się pęknięcia na skórze, z których wycieka płyn, rozstępy. Dziecko jest ospałe, słabo się odżywia, pojawia się duszność, tachykardia i szmer skurczowy na koniuszku („kardiopatia hipoproteinemiczna”).
Ciężkim powikłaniem u pacjentów z anasarcą, czyli ciężką hipoproteinemią, może być wstrząs hipowolemiczny, który poprzedza anoreksja, wymioty i silny ból brzucha. Z obserwacji N. D. Savenkovej i A. V. Papayana (1997) u 23,5% dzieci rozwija się zespół bólowy brzucha z hipoalbuminemią poniżej 15 g/l i wędrującym rumieniem przypominającym różę u 33,3%, epizodami zakrzepowymi u 12,5%, ostrą niewydolnością nerek u 3,3% dzieci z tym samym stopniem hipoalbuminemii, natomiast nerczycowy wstrząs hipowolemiczny odnotowano dopiero, gdy stężenie białka w surowicy było mniejsze niż 10 g/l (u 5%). W miarę ustępowania obrzęku, coraz bardziej zauważalny staje się spadek masy mięśni szkieletowych.
Ciśnienie krwi jest zwykle prawidłowe, ale do 10% dzieci może mieć krótkotrwałe nadciśnienie. Stężenie albumin w surowicy u takich dzieci jest mniejsze niż 10 g/l.
Zawartość białka całkowitego w osoczu krwi (surowicy) czasami spada do 40 g/l.
Stężenie albuminy i g-globuliny jest szczególnie gwałtownie zmniejszone, podczas gdy poziom a2-globuliny wzrasta, tj. Obserwuje się ciężką dysproteinemię. Surowica krwi ma mleczny kolor i zawiera wysoki poziom lipidów, cholesterolu i fibrynogenu. Poziom odpadów azotowych we krwi jest zwykle prawidłowy, a zawartość potasu i sodu jest obniżona. ESR gwałtownie wzrasta (do 50–70 mm/godz.).
Objawy nerek to skąpomocz z dużą gęstością względną (1,026–1,030) moczu i ciężkim białkomoczem. Badając filtrację kłębuszkową przez endogenną kreatyninę, uzyskuje się wartości prawidłowe, a nawet podwyższone, ale jest to fałszywe wrażenie. Jeśli weźmiemy pod uwagę stopień białkomoczu, to filtracja kłębuszkowa w MINS jest zawsze zmniejszona.
Obraz kliniczny, przebieg i rokowanie zespołu nerczycowego, będącego powikłaniem rozlanego kłębuszkowego zapalenia nerek, różnią się od obrazu klinicznego w klinice MINS.
Zespół moczowy z MINS składa się z następujących objawów:
1. białkomocz,
2. skąpomocz z dużą względną gęstością moczu,
3. cylindruria.
Białkomocz w MINS jest zwykle selektywny, tj. W moczu wykrywane są białka osocza krwi o masie cząsteczkowej mniejszej niż 85 000 (albumina i jej polimery, prealbuminy, syderofilina, haptoglobina, transferyna, a1- i b-globuliny, a1- i a2 -glikoproteiny itp.). W większości przypadków dzieci z selektywnym białkomoczem mają lepsze rokowanie i reagują na leczenie glikokortykosteroidami. W genezie białkomoczu istotne jest także upośledzenie wchłaniania zwrotnego białek w kanalikach nerkowych. Białkomocz nieselektywny, gdy w moczu występuje duża ilość białek wielkocząsteczkowych, jest zwykle następstwem procesu fibroplastycznego, stwardnienia rozsianego, czyli nie jest typowy dla MINS. Pamiętajmy, że zdrowe dziecko powyżej 4. roku życia może mieć w codziennym moczu aż 100–150 mg białka.
Oliguria wiąże się z hipowolemią, hiperaldosteronizmem i uszkodzeniem kanalików nerkowych. Z powodu białkomoczu zwiększa się względna gęstość moczu, osiągając 1,040. ADH jest również wysoce aktywny we krwi pacjentów.
Czasami w przypadku zespołu nerczycowego występuje masywna leukocyturia, spowodowana procesem immunopatologicznym w nerkach. Leukocyturia jest często krótkotrwała i nie jest związana z infekcją bakteryjną, tj. odmiedniczkowym zapaleniem nerek. Według różnych autorów częstość wykrywania leukocyturii i erytrocyturii w MINS nie przekracza 10%.
Jeśli w moczu znajduje się duża ilość białka, może ono koagulować w kanalikach, przyjmując ich kształt; Na tym opatrunku odkłada się zdegenerowany tłuszczowo nabłonek nerek – w ten sposób powstają szkliste, ziarniste i woskowe cylindry.
Obrzęk. Masywna i długotrwała albuminuria u pacjenta z zespołem nerczycowym ostatecznie nieuchronnie powoduje hipoproteinemię, ponieważ utrata białka przekracza intensywność jego syntezy. Hipoproteinemia prowadzi do zakłócenia równowagi Starlinga pomiędzy ciśnieniem hydrodynamicznym, filtracyjnym i koloidowo-osmotycznym. Prowadzi to do przewagi wypływu płynu z łożyska tętniczego nad napływem. Obrzęk zaczyna pojawiać się, gdy poziom albuminy obniży się poniżej 27 g/l osocza i rozwija się zawsze, gdy hipoalbuminemia osiągnie 18 g/l.
W patogenezie obrzęków ważną rolę odgrywa także hiperaldosteronizm wtórny, charakterystyczny dla zespołu nerczycowego. W rezultacie sód zatrzymuje się w organizmie, a co za tym idzie, woda, chociaż we krwi występuje hiponatremia.
Hipoproteinemia. Główną przyczyną hipoproteinemii u pacjentów z zespołem nerczycowym jest duża utrata albumin z moczem i ich przemieszczanie się do tkanek. Ponadto istotny jest wzmożony katabolizm albumin i zaburzenie funkcji wątroby polegającej na syntezie białek. Zmniejszenie zawartości g-globulin we krwi pacjentów, głównie z powodu naruszenia ich syntezy. Hipoalbuminemia i hipowolemia, niedobór antykoagulantów – antytrombiny III oraz białek C i S, hiperfibrynogenemia, hiperlipidemia stwarzają zagrożenie zaburzeniami zakrzepowymi u pacjentów z MINS.
Hiperlipidemia. Niektórzy autorzy wiążą wzrost poziomu lipoprotein o niskiej i bardzo małej gęstości, cholesterolu i lipidów (wolnych kwasów tłuszczowych, trójglicerydów, fosfolipidów itp.) w zespole nerczycowym z upośledzoną funkcją wątroby, inni tłumaczą to zjawisko pogorszeniem funkcji tarczycy. Ze względu na to, że dożylne podanie roztworu albuminy zapobiega nasileniu hipercholesterolemii, przyjmuje się, że wzrost stężenia cholesterolu we krwi następuje kompensacyjnie na skutek zmniejszenia zawartości albuminy. Ponieważ lipidemię w doświadczeniu można uzyskać po podwiązaniu moczowodów, sugeruje się, że hipercholesterolemia i lipidemia w MINS mają podłoże nerkowe i zależą od uszkodzenia pośredniego metabolizmu w układzie enzymatycznym kanalików. W genezie hiperlipidemii znaczenie ma także niski poziom acetylotransferazy lecytynowo-cholesterolowej we krwi, która jest wydalana w dużych ilościach z moczem, oraz niska aktywność lipazy lipoproteinowej. W MINS zwykle rozpoznaje się hiperlipidemię typu IIa i IIb.
Zaburzenia metabolizmu fosforu i wapnia(hipokalcemia, osteoporoza, osteomalacja) są spowodowane upośledzoną funkcją nerek i metabolizmem witaminy D.
Zaburzenia metabolizmu żelaza i mikroelementów niski poziom zarówno żelaza, jak i cynku, miedzi i kobaltu we krwi w dużej mierze determinuje skłonność takich pacjentów do anemii, troficznych chorób skóry, opóźnienia wzrostu i ewentualnie niedoborów odporności.
Lepkość krwi w MINS wzrasta z powodu hiperlipidemii i zwiększonej przyczepności płytek krwi. Jednocześnie zmniejsza się poziom czynników krzepnięcia krwi (prokoagulantów) i czynników przeciwzakrzepowych (antytrombiny III, białek C i S), co wyjaśnia stosunkowo małą częstość występowania zdekompensowanego zespołu DIC w MINS.
Infekcje- dawniej jedno z bardzo częstych powikłań MINS. Szczególnie częste było zapalenie otrzewnej, które w większości przypadków było spowodowane przez pneumokoki, ale w 25–50% przypadków przez Escherichia coli.
Charakterystyczny obraz kliniczny i laboratoryjny MINS w zdecydowanej większości przypadków (90–95%) u dzieci w wieku 2–7 lat pozwala na postawienie diagnozy bez biopsji nerki. Dobra i szybka odpowiedź na leczenie glikokortykosteroidami potwierdza rozpoznanie. Jednocześnie wskazane jest określenie poziomu IgE u każdego dziecka z zespołem nerczycowym, aby wykryć obecność przewlekłych uporczywych infekcji wirusowych (zapalenie wątroby typu B, cytomegalia, zakażenia wirusem opryszczki itp.), ponieważ pozytywne wyniki znacznie się uzupełniają i zmodyfikować terapię. Na nawracający przebieg zespołu nerczycowego wskazują 2 nawroty rocznie, a na często nawracający przebieg wskazują 3 lub więcej nawrotów rocznie. Remisję stwierdza się przy braku białkomoczu lub jego wartość jest mniejsza niż 4 mg/m2 na godzinę, a stężenie albumin w surowicy osiąga 35 g/l. Biopsja jest wskazana u dzieci z zespołem nerczycowym do 1. roku życia i powyżej 12. roku życia, ponieważ częstość występowania MINS jest u nich bardzo mała.
Leczenie zespołu nerczycowego:
Dieta – przy zaburzeniach czynności nerek należy ograniczyć przyjmowanie płynów, bez soli, optymalną dla wieku ilość białka
Terapia infuzyjna (albumina, reopoliglucyna itp.)
Diuretyki
Leki moczopędne odgrywają ważną rolę w leczeniu chorób nerek, jednak przy niekontrolowanym i długotrwałym stosowaniu może wystąpić gwałtowna utrata sodu i zmniejszenie objętości krwi krążącej, hipokaliemia i kwasica metaboliczna. Wymuszona diureza przy użyciu dużych dawek leków moczopędnych, a także ultrafiltracja, w stanach ciężkiej hipoalbuminemii lub ciężkiej niewydolności nerek mogą być powikłane trudnym do opanowania wstrząsem hipowolemicznym lub dalszym pogorszeniem filtracji kłębuszkowej. Dlatego zaleca się, aby leczenie lekami moczopędnymi było możliwie najkrótsze i wznawiane dopiero w przypadku zauważalnego zmniejszenia diurezy i zwiększenia obrzęku.
W leczeniu obrzęku nerczycowego zwykle stosuje się furosemid - 20–400 mg doustnie, 20–1200 mg dożylnie), który ma dość silny i szybki, choć krótkotrwały efekt. Kwas etakrynowy (50–200 mg/dzień) również działa podobnie do furosemidu. Hipotiazyd ma słabsze działanie, którego działanie moczopędne obserwuje się 1–2 godziny po przyjęciu 25–100 mg leku. Ważną rolę w walce z obrzękami odgrywają leki moczopędne oszczędzające potas - triamteren, amiloryd, zwłaszcza spironolaktony (aldakton, weroszpiron). Veroshpiron stosuje się w dawce od 25 do 200 – 300 mg na dobę. Najbardziej skuteczny jest w połączeniu z diuretykami tiazydowymi, furosemidem. Obrzęk – w zespole nerczycowym wywołanym amyloidozą, jest duży. oporność na leki moczopędne.
Heparyna
Terapia antybakteryjna
Kortykosteroidy
Glikokortykoidy (GC) – prednizolon (PZ) (medopred, prednizol, prednizolon) i metyloprednizolon (MP) (metipred, solu-medrol) – są lekami pierwszego wyboru w leczeniu immunosupresyjnym GN. GC wpływają na redystrybucję komórek immunokompetentnych i zapalnych, zapobiegając ich przedostawaniu się do miejsca zapalenia, tłumiąc ich wrażliwość na mediatory stanu zapalnego i hamując wydzielanie cytokin prozapalnych, takich jak TNF-α, IL-1, IL-2, IL-6 . GC uruchamiają procesy glukoneogenezy, sprzyjając włączeniu przeciwciał do metabolizmu węglowodanów, a tym samym zmniejszając ich liczbę, tonizują ścianę naczyń włosowatych i zmniejszają przekrwienie w wyniku aktywacji i obrzęku perycytów. Podanie dużych dawek GC w postaci „impulsów” MP hamuje powstawanie przeciwciał DNA, zatrzymuje powstawanie kompleksów immunologicznych, zmniejsza ich masę i sprzyja uwalnianiu błony podstawnej kłębuszków z warstw podśródbłonkowych, zwiększa filtrację kłębuszkową i nerkowy przepływ krwi. GKS są przepisywane dzieciom we wszystkich przypadkach nowo powstałego zespołu nerczycowego, z nawrotami hormonozależnego zespołu nerczycowego (zwykle NSMI), z postępującym przebiegiem GN, w połączeniu z innymi lekami immunosupresyjnymi itp.
W praktyce stosuje się trzy tryby terapii GC.
Ciągłe doustne podawanie PZ w dawce 1–2 mg/kg w 2–4 dawkach, biorąc pod uwagę dobową aktywność kory nadnerczy (dawki maksymalne leku rano z późniejszym zmniejszeniem, ostatnia dawka najpóźniej do godz. 16.00) przepisywany jest na początku leczenia w celu osiągnięcia remisji.
W przypadku przejścia na terapię podtrzymującą stosuje się alternatywny (alternatywny) schemat przyjmowania PZ. Polega na przyjmowaniu dziennej dawki PZ co drugi dzień, co pozwala przy zachowaniu efektu klinicznego znacznie ograniczyć skutki uboczne: ostre – bezsenność, euforię, psychozę, wzmożony apetyt; przewlekłe – obrzęki, otyłość, miopatia, rozstępy, zanik skóry, hirsutyzm, trądzik, osteoporoza, zaćma, podwyższone ciśnienie krwi, cukrzyca steroidowa; przełom nadnerczowy - ostra niewydolność nadnerczy z nagłym odstawieniem leku. Istnieje również możliwość stosowania schematu naprzemiennego, polegającego na codziennym przyjmowaniu PZ przez 3 dni, a następnie 3-4 dniowej przerwie. Pod względem skuteczności oba sposoby naprzemiennego przyjmowania PZ są w przybliżeniu takie same.
Terapię impulsową MP stosuje się w celu osiągnięcia bardzo wysokich stężeń GC w osoczu. Polega na podaniu dożylnym kroplówki w dawce około 30 mg/kg MP (nie więcej niż 1 g na impuls) w ciągu 20–40 minut raz na 48 godzin. Liczbę wstrzyknięć, dawkę pojedynczą i całkowitą określa się na podstawie wybrany schemat leczenia tej patologii.
Skutki uboczne stosowania glikokortykosteroidów mogą być następujące: bezsenność, euforia, psychoza, wzmożony apetyt, obrzęki, otyłość, miopatia, rozstępy, zanik skóry, hirsutyzm, trądzik, osteoporoza, zaćma, podwyższone ciśnienie krwi, cukrzyca steroidowa, przełom nadnerczowy (ostry niewydolność po nagłym odstawieniu leku)
Cytostatyki
Leki cytostatyczne (cytotoksyczne) (CD). Substancje alkilujące: cyklofosfamid (cyklofosfamid, cytoksan) i chlorambucyl (chlorbutyna, leukeran) - zakłócają podział komórek poprzez wiązanie się z kwasami nukleinowymi jądrowego DNA. Dostają się do organizmu w stanie nieaktywnym i są aktywowane w wątrobie. Działają nieselektywnie na wszystkie dzielące się komórki (nieselektywne leki immunosupresyjne).
Cyklofosfamid jest przepisywany doustnie lub w postaci „impulsów”. Lek przepisywany doustnie w dawce 2,0–2,5 mg/kg/dobę przez 8–12 tygodni w leczeniu hormonozależnego lub często nawracającego zespołu nerczycowego na tle stopniowego zmniejszania dawki naprzemiennego schematu PZ, jak również w przypadku oporności hormonalnej.
Terapię pulsacyjną cyklofosfamidem prowadzi się na tle naprzemiennego przebiegu PZ w hormonozależnym i hormonoopornym zespole nerczycowym w dawce 12–17 mg/kg dożylnie. Liczba „impulsów” i odstęp czasowy między nimi zależy od wybranego schematu terapii. Inną opcją jest „puls” raz w miesiącu przez 6–12 miesięcy w dawce kumulacyjnej nie przekraczającej 250 mg/kg.
Chlorambucyl przyjmuje się doustnie w dawce 0,15–0,2 mg/kg/dobę przez 8–10 tygodni w leczeniu hormonozależnego i często nawracającego zespołu nerczycowego, rzadziej hormonoopornego zespołu nerczycowego, na tle przebiegu naprzemiennego PZ ze stopniową redukcją.
Antymetabolity – azatiopryna i metotreksat – są obecnie rzadko stosowane w leczeniu GN. Możliwe są skutki uboczne cytostatyków: podczas stosowania cyklofosfamidu - nudności, wymioty, leukopenia, krwotoczne zapalenie pęcherza moczowego, niewydolność gonad; chlorbutyna - zwłóknienie płuc, zapalenie skóry, drgawki, hepatopatia, leukopenia.
Skuteczność terapii zależy od charakteru choroby podstawowej i cech morfologicznych nefropatii. Leczenie uzdrowiskowe (sanatoria Bayram-Ali, Sitorai-Mahi-Khasa, Buchara w okresie remisji i południowe wybrzeże Krymu) jest wskazane dla pacjentów z zespołem nerczycowym, w zależności od rodzaju choroby podstawowej i stopnia jej aktywności.
Rokowanie pod warunkiem szybkiego i odpowiedniego leczenia choroby podstawowej może być korzystne.
Z którymi lekarzami powinieneś się skontaktować, jeśli masz zespół nerczycowy:
Czy coś cię dręczy? Chcesz poznać bardziej szczegółowe informacje na temat zespołu nerczycowego, jego przyczyn, objawów, metod leczenia i profilaktyki, przebiegu choroby i diety po niej? A może potrzebujesz inspekcji? Możesz umówić się na wizytę u lekarza– klinika Eurolaboratorium zawsze do usług! Najlepsi lekarze zbadają Cię, zbadają objawy zewnętrzne i pomogą zidentyfikować chorobę po objawach, doradzą i udzielą niezbędnej pomocy oraz postawią diagnozę. ty też możesz wezwij lekarza do domu. Klinika Eurolaboratorium otwarte dla Ciebie przez całą dobę.
Jak skontaktować się z kliniką:
Numer telefonu naszej kliniki w Kijowie: (+38 044) 206-20-00 (wielokanałowy). Sekretarka kliniki wybierze dla Państwa dogodny dzień i godzinę wizyty u lekarza. Wskazane są nasze współrzędne i kierunki. Przyjrzyj się bardziej szczegółowo wszystkim usługom kliniki na nim.
(+38 044) 206-20-00
Jeśli już wcześniej przeprowadziłeś jakieś badania, Koniecznie zabierz ich wyniki do lekarza w celu konsultacji. Jeśli badania nie zostały wykonane, zrobimy wszystko, co konieczne w naszej klinice lub z kolegami z innych klinik.
Ty? Konieczne jest bardzo ostrożne podejście do ogólnego stanu zdrowia. Ludzie nie zwracają wystarczającej uwagi objawy chorób i nie zdają sobie sprawy, że choroby te mogą zagrażać życiu. Jest wiele chorób, które na początku nie objawiają się w naszym organizmie, ale ostatecznie okazuje się, że niestety jest już za późno na ich leczenie. Każda choroba ma swoje specyficzne objawy, charakterystyczne objawy zewnętrzne - tzw objawy choroby. Identyfikacja objawów jest pierwszym krokiem w diagnozowaniu chorób w ogóle. Aby to zrobić, wystarczy to zrobić kilka razy w roku. przebadać się u lekarza, aby nie tylko zapobiec strasznej chorobie, ale także zachować zdrowego ducha w ciele i organizmie jako całości.
Jeśli chcesz zadać lekarzowi pytanie skorzystaj z działu konsultacji online, być może znajdziesz tam odpowiedzi na swoje pytania i poczytaj wskazówki dotyczące samoopieki. Jeśli interesują Cię opinie o klinikach i lekarzach, spróbuj znaleźć potrzebne informacje w dziale. Zarejestruj się także na portalu medycznym Eurolaboratorium aby być na bieżąco z najnowszymi wiadomościami i aktualizacjami informacji na stronie, które będą automatycznie przesyłane do Ciebie e-mailem.
Inne choroby z grupy Choroby układu moczowo-płciowego:
| „Ostry brzuch” w ginekologii |
| Algodismenorrhea (bolesne miesiączkowanie) |
| Algodismenorrhea wtórna |
| Brak menstruacji |
| Brak miesiączki pochodzenia przysadkowego |
| Amyloidoza nerek |
| Apopleksja jajników |
| Waginoza bakteryjna |
| Bezpłodność |
| Kandydoza pochwy |
| Ciąża pozamaciczna |
| Przegroda wewnątrzmaciczna |
| Zrosty wewnątrzmaciczne (fuzje) |
| Choroby zapalne narządów płciowych u kobiet |
| Wtórna amyloidoza nerek |
| Wtórne ostre odmiedniczkowe zapalenie nerek |
| Przetoki narządów płciowych |
| Opryszczka narządów płciowych |
| Gruźlica narządów płciowych |
| Zespół wątrobowo-nerkowy |
| Guzy zarodkowe |
| Procesy hiperplastyczne endometrium |
| Rzeżączka |
| Cukrzycowe stwardnienie kłębuszków nerkowych |
| Dysfunkcyjne krwawienie maciczne |
| Dysfunkcyjne krwawienie z macicy w okresie okołomenopauzalnym |
| Choroby szyjki macicy |
| Opóźnione dojrzewanie u dziewcząt |
| Ciała obce w macicy |
| Śródmiąższowe zapalenie nerek |
| Kandydoza pochwy |
| Torbiel ciałka żółtego |
| Przetoki jelitowo-płciowe pochodzenia zapalnego |
| Zapalenie jelita grubego |
| Nefropatia szpiczakowa |
| Mięśniaki macicy |
| Przetoki moczowo-płciowe |
| Zaburzenia rozwoju seksualnego u dziewcząt |
| Dziedziczne nefropatie |
| Nietrzymanie moczu u kobiet |
| Martwica węzła mięśniakowego |
| Nieprawidłowe położenie genitaliów |
| Nefrokalcynoza |
| Nefropatia w ciąży |
| Zespół nerczycowy pierwotny i wtórny |
| Ostre choroby urologiczne |
| Oliguria i bezmocz |
Nerki odgrywają jedną z najważniejszych ról w życiu człowieka. Pozwalają organizmowi szybko pozbyć się odpadów i toksyn, które gromadzą się w wyniku różnych przemian chemicznych w komórkach i tkankach. Natura zbudowała w tych narządach duży margines bezpieczeństwa. Nerki na co dzień dostosowują swoją pracę do potrzeb organizmu w oparciu o warunki zewnętrzne i wewnętrzne. Jednak pomimo wszystkich zalet zwiększonej zdolności adaptacyjnej, narządy te są często podatne na różne choroby. Ponadto nerki często cierpią na tle patologii występujących w innych częściach ciała. Jednym z najniebezpieczniejszych objawów choroby nerek jest zespół nerczycowy.
Warunki wstępne rozwoju zespołu nerczycowego
Nerki są świetnymi pracownikami. Ich pracę można porównać do pracy serca – od chwili przebywania w łonie matki aż do kresu dni. Nerki pracują codziennie, co sekundę oczyszczając organizm z toksyn i toksyn. Trudno wymyślić bardziej oryginalny sposób działania, niż natura dała nerkom.
Każda nerka należy do dużego naczynia – tętnicy nerkowej. Kilka razy dziennie pompuje krew przez mniejsze naczynia. Z wyglądu przypominają kłębek splecionych ze sobą nici. W tym rozmieszczeniu naczyń krwionośnych kryje się ukryte znaczenie – różnica w wielkości pomaga krwi przemieszczać się wzdłuż zamierzonej trasy. Te małe naczynia stanowią podstawę kłębuszków nerkowych. U ich podstawy znajduje się rodzaj cienkiego filtra nerkowego. Jego zadaniem jest pozostawienie krwinek (erytrocytów, leukocytów, płytek krwi) oraz dużych białek – albumin i globulin – w krwiobiegu.
Nefron jest podstawową jednostką strukturalną nerkiJednak taki filtrat nie jest jeszcze końcowym produktem pracy nerek. Kanały będą musiały nad tym ciężko popracować. Z wyglądu najbardziej przypominają wąskie zakrzywione rurki. Wewnątrz tych rurek znajdują się prawdopodobnie najbardziej wyjątkowe komórki ludzkiego ciała. Potrafią rozróżnić wiele substancji na podstawie ich struktury chemicznej. Przechodząc przez kanaliki, filtrat dzieli się na dwie części. Wszystko, co jest interesujące dla organizmu - cukier, witaminy i inne podobne substancje - kanaliki wracają do krwi. Przekazują dalej odpady i toksyny (na przykład mocznik). Wraz z toksynami część wody opuści organizm.
 Filtr nerkowy służy do oczyszczania krwi
Filtr nerkowy służy do oczyszczania krwi Zespół nerczycowy nie jest chorobą niezależną, ale raczej splotem przyczyn, oznak i skutków uszkodzenia filtra o różnym charakterze. Występuje nie tylko w chorobach nerek. Zespół nerczycowy może być spowodowany ogólnymi chorobami całego organizmu. Podobne zmiany zachodzą zarówno wśród dzieci, jak i dorosłych. Najczęściej zespół nerczycowy dotyka dzieci w wieku 2–5 lat oraz młodych mężczyzn i kobiety w wieku 17–35 lat. Jednak chorobę obserwuje się zarówno w okresie noworodkowym, jak iw starszym wieku oraz w starszym wieku.
Klasyfikacja zespołu nerczycowego
Zespół nerczycowy dzieli się na wiele postaci w oparciu o kilka cech:
- Ze względu na uszkodzenie filtra nerkowego zespół nerczycowy dzieli się na kilka odmian:
- zespół nerczycowy z kłębuszkowym zapaleniem nerek. W tym przypadku wiodącą rolę odgrywa zapalenie kłębuszków nerkowych, a w konsekwencji filtra nerkowego:

- zespół nerczycowy w chorobach immunologicznych naczyń krwionośnych i tkanki łącznej, zlokalizowanych w dużych ilościach we wszystkich częściach ciała:

- uszkodzenie filtra nerkowego spowodowane rozwojem nowotworu złośliwego w organizmie;
- zespół nerczycowy, który powstał na tle tworzenia się skrzepów krwi (skrzeplin) w naczyniach nerek;
- zespół nerczycowy w chorobach alergicznych. W tym przypadku kluczową rolę odgrywają alergeny - pyłki roślin, trucizna owadów, żywność;
- Uszkodzenie nerek często powoduje cukrzycę. W tym przypadku najbardziej cierpią małe naczynia kłębuszków.
- zespół nerczycowy z kłębuszkowym zapaleniem nerek. W tym przypadku wiodącą rolę odgrywa zapalenie kłębuszków nerkowych, a w konsekwencji filtra nerkowego:
- W zależności od charakteru przyczyny, która spowodowała chorobę, zespół nerczycowy dzieli się na dwie formy:

- Ze względu na charakter choroby zespół nerczycowy dzieli się na kilka odmian:
- epizodyczny zespół nerczycowy. Oznacza początek podstawowej choroby nerek (20% przypadków);
- opcja trwała. W tym przypadku objawy choroby są bardziej trwałe i utrzymują się przez pięć do ośmiu lat (50% przypadków);
- opcja progresywna. Jest to szczególnie złośliwy typ choroby. W tym przypadku (30%) obserwuje się szybki rozkład nerek i powstawanie powikłań.
Kłębuszkowe zapalenie nerek - wideo
Przyczyny i czynniki rozwoju
Większość przyczyn zespołu nerczycowego wynika z wpływu odporności. Jednakże odporność jest pojęciem w dużej mierze zbiorowym. Białe krwinki – leukocyty – odpowiadają za ochronę organizmu. W zależności od wyglądu i cech funkcjonalnych dzieli się je na kilka form. Wszystkie jednak mają za zadanie spełniać jedno zadanie – zapobiegać osadzaniu się ciał obcych w organizmie. To dzięki tym zdolnościom leukocytów człowiek przetrwał w świecie niebezpiecznych bakterii i wirusów.
 Leukocyty są głównymi obrońcami organizmu człowieka przed infekcjami
Leukocyty są głównymi obrońcami organizmu człowieka przed infekcjami Jednak z nie do końca poznanych powodów układ odpornościowy może pomylić kłębuszki i kanaliki nerkowe z ciałem obcym. Medycyna wiarygodnie ustaliła jedynie mechanizm uszkodzenia nerek w ostrym kłębuszkowym zapaleniu nerek. Streptococcus bakteryjny i kłębuszki wykazują podobieństwo do komórek odpornościowych. Próbując w jakikolwiek sposób wyeliminować bakterie, układ odpornościowy niszczy także własne komórki. W innych przypadkach mechanizm zespołu nerczycowego wydaje się współczesnej nauce znacznie mniej jasny. Wiele chorób ma dziedziczną predyspozycję. Inne wydają się być zdeterminowane indywidualnymi cechami organizmu.
Toczeń rumieniowaty układowy - wideo
Uszkodzony filtr nerkowy powoduje, że do moczu dostają się nie tylko odpady i toksyny, ale także cenne substancje - białka płynnej części krwi. Na pierwszy rzut oka wydaje się, że nic złego się nie stanie, zmieni się jedynie skład moczu. Jednak nie bez powodu organizm jest tak zazdrosny o zachowanie białek osocza. W zależności od wielkości dzieli się je na dwa typy - albuminy i globuliny. Te ostatnie są produktem działania układu odpornościowego. Te pierwsze spełniają jednak dwie główne role – zatrzymują wodę w łożysku naczyniowym, zapobiegając jej przedostawaniu się do tkanek, a także transportują niezbędne substancje chemiczne do różnych części ciała.
Żywotność albuminy nie jest oczywiście nieskończona. Każdego dnia w wątrobie wytwarzana jest nowa porcja – około jednego grama. W zespole nerczycowym utrata białka w moczu (preteinuria) często osiąga ogromne rozmiary. Próby uzupełnienia takiego niedoboru przez wątrobę zwykle kończą się niepowodzeniem. W szczególnie ciężkich przypadkach do 15–20 gramów białka dziennie traci się z moczem.
 Białka są głównym składnikiem płynnej części krwi (osocza).
Białka są głównym składnikiem płynnej części krwi (osocza). Białkomocz pociąga za sobą cały łańcuch problemów w funkcjonowaniu organizmu. Pierwszym problemem jest to, że woda przestaje być zatrzymywana we krwi. Występuje ogromny obrzęk. W niektórych przypadkach gromadzą się przez kilka dni lub tygodni, w innych obrzęk pojawia się w ciągu nocy. Najczęściej puchną powieki, twarz i nogi. W cięższych przypadkach krocze puchnie, płyn gromadzi się w jamie brzusznej (wodobrzusze) i klatce piersiowej (woń opłucnowa). Ten pęczniejący płyn tworzy kolejną drogę wycieku białka z krwi. Niedobór płynnej części krwi zmusza nerki do pracy w trybie rezerwowym. Sygnalizują kanaliki, aby zwróciły sód do krwi, która jest zdolna do wiązania i zatrzymywania wody w przypadku braku albuminy.
 Niedobór albumin we krwi prowadzi do rozwoju masywnych obrzęków
Niedobór albumin we krwi prowadzi do rozwoju masywnych obrzęków Organizm stara się zrekompensować utratę białka zwiększając jego ilość. Istnieje pewna zależność wzrostu stężenia cholesterolu w zespole nerczycowym od jego przyczyny. Najbardziej wyraźny obraz jest charakterystyczny dla uszkodzenia nerek w toczniu rumieniowatym układowym, chorobie immunologicznej, na którą cierpi tkanka łączna całego ciała. Nerki odgrywają dużą rolę w metabolizmie witaminy D, która zapewnia odpowiednią wytrzymałość kości. W przypadku zespołu nerczycowego dotknięte są nie tylko kości, ale także mięśnie. W przypadku braku wystarczającej ilości wapnia często występują skurcze i skurcze.
Nie tylko nerki reagują na utratę białka. Trzustka również próbuje się przystosować. Zwiększa ilość insuliny uwalnianej do krwi. W tym przypadku gruczoł reaguje nie tyle na poziom cukru, ile na poziom cholesterolu. Insulina odgrywa dużą rolę w pakowaniu wolnego cholesterolu do złogów tłuszczu w organizmie. Ponadto w przypadku zespołu nerczycowego dochodzi do nieuniknionego niedoboru żelaza, a w rezultacie do niedokrwistości (niedobór czerwonych krwinek, erytrocytów i zawartości w nich hemoglobiny).
 Insulina sprzyja magazynowaniu tłuszczu
Insulina sprzyja magazynowaniu tłuszczu Kolejnym problemem występującym przy zespole nerczycowym są zaburzenia krzepnięcia krwi. Ten delikatny układ cały czas jest w równowadze – niektóre mechanizmy w razie potrzeby tworzą skrzepy krwi (skrzepliny), a inne je niszczą. W przypadku zespołu nerczycowego równowaga zmienia się znacząco w kierunku tworzenia się skrzepów krwi (nadkrzepliwości). W najcięższym przypadku sytuacja ta staje się jeszcze bardziej godna ubolewania. Co dziwne, głównym niebezpieczeństwem nadkrzepliwości jest skłonność do krwawień. Faktem jest, że krzepnięcie krwi wymaga substancji o różnych strukturach chemicznych. Większość z nich, podobnie jak albuminy osocza, jest wytwarzana w wątrobie. Kiedy już wszystkie się zużyją, dochodzi do niekontrolowanego krwawienia (DIC), z którym zawsze trudno sobie poradzić.
 Zespół nerczycowy powoduje brak równowagi pomiędzy układami krzepnięcia i antykoagulacji
Zespół nerczycowy powoduje brak równowagi pomiędzy układami krzepnięcia i antykoagulacji Pomimo swojej natury immunologicznej, zespół nerczycowy zawsze wiąże się z osłabieniem aktywności głównego obrońcy. Choroba powoduje, że organizm staje się bezbronny wobec infekcji. Co więcej, cierpią wszystkie części obrony immunologicznej - wychwytywanie i trawienie drobnoustrojów oraz tworzenie białek przeciwciał.
Objawy i oznaki zespołu nerczycowego
Zespół nerczycowy to zbiór z reguły wielu różnych objawów powiązanych ze sobą. Są typowe zarówno dla dorosłych, jak i dla dzieci.
Objawy zespołu nerczycowego - tabela
| Objaw | Mechanizm pojawiania się objawów |
| Obrzęk |
|
| Słabe krążenie krwi w skórze spowodowane uciskiem naczyń krwionośnych przez obrzękowy płyn |
|
|
| Duszność podczas wysiłku |
|
| Utrata masy mięśniowej | Słabe krążenie krwi w mięśniach z powodu obrzęku |
| Migrujące czerwone plamy na skórze (rumień pełzający) | Wpływ substancji biologicznie czynnych z płynu obrzękowego (bradykininy) |
| Niedobór czerwonych krwinek, erytrocytów i hemoglobiny (niedokrwistość) |
| Pojawienie się mętnego moczu z płatkami | Pojawienie się białka i leukocytów w moczu |
 W przypadku zespołu nerczycowego obrzęk osiąga znaczne rozmiary.
W przypadku zespołu nerczycowego obrzęk osiąga znaczne rozmiary. Metody diagnozy
Zespół nerczycowy wymaga uwagi nefrologa. Tak poważna choroba jest powodem pełnego badania: wykonania testów i zastosowania innych metod:
- Ogólne badanie krwi jest bardzo pouczające w diagnozowaniu zespołu nerczycowego. Choroba ta charakteryzuje się objawami anemii – niskim poziomem czerwonych krwinek i hemoglobiny. Kolejna naturalna zmiana ulega gwałtownemu przyspieszeniu (szybkość sedymentacji erytrocytów) – do 50–60 mm/godz. Liczba leukocytów jest zwykle prawidłowa;
- w ogólnej analizie moczu odnotowuje się wysoką gęstość względną - 1030–1050. Jeśli normalnie reakcja moczu jest kwaśna, wówczas z zespołem nerczycowym staje się lekko zasadowa. Ponadto specjalista zauważy ogromną zawartość białka i zwiększoną liczbę leukocytów. W przypadku niektórych chorób - tocznia rumieniowatego układowego, układowego zapalenia naczyń - typowe jest pojawienie się czerwonych krwinek w moczu (krwiomocz);
 W zespole nerczycowym w moczu wykrywa się białko, leukocyty i czerwone krwinki
W zespole nerczycowym w moczu wykrywa się białko, leukocyty i czerwone krwinki - biochemia krwi jest ważną metodą diagnozowania zespołu nerczycowego. W sposób naturalny zmieniają się następujące wskaźniki: zmniejsza się ilość białka, albuminy, wapnia, wzrasta zawartość sodu i cholesterolu. Prawidłowy poziom mocznika i kreatyniny wskazuje na odpowiedni stopień oczyszczania krwi w nerkach. Wysoki poziom powoduje, że specjalista zakłada obecność niewydolności nerek;
- mocz w zespole nerczycowym bada się kilkoma specjalnymi metodami - Nechiporenko, Amburge, Addis-Kakovsky. Pobrany mocz bada się pod kątem zawartości białka oraz liczby komórek – czerwonych i białych krwinek. Wykryto wyraźny białkomocz, krwiomocz, leukocyturię;
- Test Zimnitsky'ego jest sprawdzoną i prostą metodą diagnozowania niewydolności nerek. Polega na pomiarze względnej gęstości moczu. Zespół nerczycowy charakteryzuje się dużą liczbą. Niskie wartości sugerują obecność niewydolności nerek;
- USG wykonuje się w przypadku podejrzenia choroby nerek. W przypadku zespołu nerczycowego specjalista może nie wykryć znaczących zmian. Rozmiar nerki może różnić się od normalnego, a prędkość przepływu krwi może się zmienić. Ponadto za pomocą ultradźwięków można w przybliżeniu określić ilość płynu zgromadzonego w jamie brzusznej i wyściółce serca;
 Ultradźwięki są bezpieczną i pouczającą metodą badawczą
Ultradźwięki są bezpieczną i pouczającą metodą badawczą - Promienie rentgenowskie pomogą specjalistom określić miejsce gromadzenia się płynu obrzękowego w klatce piersiowej. Nie da się jednak dokładnie określić jego ilości na podstawie jednego płaskiego zdjęcia;
- tomografia jest najdokładniejszą metodą diagnozowania nagromadzonego płynu w jamie brzusznej, klatce piersiowej i błonie serca. Trójwymiarowy obraz narządów pozwala dokładnie ocenić stan organizmu z zespołem nerczycowym.
Metody leczenia
Zespół nerczycowy jest przyczyną hospitalizacji i całodobowego nadzoru lekarskiego. Opracowując plan leczenia, specjaliści dążą do następujących celów:
- zmniejszyć nasilenie obrzęku;
- wpływać na przyczynę zespołu nerczycowego;
- wyeliminować główny czynnik wywołujący zmiany w organizmie - białkomocz.
Farmakoterapia
Leki są głównym sposobem wpływania na rozwój choroby. Z reguły nie ograniczają się do jednego leku. Przepisano całą gamę leków, które mogą wyeliminować powstałe problemy.
Leki stosowane w leczeniu zespołu nerczycowego - tabela
| Grupa farmakologiczna | Cel przepisywania leków | Przykłady konkretnych narzędzi |
| Diuretyki | Zwiększone tempo wydalania wody i sodu |
|
| Leki metaboliczne | Zwiększone stężenie potasu we krwi |
|
| Rozwiązania zastępujące plazmę | Uzupełnij niedobór albumin |
|
| Cytostatyki | Tłumienie agresji układu odpornościowego |
|
| Hormony steroidowe |
|
|
| Inhibitory ACE |
|
|
| Środki przeczyszczające | Zmniejszenie nasilenia obrzęków |
|
| Niesteroidowe leki przeciwzapalne narkotyki | Zmniejszona szybkość utraty białka w moczu |
|
| Leki przeciwzakrzepowe i przeciwpłytkowe | Zmniejszona szybkość utraty białka w moczu |
|
Leki stosowane w leczeniu zespołu nerczycowego - galeria zdjęć
 Lasix jest lekiem moczopędnym
Lasix jest lekiem moczopędnym  Prednizolon jest lekiem hormonalnym
Prednizolon jest lekiem hormonalnym  Monopril jest inhibitorem ACE
Monopril jest inhibitorem ACE  Heparyna rozrzedza krew
Heparyna rozrzedza krew  Metotreksat osłabia układ odpornościowy
Metotreksat osłabia układ odpornościowy  Albumina uzupełni jej brak w krwiobiegu
Albumina uzupełni jej brak w krwiobiegu
Dawkowanie leków na zespół nerczycowy oblicza się indywidualnie, ponieważ większość leków jest transportowana do miejsca działania przez albuminę. Niedobór tego ostatniego zmusza w niektórych przypadkach do znacznego zwiększenia dawki leków.
W przypadku ciężkiej niewydolności nerek stosuje się hemodializę - oczyszczanie krwi z toksyn i toksyn za pomocą urządzenia „sztuczna nerka”.
Hemodializa - wideo
Dieta
Dieta jest z pewnością kamieniem węgielnym w leczeniu zespołu nerczycowego. Niezwykle ważne jest zwrócenie uwagi na dwie okoliczności – ilość przyjmowanej w ciągu dnia soli i płynów. W przypadku masywnych obrzęków zalecana jest dieta całkowicie bezsolna. Jednak po wyeliminowaniu obrzęku do żywności można dodawać sól. Ilość płynu nie powinna przekraczać objętości dobowego moczu o więcej niż 200–300 ml. W niektórych przypadkach warto zastąpić zwykłą wodę wodą destylowaną (bez zanieczyszczeń). Białko oblicza się na podstawie masy ciała. Dla poprawy smaku potraw zaleca się spożywanie:
- świeże warzywa;
- zieleń;
- pomidory;
- płatki owsiane w postaci galaretki i owsianki;
- olej roślinny;
- krewetki;
- Pasta z kryla antarktycznego;
- wodorost;
- czosnek.
Pokarmy przydatne w zespole nerczycowym - galeria zdjęć
 W przypadku zespołu nerczycowego zaleca się spożywanie świeżych warzyw
W przypadku zespołu nerczycowego zaleca się spożywanie świeżych warzyw  Zieloni zawierają kwas foliowy, który bierze udział w hematopoezie.
Zieloni zawierają kwas foliowy, który bierze udział w hematopoezie.  Płatki owsiane są zdrowym produktem i zawierają wiele witamin.
Płatki owsiane są zdrowym produktem i zawierają wiele witamin.  Owoce morza są źródłem cennych mikroelementów
Owoce morza są źródłem cennych mikroelementów  Kryl antarktyczny - mały skorupiak
Kryl antarktyczny - mały skorupiak
Jeśli cierpisz na zespół nerczycowy, powinieneś unikać spożywania następujących pokarmów:
- sól kuchenna;
- alkohol;
- ostre przyprawy;
- produkty wędzone i konserwy;
- słodkie napoje gazowane;
- kremowe produkty cukiernicze;
- czekolada;
- masło;
- smalec i boczek;
- tłuste mięsa (jagnięcina).
Pokarmy, których nie należy jeść przy zespole nerczycowym - galeria zdjęć
 W zespole nerczycowym sól jest ściśle ograniczona
W zespole nerczycowym sól jest ściśle ograniczona  Ostre przyprawy są niepożądane w przypadku chorób nerek
Ostre przyprawy są niepożądane w przypadku chorób nerek  Alkohol jest przeciwwskazany w chorobie nerek
Alkohol jest przeciwwskazany w chorobie nerek  Napoje gazowane zawierają nadmiar cukru
Napoje gazowane zawierają nadmiar cukru  Jeśli cierpisz na zespół nerczycowy, powinieneś ograniczyć spożycie tłuszczów zwierzęcych.
Jeśli cierpisz na zespół nerczycowy, powinieneś ograniczyć spożycie tłuszczów zwierzęcych.
Środki ludowe
Rośliny są doskonałymi pomocnikami w walce z zespołem nerczycowym. Za pomocą roślin można zmniejszyć obrzęk i stany zapalne. Za zgodą lekarza możesz skorzystać z poniższych przepisów.
Tradycyjna medycyna w leczeniu zapalenia kłębuszków nerkowych - tabela
| Surowy materiał | Metoda gotowania | Tryb aplikacji |
| 2 łyżki stołowe. l. zalać kolekcję pół litra wrzącej wody i pozostawić. | Pij jako herbatę, pół szklanki trzy razy dziennie |
| Świeża żurawina | Wyciśnij sok ze świeżych jagód | Weź pół szklanki trzy razy dziennie |
| 2 łyżki stołowe. l. mieszaninę wlewa się 1,5 szklanki wrzącej wody, gotuje na wolnym ogniu przez 15 minut, a następnie podaje w infuzji przez godzinę. | |
| Erva wełniana (na wpół opadająca) | 1 łyżeczka. zalać surowce szklanką wrzącej wody, gotować na małym ogniu przez 10 minut. | Weź pół szklanki trzy razy dziennie |
Rośliny w leczeniu zespołu nerczycowego - galeria zdjęć
 Borówka brusznicowa jest przydatna w zapaleniu nerek
Borówka brusznicowa jest przydatna w zapaleniu nerek  Pokrzywa wpływa na krzepliwość krwi
Pokrzywa wpływa na krzepliwość krwi  Czarna porzeczka zawiera witaminę C
Czarna porzeczka zawiera witaminę C  Erva wełniana jest przydatna na zapalenie nerek
Erva wełniana jest przydatna na zapalenie nerek
Powikłania i rokowanie
Rokowanie w leczeniu zespołu nerczycowego jest niezwykle indywidualne i zależy od następujących okoliczności:
- wiek pacjenta. Młodzi ludzie łatwiej tolerują chorobę i szybciej wracają do zdrowia;
- przyczyny, które spowodowały rozwój zespołu nerczycowego;
- czas trwania choroby;
- przepisane leki.
W ciężkich przypadkach rozwijają się następujące powikłania:

Niewydolność nerek - wideo
Ciąża na tle zespołu nerczycowego jest nie tylko poważnym wydarzeniem, ale często stanowi bezpośrednie zagrożenie dla matki. Zwiększone obciążenie nerek matki, która jest zmuszona pracować dla dwojga, może wywołać przewlekłą niewydolność nerek. Niebezpieczeństwo jego wystąpienia istnieje również, jeśli zespół nerczycowy rozwinął się już w czasie ciąży.
Zapobieganie
Głównym sposobem zapobiegania zespołowi nerczycowemu jest terminowe i odpowiednie leczenie nerek i innych chorób - cukrzycy, tocznia rumieniowatego układowego, nowotworów złośliwych.
Zespół nerczycowy wymaga uwagi wykwalifikowanego nefrologa. Tylko terminowe leczenie może pomóc w walce z chorobą.
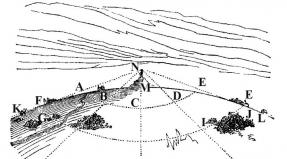
(odpowiednio prawy i lewy). Każda nerka ma kształt fasoli i jest pokryta włóknistymi ( tkanka łączna) i kapsułki tłuszczowe ( muszle), które chronią tkankę nerkową przed uszkodzeniem. Wewnętrzne boki ( strony środkowe) nerki są wklęsłe i znajdują się obok kręgosłupa, zewnętrzne ( boczny) – wypukły i skierowany w stronę ścian brzucha i dolnej części pleców. Po środkowej stronie każdej nerki znajduje się brama, przez którą naczynia i nerwy wchodzą do nerek.
Wnętrze nerek zbudowane jest z tkanki łącznej ( śródmiąższowe) oraz system powstawania i wydalania moczu. Jeśli wykonasz nacięcie, zobaczysz, że cały miąższ nerki nie jest jednorodny. Obejmuje tzw. rdzeń i korę, które różnią się między sobą kolorem, umiejscowieniem i gęstością. Kora zajmuje zewnętrzną część każdej nerki, ma stosunkowo mniejszą objętość i gęstość niż rdzeń, który jest zlokalizowany w centralnej części narządu. Kora jest żółtawo-czerwona, rdzeń jest niebieskawo-czerwony. Strukturalnie rdzeń składa się z formacji w kształcie stożka ( piramidy nerkowe), których podstawy są skierowane w stronę kory. Wierzchołki tych piramid są skierowane w stronę wnęki nerki.
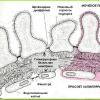
W rzeczywistości system powstawania i wydalania moczu zaczyna się w korze mózgowej, gdzie znajduje się ogromna liczba nefronów - głównych jednostek funkcjonalnych nerek. Każdy nefron składa się z kłębuszka naczyniowego ( kłębuszki), kapsułki ( Szumlanski-Bowman) i kanaliki. Kłębuszek naczyniówkowy to układ rozgałęzionych i wielokrotnie przeplatających się małych naczyń tętniczych zlokalizowanych w torebce. Kapilary tętnicze w torebce otoczone są mezangiem ( rodzaj tkanki łącznej). Sama kapsułka wygląda jak miska ( w którym zanurzony jest kłębek) i składa się z dwóch liści - zewnętrznego i wewnętrznego. Zewnętrzny liść powstaje poprzez połączenie ze sobą płaskich komórek, tworząc jednowarstwową membranę.
Struktura wewnętrznego liścia jest nieco bardziej złożona. Składa się z trzech muszli. Pierwszą membraną są komórki ścian naczyń włosowatych ( komórki śródbłonka) kłębuszek naczyniówkowy. Drugą membraną jest błona podstawna, do której przyczepione są komórki śródbłonka. Błona ta znajduje się na zewnątrz naczyń włosowatych ( i na zewnątrz komórek śródbłonka). Trzecia warstwa wewnętrznej warstwy torebki Shumlyansky'ego-Bowmana to warstwa podocytów ( specjalne komórki nabłonkowe). Zlokalizowane są na błonie podstawnej po odwrotnej stronie komórek śródbłonka. Podocyty mają wyrostki pokrywające naczynia włosowate kłębuszków naczyniowych. Wszystkie trzy błony wewnętrznej warstwy torebki Shumlyansky'ego-Bowmana tworzą tzw. Filtr kłębuszkowy ( bariera). Dzięki temu filtracja zachodzi w każdym nefronie nerek ( naciągnięcie) krew ( przedostają się do nerki przez tętnicę nerkową), w wyniku czego powstaje wnęka samej kapsułki ( który znajduje się pomiędzy liśćmi zewnętrznymi i wewnętrznymi) powstaje mocz pierwotny ( ultrafiltrat kłębuszkowy).
Mocz pierwotny to osocze krwi wolne od utworzonych pierwiastków i związków wielkocząsteczkowych ( głównie białka). Aby zapobiec utracie przez organizm wszystkiego, co cenne ( na przykład woda, sole mineralne, witaminy, aminokwasy itp.), czyli znajdujący się w moczu pierwotnym, musi przejść przez układ kanalików – ostatni składnik każdego z nefronów. Resorpcja zachodzi w kanalikach ( ssanie wsteczne) substancje przydatne dla organizmu z pierwotnego moczu z powrotem do krwi. Filtracja i reabsorpcja to główne funkcje nefronów nerkowych. Większość kanalików znajduje się w rdzeniu nerkowym. Po przejściu przez układ kanalików mocz pierwotny stopniowo zamienia się w mocz wtórny, który jest wydalany z kanalików ( i, ściśle mówiąc, z samych nefronów) do kielichów nerkowych, zlokalizowanych w okolicy wierzchołków piramid nerkowych. Łącząc się ze sobą, kielichy te wpływają do miedniczki nerkowej, przez którą wtórny ( finał) mocz przenika dalej do moczowodu i jest wydalany z nerek.
Dopływ krwi tętniczej do nerek zapewniają tętnice nerkowe, które odchodzą od aorty brzusznej. Krew żylna z nerek przepływa przez żyły nerkowe. Żyły te następnie uchodzą do żyły głównej dolnej. Naczynia limfatyczne dostarczają całą chłonkę do węzłów chłonnych lędźwiowych. Unerwienie nerek zapewniają gałęzie splotu nerkowego i nerwy pochodzące z górnych węzłów lędźwiowych i dolnych węzłów piersiowych.
Przyczyny i patogeneza zespołu nerczycowego
Zespół nerczycowy to zespół nieprawidłowości klinicznych i laboratoryjnych wskazujących na zaburzenie czynności nerek. Charakteryzuje się hipoproteinemią ( obniżone stężenie białka we krwi), hipoalbuminemia ( zmniejszenie stężenia albumin we krwi), białkomocz ( wydalanie białka z moczem), obrzęki i czasami hiperlipidemia ( zwiększone stężenie tłuszczu we krwi).Zespół nerczycowy nie jest chorobą niezależną. Może wystąpić w różnych chorobach i stanach patologicznych. Co więcej, nie jest konieczne, aby ( te choroby i stany) pierwotnie pojawił się w nerkach. Na przykład zespół nerczycowy często występuje w przypadku chorób krwi, cukrzycy, chorób reumatycznych, ogólnoustrojowego zapalenia naczyń ( patologie związane z zapaleniem naczyń) itp. W niektórych przypadkach może oczywiście rozwinąć się na tle pierwotnych chorób nerek - ostrego kłębuszkowego zapalenia nerek, niektórych genetycznych chorób nerek ( wrodzony zespół nerczycowy). W każdym razie głównym mechanizmem pojawienia się zespołu nerczycowego jest uszkodzenie filtra kłębuszkowego w nefronach nerkowych, na tle którego zaburzony jest proces filtracji osocza krwi w nerkach.
Najczęstsze przyczyny zespołu nerczycowego to:
- wrodzony zespół nerczycowy;
- ostre kłębuszkowe zapalenie nerek;
- cewkowo-śródmiąższowe zapalenie nerek;
- amyloidoza;
- cukrzyca;
- choroba zakaźna;
- choroby reumatyczne;
- choroby krwi;
- ogólnoustrojowe zapalenie naczyń;
- Zakrzepica żył;
- choroby alergiczne;
- zatrucie substancjami toksycznymi.
Wrodzony zespół nerczycowy
Wrodzony zespół nerczycowy ( VNS) to zespół nerczycowy, który pojawia się u dzieci w pierwszych 3 miesiącach życia. Oprócz wrodzonego istnieje również dziecięcy ( Dziecko) zespół nerczycowy, który po raz pierwszy występuje u dzieci w wieku od 4 do 12 miesięcy. Przyczynami wrodzonego i dziecięcego zespołu nerczycowego są z reguły różne zaburzenia genetyczne, rzadziej infekcje i zaburzenia metaboliczne. Najczęstszymi zaburzeniami genetycznymi, które powodują pojawienie się wrodzonego zespołu nerczycowego, są mutacje w genach fibrocystyny ( wielotorbielowatość nerek), kolagen typu IV ( Zespół Alporta), nefryna ( gen NPHS1), podocin ( gen NPHS1), gen WT1 ( Zespół Denisa-Drasha), gen PLCE1 ( zaburzone wydzielanie nefryny i podocyny), gen LamB2 ( Zespół Pearsona).Wszystkie te geny odpowiadają za prawidłowy rozwój tkanki nerkowej podczas embriogenezy płodowej, a także za jej funkcjonowanie po urodzeniu dziecka. Na przykład mutacja w genie NPHS1 ( Zespół nerczycowy typu fińskiego) prowadzi do zakłócenia tworzenia się białka nefryny w komórkach nerek, które służy jako ważny składnik szczelin znajdujących się pomiędzy łodygami podocytów ( komórki kłębuszkowe pokrywające naczynia włosowate tętnicze wchodzące do torebki Bowmana). Towarzyszy temu zniszczenie torebki i upośledzona filtracja osocza krwi, co skutkuje rozwojem zespołu nerczycowego.
Wrodzony zespół nerczycowy może rozwijać się na tle różnych chorób zakaźnych. Często obserwuje się to w przypadku infekcji wewnątrzmacicznych ( kiła, zakażenie wirusem cytomegalii, opryszczka, różyczka, wirusowe zapalenie wątroby typu B, toksoplazmoza itp.), uszkadzając różne narządy płodu ( łącznie z nerkami) podczas ciąży. Wrodzony zespół nerczycowy może być również spowodowany różnymi zaburzeniami metabolicznymi (np. Zaburzenia metaboliczne), takie jak choroba Fabry’ego ( mutacja w genie α-galaktozydazy prowadząca do odkładania się tłuszczu w okolicy kłębuszków nerkowych), wrodzone formy niedoczynności tarczycy ( obniżona czynność tarczycy), niedoczynność kory nadnerczy ( dysfunkcja nadnerczy) itd.
Ostre kłębuszkowe zapalenie nerek
Ostre kłębuszkowe zapalenie nerek jest chorobą nerek, w której występuje w nich zapalenie dużej liczby kłębuszków ( kłębuszki). Powodem jego rozwoju jest zaburzenie układu odpornościowego, w wyniku czego atakuje własną tkankę nerkową. Ostre kłębuszkowe zapalenie nerek najczęściej pojawia się po paciorkowcowym zapaleniu gardła ( zapalenie błony śluzowej gardła). Gdy organizm walczy z tą infekcją, patogenne paciorkowce ulegają częściowemu zniszczeniu. Pozostałe cząsteczki bakterii osiadają w kłębuszkach. Po kilku tygodniach układ odpornościowy może wykryć zdeponowane cząsteczki paciorkowców i zainicjować odpowiedź immunologiczną, która powoduje zapalenie kłębuszków nerkowych.Zmiany zapalne w kłębuszkach często prowadzą do uszkodzenia ich struktury morfologicznej i zwiększenia ich przepuszczalności dla różnych składników osocza, które normalnie nie przenikają do moczu pierwotnego ( na przykład białka wielkocząsteczkowe, komórki krwi). Dlatego uszkodzeniu nerek w ostrym kłębuszkowym zapaleniu nerek często towarzyszą objawy charakterystyczne dla zespołu nerczycowego ( białkomocz, hipoalbuminemia i obrzęki). Oprócz infekcji paciorkowcami ostre kłębuszkowe zapalenie nerek może być również spowodowane infekcyjnym zapaleniem wsierdzia, różyczką, zapaleniem płuc, odrą, malarią, schistosomatozą, niektórymi lekami itp.
Cewkowo-śródmiąższowe zapalenie nerek
Cewkowo-śródmiąższowe zapalenie nerek jest patologią, która rozwija się w wyniku zapalenia śródmiąższowego ( mediator) tkanka nerkowa, a także kanaliki nerkowe. W przypadku tej choroby funkcja kłębuszków nerkowych praktycznie nie jest zaburzona ( aż do najbardziej zaawansowanych stadiów klinicznych choroby), więc zespół nerczycowy nie jest dla niego tak typowy. Istnieją jednak przypadki, gdy nadal obserwowano je w przypadku cewkowo-śródmiąższowego zapalenia nerek. Głównymi przyczynami tej patologii nerek są odmiedniczkowe zapalenie nerek, leptospiroza, ostra martwica kanalików ( natychmiastowa śmierć nabłonka kanalików nerkowych), spowodowane przez leki, toksyny ( ołów, kadm), niedokrwienie ( upośledzony dopływ krwi do nerek), promieniowanie, nefropatia zaporowa ( patologia, w której zaburzony jest normalny przepływ moczu przez drogi moczowe), gruźlica itp.Występowanie zespołu nerczycowego w cewkowo-śródmiąższowym zapaleniu nerek wiąże się z rozprzestrzenianiem się procesu zapalnego z kanalików nerkowych i tkanki śródmiąższowej ( pośrednia tkanka nerkowa) do kłębuszków. Rozwojowi stanu zapalnego kłębuszków towarzyszy wówczas naruszenie ich funkcji filtracyjnej i przenikanie nadmiernych ilości białka z osocza krwi do moczu pierwotnego. Ponadto zapalenie kłębuszków w cewkowo-śródmiąższowym zapaleniu nerek może być również wywoływane przez te same czynniki etiologiczne, które wywołały początek choroby podstawowej. Na przykład, jeśli cewkowo-śródmiąższowe zapalenie nerek było spowodowane zatruciem pacjenta solami metali ciężkich ( ołów, kadm), wówczas mogą one również działać uszkadzająco na struktury anatomiczne kłębuszków nerkowych.
Amyloidoza
Amyloidoza jest chorobą wynikającą z zaburzenia metabolizmu białek. Charakteryzuje się powstawaniem w organizmie patologicznego białka – amyloidu, który z czasem osadza się w różnych tkankach i narządach ( wątroba, serce, nerki, przewód pokarmowy itp.), zaburzając ich podstawowe funkcje. Obecnie znanych jest wiele typów amyloidozy, które różnią się między sobą w zależności od pochodzenia białka amyloidowego. Wyróżnia się tak zwane genetycznie uwarunkowane typy amyloidozy ( np. amyloidoza ATTR, amyloidoza typu fińskiego, amyloidoza AF), w którym pojawienie się amyloidu jest wyraźnie powiązane z mutacjami genetycznymi w niektórych białkach organizmu. Oprócz nich znane są wtórne formy amyloidozy związane z różnymi chorobami, na przykład szpiczakiem ( Amyloidoza AL), choroba Alzheimera ( Amyloidoza AB), choroby przewlekłe ( Amyloidoza AA), nowotwory ( Amyloidoza AE) itd.We wszystkich powyższych typach amyloidozy powstaje nieprawidłowe białko amyloidu, które odkłada się w tkance nerek i stopniowo powoduje niewydolność nerek. W początkowych stadiach odkładanie się amyloidu następuje w strefie błon podstawnych kłębuszków nerkowych i ich mezangium ( tkanka znajdująca się pomiędzy naczyniami włosowatymi w torebkach nefronowych). Ciągła sedymentacja nowych mas amyloidu w kłębuszkach prowadzi do zaburzenia ich struktury ( któremu towarzyszy zespół nerczycowy) i stopniową wymianę normalnych elementów ( naczynia włosowate, mezangium, podocyty itp.), tworząc kapsułki nefronowe. Kumulację amyloidu można zaobserwować także w śródmiąższu nerek ( pośrednia tkanka nerkowa), okołokanałowy ( w pobliżu kanalików) i tkanka okołonaczyniowa. Tym samym w procesie odkładania się amyloidu dochodzi do mechanicznej zamiany prawidłowej tkanki nerkowej na nieprawidłową – amyloid, co skutkuje rozwojem zespołu nerczycowego.
Cukrzyca
Cukrzyca jest chorobą endokrynologiczną związaną z bezwzględnym lub względnym niedoborem hormonu insuliny, produkowanego w trzustce i regulującego metabolizm w organizmie. Insulina reguluje przede wszystkim poziom glukozy we krwi ( Sahara) i obniża jego poziom, jeśli wykracza poza skalę. W cukrzycy albo wytwarzana jest niewystarczająca ilość tego hormonu, albo działanie insuliny jest po prostu nieskuteczne na tkankę docelową ( to znaczy te tkanki, na które powinien wywierać bezpośredni wpływ). Dlatego cukrzycy towarzyszy wzrost poziomu glukozy we krwi.Cukrzyca może powodować rozwój zespołu nerczycowego. Faktem jest, że w przypadku tej choroby endokrynologicznej z powodu hiperglikemii ( zwiększone stężenie glukozy we krwi) zachodzi glikozylacja ( nieenzymatyczna addycja glukozy do innych związków chemicznych) różne białka tworzące różne struktury nefronów nerkowych ( ściany naczyń włosowatych, mezangium, błona podstawna itp.). Prowadzi to do wzrostu przepuszczalności filtra kłębuszkowego dla białek, czemu towarzyszy uwolnienie jego znacznej ilości do moczu pierwotnego i w konsekwencji rozwój zespołu nerczycowego.
Powstawaniu zespołu nerczycowego w cukrzycy sprzyja również podwyższone ciśnienie krwi, które zakłóca wewnątrzkłębuszkowy przepływ krwi ( ciśnienie krwi wewnątrz kłębuszków znacznie wzrasta, co powoduje dodatkowe obciążenie ścianek naczyń włosowatych wewnątrzkłębuszkowych). Ponieważ hiperglikemia jest zjawiskiem stałym w cukrzycy, glikozylacja białek w kłębuszkach nerkowych stopniowo postępuje, co stwarza warunki wstępne do rozwoju stwardnienia nerkowego ( ) i pojawienie się niewydolności nerek. Wszystkie zmiany patologiczne obserwowane w nerkach u chorych na cukrzycę nazywane są nefropatią cukrzycową. Jest to jedno z powikłań cukrzycy i nie zawsze może wystąpić u pacjenta cierpiącego na tę chorobę endokrynologiczną.
Choroba zakaźna
W przypadku niektórych chorób zakaźnych patogen może przedostać się do nerek. Często zdarza się to w przypadku różnych bakterii ( gruźlica, septyczne zapalenie wsierdzia, zapalenie płuc, kiła, ropnie, rozstrzenie oskrzeli, zapalenie kości i szpiku itp.), wirusowy ( Zakażenia wirusem HIV itp.) i grzybicze ( promienica) patologie. Penetracja drobnoustrojów chorobotwórczych ( wirusy, bakterie, grzyby) do tkanki nerkowej następuje zwykle przez krew ( hematogennie). Dostając się do nerek, uszkadzają różne struktury tkankowe.Najczęściej w takich przypadkach dotknięte są komórki naczyń włosowatych kłębuszków ( komórki śródbłonka), mezangium i podocyty ( komórki kłębuszkowe wyściełające naczynia włosowate tętnicze). Ponieważ komórki te są częścią filtra kłębuszkowego, ich stopniowej śmierci towarzyszy naruszenie jego przepuszczalności i zwiększone uwalnianie białek z osocza krwi do pierwotnego moczu. To właśnie ten mechanizm leży u podstaw pojawienia się zespołu nerczycowego w chorobach zakaźnych. Również proces zapalny, który rozwija się natychmiast w miejscu uszkodzenia komórek śródbłonka, mezangium i podocytów, może odgrywać pewną rolę w jego pojawieniu się podczas infekcji. Przy takim zapaleniu często dochodzi do uszkodzenia błony podstawnej filtra kłębuszkowego, co tylko dodatkowo pogłębia powstałe wcześniej zaburzenia.
Choroby reumatyczne
Zespół nerczycowy może rozwinąć się w wielu chorobach reumatycznych ( systemowe) choroby ( na przykład toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów, twardzina układowa, reumatyzm itp.). W toczniu rumieniowatym układowym często zajęte są nerki z powodu odkładania się kompleksów immunologicznych ( połączenie między przeciwciałem a antygenem - cząsteczką obcą organizmowi) w okolicy kłębuszków nerkowych. Nagromadzenie takich kompleksów prowadzi do rozwoju odpowiedzi immunozapalnej organizmu, uszkodzenia struktur anatomicznych kłębuszków i rozwoju zespołu nerczycowego.Pojawienie się tego zespołu w reumatoidalnym zapaleniu stawów w większości przypadków jest związane albo z wtórną amyloidozą nerek, w której kłębuszki nerkowe zatykają się nieprawidłowym białkiem - amyloidem, albo z uszkodzeniem tkanki kłębuszkowej przez leki przeciwreumatyczne. W twardzinie układowej zespół nerczycowy rozwija się w wyniku zakłócenia interakcji komórek układu odpornościowego z komórkami innych tkanek ( naczyniowy, łączny, nerkowy itp.), co prowadzi do wystąpienia procesów zapalnych w kłębuszkach i ich stwardnienia ( zastępując je niefunkcjonalną tkanką łączną).
W rzeczywistości choroby reumatyczne przyczyniają się do rozwoju reakcji zapalnych w kłębuszkach, którym towarzyszy upośledzona przepuszczalność filtra kłębuszkowego i rozwój zespołu nerczycowego. W rzeczywistości w takich przypadkach rozwija się kłębuszkowe zapalenie nerek ( choroba, w której obserwuje się rozsiane zapalenie kłębuszków nerkowych), a to kłębuszkowe zapalenie nerek ma długotrwały przebieg i nie jest ostre, ale przewlekłe. Przewlekłe kłębuszkowe zapalenie nerek może czasami przebiegać przez długi czas bez żadnych objawów. Głównym niebezpieczeństwem tej choroby jest to, że z czasem może ona prowadzić do przewlekłej niewydolności nerek. Dlatego wszyscy pacjenci cierpiący na choroby reumatyczne powinni okresowo monitorować stan funkcjonalny swoich nerek.
Choroby krwi
Zespół nerczycowy może wystąpić w przypadku niektórych chorób krwi, na przykład limfogranulomatozy, szpiczaka, mieszanej krioglobulinemii, talasemii, anemii sierpowatokrwinkowej itp. Z limfogranulomatozą ( nowotwór rozwijający się z komórek układu limfatycznego) nerki rzadko są dotknięte, ale jeśli tak się stanie, najprawdopodobniej ta choroba krwi niepokoi pacjenta od dłuższego czasu. Zazwyczaj uszkodzenie tkanki nerek obserwuje się w stadiach 3 lub 4 ( Ostatni etap) limfogranulomatoza, w której w proces patologiczny zaangażowany jest nie tylko układ limfatyczny, ale także wiele innych narządów ( oprócz nerek), co jest związane z rozprzestrzenianiem się komórek nowotworowych po całym organizmie. Po dostaniu się do tkanki nerek takie komórki aktywnie się rozmnażają i zastępują normalną tkankę tkanką złośliwą, w wyniku czego wewnętrzna struktura nerek zostaje zakłócona i rozwija się zespół nerczycowy.W przypadku szpiczaka mnogiego ( nowotwór złośliwy komórek plazmatycznych - specjalne komórki krwi) rozwija się tzw. nefropatia szpiczakowa, która charakteryzuje się uszkodzeniem struktur wewnątrznerkowych na skutek wnikania do nich nieprawidłowych białek szpiczaka ( paraproteiny), wydzielany przez komórki plazmocytomy ( nowotwór szpiczaka). Uszkodzeniu nerek w szpiczaku mnogim często towarzyszy zespół nerczycowy, stwardnienie nerek ( zastąpienie tkanki nerek tkanką łączną) i niewydolność nerek. W przypadku krioglobulinemii mieszanej specyficzne cząsteczki białka, krioglobuliny, osadzają się na ściankach naczyń kłębuszków nerkowych, co inicjuje miejscowe wyzwalanie reakcji zapalnych ( poprzez układ dopełniacza), któremu towarzyszy uszkodzenie filtra kłębuszkowego i rozwój zespołu nerczycowego u pacjenta. Pojawienie się krioglobulin jest spowodowane zaburzeniem funkcjonowania komórek układu odpornościowego, które występuje podczas niektórych infekcji wirusowych ( zapalenie wątroby typu B, zapalenie wątroby typu C, zakażenie wirusem cytomegalii, mononukleoza zakaźna itp.).
Rozwój zespołu nerczycowego w talasemii ( choroba genetyczna związana z upośledzoną produkcją hemoglobiny) jest spowodowane uszkodzeniem kłębuszków nerkowych, na tle okresowego gromadzenia się w nich żelaza, powstającego podczas rozpadu patologicznych czerwonych krwinek. W przypadku anemii sierpowatokrwinkowej ( choroba, w której dochodzi do zakłócenia tworzenia normalnej hemoglobiny) zakrzepica często występuje w nerkach ( blokady naczyń krwionośnych), ze względu na zmniejszoną odporność czerwonych krwinek na zniszczenie. Na tle zakrzepicy w kłębuszkach przepływ krwi jest często zakłócany, co często prowadzi do hiperfiltracji ( zwiększona filtracja) osocze przez filtr kłębuszkowy i pojawienie się zespołu nerczycowego.
Ogólnoustrojowe zapalenie naczyń
Układowe zapalenie naczyń to grupa chorób, w których obserwuje się stan zapalny ścian naczyń krwionośnych zlokalizowanych w różnych tkankach i narządach. Naczynia nerkowe ulegają uszkodzeniu najczęściej w przebiegu kilku ogólnoustrojowych zapaleń naczyń ( guzkowe zapalenie tętnic, plamica Schonleina Henocha i ziarniniakowatość Wegenera). Mechanizm powstawania wszystkich trzech patologii wiąże się z zaburzeniem układu odpornościowego. Na przykład plamica Schonleina Henocha powstaje w wyniku odkładania się kompleksów immunologicznych na ścianach naczyń krwionośnych, w wyniku czego aktywowany jest układ dopełniacza, co wywołuje miejscową reakcję zapalną i sprzyja jej ( ściany naczyń) szkoda. Pochodzenie samych kompleksów immunologicznych nie zostało jeszcze dokładnie ustalone; przypuszcza się, że mogą to być cząsteczki pozostające w organizmie pacjenta po niektórych chorobach ( alergie, zakażenie paciorkowcami, zakażenie mykoplazmą itp.).Mechanizm rozwoju zapalenia ścian naczyń nerkowych w guzkowym zapaleniu tętnic jest na ogół podobny do obserwowanego w plamicy Henocha Schönleina, jednak występowanie kompleksów immunologicznych w tej patologii może być również związane z niektórymi innymi wirusami ( na przykład wirus zapalenia wątroby typu B, wirus zapalenia wątroby typu C, zakażenie wirusem HIV, wirus cytomegalii) lub niektóre leki ( preparaty bizmutu, antybiotyki, sulfonamidy itp.). Patogenetyczny mechanizm powstawania ziarniniakowatości Wegenera jest jeszcze bardziej złożony. Obejmuje nie tylko opady atmosferyczne ( zeznanie) na ścianach naczyń krwionośnych kłębuszków kompleksów immunologicznych, ale także różne zaburzenia interakcji między komórkami układu odpornościowego. Neutrofile odgrywają ważną rolę w uszkodzeniu ścian naczyń krwionośnych w tej chorobie ( krwinki), które gromadzą się w okolicy kłębuszków nerkowych i wytwarzają różne enzymy, które mają na nie szkodliwy wpływ. Uszkodzenie naczyń krwionośnych we wszystkich trzech typach układowego zapalenia naczyń prowadzi do upośledzenia przepuszczalności filtra kłębuszkowego i rozwoju zespołu nerczycowego.
Zakrzepica żył
Zespół nerczycowy można wykryć u pacjentów z zakrzepicą dużych naczyń żylnych ( żyła główna dolna, żyły nerkowe). Zakrzepice tego typu są częstym zjawiskiem w chorobach i stanach związanych z zaburzeniami krzepnięcia krwi ( przyjmowanie doustnych środków antykoncepcyjnych, ciąża, wrodzone choroby układu krzepnięcia krwi itp.). Ponadto zakrzepicę obserwuje się okresowo w niewydolności serca, ogólnoustrojowym zapaleniu naczyń, chorobach nowotworowych ( kiedy naczynia żylne są ściskane z zewnątrz przez złośliwe formacje).W przypadku zakrzepicy w naczyniach żylnych przepływ krwi zostaje zakłócony, co przyczynia się do stagnacji krwi i wsteczności ( przeciwieństwo) zwiększone ciśnienie w tętnicach nerkowych. Wzrost ciśnienia w układzie tętnic kłębuszkowych prowadzi do rozszerzenia ścian naczyń i zwiększonej filtracji osocza. Dlatego też zakrzepica dużych naczyń żylnych, takich jak żyła główna dolna, żyła nerkowa i inne, dość często wiąże się z zespołem nerczycowym. Inne częste przyczyny zakrzepicy w tych żyłach to złośliwe nowotwory nerek, przerzuty, ciężkie odwodnienie ( u dzieci), tętniak aorty, ciężki uraz, posocznica, zapalenie otrzewnej ( zapalenie otrzewnej), zespół antyfosfolipidowy itp.
Choroby alergiczne
W przypadku niektórych patologii alergicznych ( na przykład katar sienny, alergie na żywność, kosmetyki, reakcje alergiczne występujące po ukąszeniach owadów itp.) czasami może rozwinąć się zespół nerczycowy. Mechanizm jego pojawiania się jest na ogół podobny do tego, który występuje w chorobach reumatoidalnych ( na przykład toczeń rumieniowaty układowy) i jest spowodowane gromadzeniem się kompleksów immunologicznych na ścianach naczyń kłębuszków nerkowych, w wyniku czego dochodzi do ich uszkodzenia immunozapalnego, co prowadzi do zakłócenia normalnej przepuszczalności filtra kłębuszkowego i hiperfiltracji ( zwiększona filtracja) płynna część krwi przez nią. W przeciwieństwie do tocznia rumieniowatego układowego, uszkodzenie kłębuszków w chorobach alergicznych ma najczęściej charakter przejściowy. Zespół nerczycowy natychmiast ( lub po krótkim czasie) znika po wyeliminowaniu alergenu ( czynnik etiologiczny wywołujący alergię).Zatrucie substancjami toksycznymi
Zatrucie substancjami toksycznymi dość często prowadzi do uszkodzenia nerek i rozwoju zespołu nerczycowego. Często obserwuje się to, gdy do organizmu pacjenta dostają się różne pestycydy i toksyczne trucizny ( glikol etylenowy, kwas szczawiowy, arsen, kwas octowy, chrom, ołów, pierwiastki radioaktywne, siarczan miedzi, arsyna itp.). W rzadkich przypadkach stosowanie niektórych leków (np. na przykład leki przeciwpadaczkowe, leki bizmutowe, złoto, rtęć, antybiotyki, leki przeciwzakrzepowe, sulfonamidy, witaminy, D-penicylamina) może również powodować zespół nerczycowy.Sam mechanizm rozwoju zespołu nerczycowego w przypadku zatrucia substancjami toksycznymi zawsze zależy od ich rodzaju. Na przykład zatruciu substancjami zawierającymi rtęć towarzyszy upośledzenie oddychania komórkowego komórek kłębuszkowych nerek, co nieuchronnie prowadzi do ich śmierci. W przypadku zatrucia kwasem octowym, siarczanem miedzi, arsyną, które ze swej natury są truciznami hemolitycznymi ( to znaczy substancje niszczące czerwone krwinki), następuje nadmierne odkładanie się wolnej hemoglobiny ( uwalniany podczas rozpadu czerwonych krwinek) w obszarze filtrów kłębuszkowych, co prowadzi do zespołu nerczycowego.
Uszkodzenie tkanki nerek przez substancje toksyczne nazywa się nefropatią toksyczną. Może mieć charakter ostry lub przewlekły. Ostra nefropatia toksyczna zwykle prowadzi do rozwoju ostrego kłębuszkowego zapalenia nerek ( zapalenie kłębuszków nerkowych), a następnie do ostrej niewydolności nerek. Przewlekłej nefropatii towarzyszy pojawienie się przewlekłego kłębuszkowego zapalenia nerek i przewlekłej niewydolności nerek. Zespół nerczycowy w nefropatii toksycznej jest spowodowany właśnie ostrym lub przewlekłym kłębuszkowym zapaleniem nerek.
Klasyfikacja zespołu nerczycowego
 Zespół nerczycowy dzieli się na dwa typy - pierwotny i wtórny. Podział na te typy wynika z pierwotnej przyczyny jej rozwoju. Pierwotny zespół nerczycowy jest spowodowany chorobą nerek. W typie wtórnym zespół nerczycowy pojawia się z powodu obecności patologii u pacjenta, które wpływają przede wszystkim na inne narządy, a nie na nerki. Istnieje również klasyfikacja zespołu nerczycowego w zależności od stopnia jego odpowiedzi na leczenie lekami hormonalnymi ( prednizon). W tej klasyfikacji zespół nerczycowy dzieli się na typy oporne na steroidy i wrażliwe na steroidy.
Zespół nerczycowy dzieli się na dwa typy - pierwotny i wtórny. Podział na te typy wynika z pierwotnej przyczyny jej rozwoju. Pierwotny zespół nerczycowy jest spowodowany chorobą nerek. W typie wtórnym zespół nerczycowy pojawia się z powodu obecności patologii u pacjenta, które wpływają przede wszystkim na inne narządy, a nie na nerki. Istnieje również klasyfikacja zespołu nerczycowego w zależności od stopnia jego odpowiedzi na leczenie lekami hormonalnymi ( prednizon). W tej klasyfikacji zespół nerczycowy dzieli się na typy oporne na steroidy i wrażliwe na steroidy. Pierwotny zespół nerczycowy
Pierwotny zespół nerczycowy rozwija się w przebiegu ostrego lub przewlekłego kłębuszkowego zapalenia nerek ( zapalenie kłębuszków nerkowych) i niektóre genetyczne choroby nerek ( wrodzony zespół nerczycowy). Idiopatyczny zespół nerczycowy jest również klasyfikowany jako pierwotny zespół nerczycowy. W idiopatycznym zespole nerczycowym przyczyna uszkodzenia nerek jest nieznana.Wtórny zespół nerczycowy
Wtórny zespół nerczycowy występuje w przypadku różnych chorób innych narządów i tkanek, na przykład alergii, ogólnoustrojowego zapalenia naczyń, zatrucia substancjami toksycznymi, zakrzepicy żylnej, chorób krwi, cukrzycy, amyloidozy, chorób zakaźnych i reumatycznych, cewkowo-śródmiąższowego zapalenia nerek. Uszkodzeniu tkanki nerkowej w tych patologiach nie zawsze towarzyszy zespół nerczycowy, a w niektórych przypadkach nerki w ogóle nie są dotknięte, dlatego uważa się, że rozwój tego zespołu w tych patologiach jest wtórny.Zespół nerczycowy oporny na sterydy
Zespół nerczycowy oporny na steroidy to zespół nerczycowy, który nie zanika u ludzi ( nie w remisji) po ośmiotygodniowej terapii steroidowej prednizonem.Zespół nerczycowy wrażliwy na sterydy
Zespół nerczycowy wrażliwy na sterydy ( SCNS) obserwuje się u tych pacjentów, którzy wykazują pozytywną odpowiedź na leczenie prednizolonem. Zwykle remisja ( zanik objawów i oznak choroby) Zespół ten występuje po 2 do 4 tygodniach leczenia sterydami. W niektórych przypadkach okres ten może zostać wydłużony do 4–8 tygodni. Nawroty ( ponowne pojawienie się objawów i oznak choroby) zespół nerczycowy może wystąpić po ustąpieniu remisji w trakcie leczenia lub może w ogóle się nie pojawić.Zespół nerczycowy wrażliwy na steroidy dzieli się na kilka typów ( nie nawracająca, rzadko nawracająca, często nawracająca, uzależniona od steroidów). W przypadku nienawracających SSNS nawroty choroby nie występują, remisja patologii jest bardzo długa. W przypadku rzadko nawracających SSNS nawroty występują rzadziej niż dwa razy na 6 miesięcy, a w przypadku często nawracających SSNS nawroty występują co najmniej dwa razy na sześć miesięcy. W SSNS steroidozależnym pojawienie się nawrotów jest zwykle związane z zaprzestaniem terapii hormonalnej prednizolonem; czasami takie nawroty mogą wynikać ze zmniejszenia dawki leku ( prednizon) podjęte w trakcie leczenia.
Objawy zespołu nerczycowego
 Jedynym specyficznym objawem zespołu nerczycowego jest obrzęk. Inne objawy ( na przykład nudności, wymioty, ból serca, osłabienie, zmniejszona wydajność, duszność, zaburzenia wzrostu i rozwoju itp.), które mogą wystąpić u pacjenta z tą patologią, są klasyfikowane jako jej niespecyficzne objawy. Objawy te sumują się. Mogą, ale nie muszą, wystąpić z tym. Obrzęk zawsze stanowi jedno z obowiązkowych kryteriów klinicznych zespołu nerczycowego.
Jedynym specyficznym objawem zespołu nerczycowego jest obrzęk. Inne objawy ( na przykład nudności, wymioty, ból serca, osłabienie, zmniejszona wydajność, duszność, zaburzenia wzrostu i rozwoju itp.), które mogą wystąpić u pacjenta z tą patologią, są klasyfikowane jako jej niespecyficzne objawy. Objawy te sumują się. Mogą, ale nie muszą, wystąpić z tym. Obrzęk zawsze stanowi jedno z obowiązkowych kryteriów klinicznych zespołu nerczycowego. Trudność w diagnozowaniu zespołu nerczycowego polega na tym, że zespół ten ma charakter bardziej laboratoryjny niż kliniczny, ponieważ większość jego objawów określa się na podstawie badań laboratoryjnych i nie rozpoznaje się podczas rutynowego badania pacjenta. Dlatego, aby ustalić, że pacjent ma zespół nerczycowy, nie wystarczy po prostu wykryć obrzęk na jego ciele. W takich przypadkach musi zlecić niezbędne badania laboratoryjne.
Główne objawy obserwowane u pacjentów z zespołem nerczycowym
| Objaw | Mechanizm pojawienia się tego objawu | Jak objawia się ten objaw? |
| Obrzęk | W zespole nerczycowym organizm pacjenta traci przez nerki ogromne ilości białka. Białko to przedostaje się do moczu z osocza krwi. Takim ciągłym stratom towarzyszy spadek ilości białek we krwi. Jedną z funkcji białek osocza jest utrzymanie ciśnienia onkotycznego krwi. Ciśnienie to określa, w jakim kierunku będzie przemieszczał się płyn wewnątrznaczyniowy. Im mniej białek w osoczu, tym niższe jest jego ciśnienie onkotyczne. Jeśli ciśnienie onkotyczne w naczyniach jest niskie, płyn nie pozostaje w nich przez długi czas i opuszcza je, następnie przedostaje się do przestrzeni międzykomórkowych ( ponieważ jest w nich wyższe ciśnienie) różne tkanki bogate w tłuszcz podskórny, co powoduje powstawanie obrzęków. | Nasilenie obrzęku zwykle koreluje ( związany) ze stopniem białkomoczu ( to znaczy intensywność utraty białka z moczem przez pacjenta). Obrzęk z reguły pojawia się najpierw w okolicy twarzy, powiek, dolnej części pleców i narządów płciowych. Ponadto obrzęk rozprzestrzenia się na ręce i nogi, rzadziej na tułów. Częstość występowania i rozkład obrzęków może być różna. Mogą rozwinąć się natychmiast, dosłownie z dnia na dzień, lub mogą pojawiać się stopniowo w ciągu kilku dni, tygodni, a nawet miesięcy. W dotyku opuchnięta skóra jest miękka ( luźny). Jeśli go naciśniesz, natychmiast po tym w miejscu wgłębienia utworzy się dziura. Obszary obrzęku w zespole nerczycowym łatwo się przesuwają. Obrzęk zewnętrznych narządów płciowych utrudnia oddawanie moczu. |
| Bicie serca | U większości pacjentów z zespołem nerczycowym płyn gromadzi się nie tylko zewnętrznie ( pod skórą), powodując obrzęki obwodowe, ale także w różnych jamach ciała. Jeśli w jamie osierdzia gromadzi się płyn ( worek sercowy), wówczas pacjent odczuwa kołatanie serca i ból w okolicy serca. Nagromadzenie płynu w jamie klatki piersiowej ( opłucnej) powoduje duszność. Płyn dostający się do jamy brzusznej przyczynia się do rozwoju wodobrzusza i pojawienia się nudności, wymiotów, biegunki i wzdęć. | Objawy kardiologiczne ( ból, kołatanie serca), są nieco rzadsze niż z przewodu pokarmowego ( nudności, wymioty, biegunka) i płuca ( duszność). Nasilenie tych objawów jest zawsze indywidualne i w dużej mierze zależy od stopnia białkomoczu. Kolejność pojawiania się wszystkich tych objawów może być różna. Objawy żołądkowo-jelitowe zwykle pojawiają się po jedzeniu. Duszność, ból serca i kołatanie serca występują u pacjentów zarówno w spoczynku, jak i podczas wysiłku fizycznego. |
| Ból w okolicy serca | ||
| Duszność | ||
| Mdłości | ||
| Wymiociny | ||
| Biegunka | ||
| Rozdzierający | Pojawienie się łzawienia jest spowodowane obrzękiem spojówki ( błona śluzowa) oko. | Łzawiące oczy są przejściowym objawem zespołu nerczycowego. |
| Zaburzenia wzrostu i rozwoju | Upośledzenie wzrostu i rozwoju następuje w wyniku różnych zaburzeń metabolicznych, które można zidentyfikować w zespole nerczycowym. Na przykład przy tej patologii zmniejsza się ilość mikroelementów w organizmie ( żelazo, cynk, kobalt) i makroelementy ( wapń), odgrywając ogromną rolę w rozwoju i wzroście różnych tkanek ( kości, układ nerwowy, skóra, chrząstka itp.). | U dzieci chorych na zespół nerczycowy od dłuższego czasu dość wyraźnie obserwuje się zaburzenia wzrostu i rozwoju. Takie dzieci często pozostają w tyle za swoimi rówieśnikami w rozwoju, zarówno pod względem ogólnym fizycznym, jak i intelektualnym. |
| Tężyczka | W zespole nerczycowym na skutek zaburzeń metabolizmu wapnia ( jest go bardzo mało we krwi) można zaobserwować ataki konwulsyjne ( Tężyczka). Hipokalcemia ( zmniejszenie stężenia wapnia we krwi) powstaje w wyniku zaburzenia metabolizmu metabolitów ( produkty wymiany) witaminę D w organizmie, która bierze udział w regulacji gospodarki fosforowo-wapniowej. | Tężyczka nie występuje u wszystkich pacjentów. Częściej obserwuje się ją u dzieci i łączy się z objawami osteomalacji i osteoporozy ( spowolnienie wzrostu i rozwoju kości, ich nadmierna kruchość, deformacja szkieletu, rozwój złamań, pojawienie się bólu kości i mięśni itp.). |
| Bladość skóry | Bladość skóry, ból głowy, zmniejszona zdolność do pracy i osłabienie pojawiają się przy zespole nerczycowym z powodu obecności niedokrwistości ( zmniejszenie ilości hemoglobiny i czerwonych krwinek we krwi). | Objawy te są dość częste u pacjentów z zespołem nerczycowym. Pojawiają się okresowo lub są w nich obecne stale. Ich intensywność jest zawsze indywidualna. |
| Ból głowy | ||
| Zmniejszona zdolność do pracy | ||
| Słabość | ||
| Przybranie na wadze | Przyrost masy ciała jest spowodowany gromadzeniem się dodatkowego płynu w tkance tłuszczowej podskórnej i różnych jamach ciała ( klatka piersiowa, brzuch itp.). | Wzrost masy ciała następuje w wyniku gromadzenia się wolnego płynu w tkankach. Tempa jego wzrostu nie da się przewidzieć, gdyż zależy ono od wielu czynników ( odżywianie pacjenta, obecność dodatkowych chorób, nasilenie zespołu nerczycowego itp.). |
| Zmiany dystroficzne w skórze i jej przydatkach | Zmiany dystroficzne w skórze i jej przydatkach ( paznokcie, włosy) w zespole nerczycowym spowodowane są zaburzeniami metabolizmu mikroelementów ( cynk, żelazo, kobalt, miedź) i spadek ich stężenia we krwi. | Skóra z zespołem nerczycowym jest sucha, szorstka i często się łuszczy. Widać na nim pęknięcia. Włosy i paznokcie stają się łamliwe i matowe. |
Objawy zespołu nerczycowego
Zespół nerczycowy charakteryzuje się pojawieniem się pewnych objawów u pacjenta. Prawie wszystkie te znaki odnoszą się do wskaźników laboratoryjnych, dlatego określa się je poprzez przeprowadzenie specjalnych badań. Główne zmiany obserwowane w zespole nerczycowym można zidentyfikować na podstawie pełnej morfologii krwi, biochemicznego badania krwi, badania układu hemostatycznego i ogólnej analizy moczu. Głównym objawem zespołu nerczycowego w ogólnym badaniu moczu jest masywny białkomocz ( wydalanie białka z moczem), w którym całkowita zawartość białka w moczu powinna przekraczać 3,0 – 3,5 grama na dobę. Taka utrata białka jest jednym z głównych kryteriów zespołu nerczycowego u dorosłych ( oprócz obrzęków, hipoproteinemii i hipoalbuminemii).U dzieci stopień białkomoczu oblicza się na podstawie masy ciała. W zespole nerczycowym ilość białka traconego przez nerki powinna przekraczać 50 mg na kilogram masy ciała na dzień. Oprócz białkomoczu, dość często można zaobserwować leukocyturię w ogólnym badaniu moczu w zespole nerczycowym ( pojawienie się leukocytów w moczu) i krwiomocz ( pojawienie się czerwonych krwinek w moczu). Hiperaminoacyduria występuje znacznie rzadziej ( ), cukromocz ( ), hiperfosfaturia ( ).
Głównymi objawami zespołu nerczycowego w biochemicznym badaniu krwi są hipoproteinemia ( ), hipoalbuminemia ( zmniejszenie stężenia albumin we krwi), hiperlipidemia ( ) i wtórne - wzrost mocznika, zmniejszenie ilości żelaza, cynku, kobaltu, wapnia we krwi. Wystąpienie hipoproteinemii w zespole nerczycowym jest spowodowane nie tylko uszkodzeniem filtra kłębuszkowego i bezpośrednią utratą białka osocza z moczem, co obserwuje się we wszystkich chorobach powodujących ten zespół. Część białek osocza w zespole nerczycowym jest usuwana z łożyska naczyniowego i ulega intensywnemu katabolizmowi ( proces rozkładu) w różnych tkankach. Ponadto w przypadku tego zespołu wiele białek w wyniku rozwoju obrzęku obwodowego ma tendencję do opuszczania naczyń do tkanki śródmiąższowej ( międzykomórkowy) tekstylny.
Całkowita zawartość białka w surowicy krwi w zespole nerczycowym zmniejsza się do 25–40 g/l. Takie zmiany wskazują na dość wyraźny stopień hipoproteinemii. Mechanizmy rozwoju hipoalbuminemii w zespole nerczycowym są podobne do tych, które powodują wystąpienie hipoproteinemii. Przy tej patologii stężenie albumin w osoczu krwi może spaść do 8–35 g/l. Ponieważ albuminy pełnią wiele ważnych funkcji w układzie krążenia ( na przykład transportują hormony, leki, minerały, wiążą różne toksyczne metabolity i przenoszą je do wątroby itp.), wówczas spadek ich stężenia prowadzi do zaburzeń metabolicznych ( metabolizm) na całym ciele. Albumina pomaga również w utrzymaniu ciśnienia onkotycznego krwi. Dlatego ich spadkowi towarzyszy jeszcze większe nasilenie obrzęków obwodowych.
Hiperlipidemia nie jest wartością wyjściową ( opcjonalny) kryterium rozpoznania zespołu nerczycowego, ale jest jednym z głównych ( bardzo częste, ale nie zawsze występujące) jego znaki. Hiperlipidemia to ogólne określenie wzrostu ilości tłuszczu we krwi pacjenta, ale w swej istocie obejmuje nieprawidłowe zmiany kilku parametrów ( niektóre z nich obejmują nie tylko tłuszcze). W szczególności w przypadku zespołu nerczycowego wzrasta stężenie cholesterolu całkowitego, nieestryfikowanych kwasów tłuszczowych, trójglicerydów i lipoprotein o małej gęstości we krwi ( LDL), apoproteina B.
Pochodzenie hiperlipidemii w tym zespole wyjaśnia kilka teorii. Najważniejszym z nich jest ten oparty na mechanizmie hipoalbuminemii. Faktem jest, że hipoalbuminemia stymuluje syntezę w wątrobie zwiększonej ilości białek osocza krwi i specjalnych transporterów ( lipoproteiny), które transportują tłuszcze we krwi. Ponieważ pacjent ma zespół nerczycowy, większość białka wytwarzanego w wątrobie jest tracona przez nerki ( natomiast podwyższona ilość lipoprotein we krwi utrzymuje się i stopniowo wzrasta, co pośrednio przyczynia się do gromadzenia się tłuszczów).
Inna teoria sugeruje, że hiperlipidemia w zespole nerczycowym wynika częściowo z upośledzenia procesów rozkładu ( katabolizm) tłuszcze, w wyniku zakłócenia działania niektórych enzymów ( na przykład lipazy lipoproteinowe) odpowiedzialnych za ten proces. Obecność hiperlipidemii w zespole nerczycowym ma szkodliwy wpływ na stan układu sercowo-naczyniowego ( sprzyja rozwojowi miażdżycy) i pogarsza rokowanie samego zespołu, ponieważ zwiększona zawartość tłuszczów we krwi ostatecznie prowadzi do ich odkładania się w strukturach kłębuszków nerkowych ( szczególnie te, które są uszkodzone). Nagromadzenie tłuszczu w kłębuszkach stymuluje rozwój w nich zmian zapalnych i sklerotycznych, które przyczyniają się do wzmocnienia zespołu nerczycowego.
Zmiany w układzie hemostatycznym ( to znaczy układ krzepnięcia krwi) w zespole nerczycowym wpływają na jego połączenie komórkowe i krzepnięcie osocza. Jeśli mówimy o zmianach w jednostce komórkowej, to tutaj obserwuje się głównie zmiany patologiczne w płytkach krwi, które nabywają zwiększoną zdolność do adhezji ( przyczepność do dowolnej powierzchni, zwykle do śródbłonka naczyniowego) i agregacji ( płytki krwi sklejają się ze sobą). Jest to spowodowane wzrostem ilości fibrynogenu w osoczu krwi, a także hiperlipidemią ( zwiększona ilość tłuszczów we krwi), hipoalbuminemia ( zmniejszenie ilości albumin we krwi) oraz zmniejszenie wytwarzania tlenku azotu w komórkach śródbłonka naczyń, co zapobiega nadmiernej agregacji płytek krwi.
W powiązaniu hemostazy z krzepnięciem osocza, oprócz zwiększenia fibrynogenu wspomnianego już powyżej, wzrasta również stężenie niektórych czynników krzepnięcia we krwi ( ). Oprócz funkcjonowania układu krzepnięcia krwi w zespole nerczycowym zaburzone jest także funkcjonowanie układu przeciwzakrzepowego, który normalnie równoważy się z układem krzepnięcia i kontroluje jego działanie. Do zaburzeń w układzie antykoagulacyjnym dochodzi w układzie fibrynolizy, który odpowiada za rozkład ( resorpcja) nowe skrzepy krwi w naczyniach. Zaburzenia te spowodowane są utratą z moczem głównych składników układu fibrynolizy ( głównie plazminogen). W zespole nerczycowym pacjent traci przez nerki wystarczającą ilość naturalnych antykoagulantów ( antytrombina III, białko S), zapobiegając tworzeniu się skrzepów krwi w naczyniach krwionośnych. W związku z tak rozległymi i poważnymi zmianami w układzie hemostatycznym u pacjentów z zespołem nerczycowym bardzo często dochodzi do zakrzepicy żył głębokich nóg, żył nerkowych, tętnic wieńcowych oraz powikłań zakrzepowo-zatorowych ( najczęściej - zatorowość płucna - PE).
Rozpoznanie zespołu nerczycowego
 Rozpoznanie zespołu nerczycowego stawia się na podstawie wyników klinicznych ( wykonanie wywiadu, badanie palpacyjne, badanie pacjenta) i laboratorium ( ogólne, biochemiczne badanie krwi, ogólne badanie moczu, badanie stanu układu hemostatycznego) badania. Ważną częścią diagnozowania tego zespołu jest ustalenie jego przyczyny ( ponieważ zespół nerczycowy nie jest chorobą niezależną, ale pojawia się na tle różnych innych chorób). W tym celu przepisywane są nie tylko metody stosowane do diagnozowania samego zespołu nerczycowego, ale także inne badania, na przykład metody badań nad promieniowaniem ( USG, tomografia komputerowa, rezonans magnetyczny), inne badania laboratoryjne ( immunologiczne, genetyczne badanie krwi, badanie moczu według Nechiporenko, według Zimnitsky'ego itp.), biopsja nerki, elektrokardiogram ( EKG), urografia, scyntygrafia, radiografia płuc itp. Te dodatkowe badania pomagają nie tylko wykryć podstawową patologię, ale także ustalić różne powikłania zespołu nerczycowego.
Rozpoznanie zespołu nerczycowego stawia się na podstawie wyników klinicznych ( wykonanie wywiadu, badanie palpacyjne, badanie pacjenta) i laboratorium ( ogólne, biochemiczne badanie krwi, ogólne badanie moczu, badanie stanu układu hemostatycznego) badania. Ważną częścią diagnozowania tego zespołu jest ustalenie jego przyczyny ( ponieważ zespół nerczycowy nie jest chorobą niezależną, ale pojawia się na tle różnych innych chorób). W tym celu przepisywane są nie tylko metody stosowane do diagnozowania samego zespołu nerczycowego, ale także inne badania, na przykład metody badań nad promieniowaniem ( USG, tomografia komputerowa, rezonans magnetyczny), inne badania laboratoryjne ( immunologiczne, genetyczne badanie krwi, badanie moczu według Nechiporenko, według Zimnitsky'ego itp.), biopsja nerki, elektrokardiogram ( EKG), urografia, scyntygrafia, radiografia płuc itp. Te dodatkowe badania pomagają nie tylko wykryć podstawową patologię, ale także ustalić różne powikłania zespołu nerczycowego. Metody diagnozowania zespołu nerczycowego
| Nazwa metody | Metodologia | Jakie objawy zespołu nerczycowego ujawnia ta metoda? |
| Zabieranie historii | Historia ( dane anamnestyczne) to informacja, którą lekarz uzyskuje podczas przesłuchania pacjenta w trakcie konsultacji lekarskiej. Dane anamnestyczne obejmują nie tylko skargi pacjenta, ale także inne ważne informacje dotyczące okoliczności wystąpienia choroby, jej przebiegu klinicznego, a także warunków życia samego pacjenta. | W procesie zbierania wywiadu można wykryć główne objawy zespołu nerczycowego ( na przykład obrzęk, nudności, wymioty, ból serca, osłabienie, zmniejszona wydajność, duszność, zaburzenia wzrostu i rozwoju itp.), kolejność ich pojawiania się i intensywność. Ważnym krokiem w zbieraniu wywiadu jest ustalenie, czy u pacjenta występują choroby nerek lub trzustki ( cukrzyca), naczyń krwionośnych, chorób reumatycznych oraz stosowania różnych substancji toksycznych, które mogą przyczynić się do rozwoju zespołu nerczycowego. |
| Badanie pacjenta | Pacjent jest badany przez lekarza podczas konsultacji. Istotą tej metody jest wizualne badanie zewnętrznej powłoki ciała pacjenta w celu wykrycia nieprawidłowych zmian. | W zespole nerczycowym zmiany najczęściej stwierdzane są w skórze i jej pochodnych ( włosy, paznokcie), układ mięśniowy, stawy. Skóra pacjentów jest zwykle obrzęknięta, ze zmianami dystroficznymi ( łuszcząca się, popękana, blada, sucha), włosy i paznokcie są łamliwe i matowe. Po ustąpieniu obrzęku można wykryć zanik mięśni ( spadek masy mięśniowej). Niektóre stawy mogą ulec powiększeniu z powodu gromadzenia się w nich płynu. |
| Palpacja | Palpacja ( palpacja) lekarz podczas badania bada wybrane obszary ciała pacjenta. | Głównymi objawami, które można wykryć palpacją, jest powiększenie wątroby ( powiększenie wątroby) i obrzęk. Obrzęk jest głównym objawem klinicznym zespołu nerczycowego. Niewielki obrzęk może nie zostać wykryty podczas normalnego badania wzrokowego. W takich przypadkach pomocne jest badanie palpacyjne. Lekarz potrzebuje tego, aby wyjaśnić charakter obrzęku. Obrzęk w zespole nerczycowym jest miękki, łatwo się przesuwa i ma konsystencję ciasta. |
| Ogólna analiza krwi | Krew do badań ogólnych i biochemicznych pobiera się z żyły łokciowej rano, na czczo. Następnie trafia do laboratorium, gdzie jest analizowany w specjalnych analizatorach biochemicznych i hematologicznych. | Ogólne badanie krwi w kierunku zespołu nerczycowego może ujawnić niedokrwistość ( zmniejszenie liczby czerwonych krwinek i hemoglobiny), wzrost ESR ( szybkość sedymentacji erytrocytów), eozynofilia ( zwiększone stężenie eozynofilów we krwi), leukocytoza ( zwiększenie liczby białych krwinek) i limfocytoza ( wzrost liczby limfocytów). |
| Chemia krwi | Biochemiczne badanie krwi pomaga wykryć pewne zmiany w składzie biochemicznym krwi pacjenta, na przykład hipoproteinemię ( zmniejszenie całkowitego białka we krwi), hipoalbuminemia ( zmniejszenie stężenia albumin we krwi), wzrost stężenia cholesterolu, nieestryfikowanych kwasów tłuszczowych, trójglicerydów, lipoprotein o małej gęstości ( LDL), apoproteina B, mocznik, kreatynina, zmniejszona ilość żelaza, cynku, kobaltu, wapnia. | |
| Ogólna analiza moczu | Zbiórkę moczu przeprowadza się rano. Mocz należy zbierać do sterylnych, plastikowych pojemników o pojemności 200 ml. Pobrany mocz należy następnie dostarczyć do laboratorium, gdzie zostanie poddany analizie biochemicznej i mikroskopowej. | Głównym objawem zespołu nerczycowego w ogólnym badaniu moczu u dorosłych jest ciężki białkomocz ( wydalanie białka z moczem), w którym całkowita zawartość białka w moczu przekracza 3,0 – 3,5 grama na dobę. U dzieci białkomocz charakterystyczny dla zespołu nerczycowego powinien wynosić 50 mg/kg masy ciała/dobę lub więcej. Czasami z tym zespołem występuje leukocyturia ( pojawienie się leukocytów w moczu), krwiomocz ( pojawienie się czerwonych krwinek w moczu), hiperaminoacydurię ( wydalanie zwiększonej ilości aminokwasów z moczem), cukromocz ( zwiększone stężenie glukozy w moczu), hiperfosfaturia ( wydalanie zwiększonych ilości fosforanów z moczem). |
| Badanie układu hemostazy | Aby zbadać układ hemostazy, rano pobiera się krew żylną na czczo z żyły łokciowej. Następnie krew umieszcza się w specjalnych urządzeniach ( koagulometry i agregometry), które obliczają główne wskaźniki układu hemostazy. | W zespole nerczycowym zwiększa się adhezja i agregacja płytek krwi, hiperfibrynogenemia ( zwiększenie ilości fibrynogenu we krwi), zwiększone stężenia niektórych czynników krzepnięcia ( II, V, VII, VIII, XIII, czynnik von Willebranda), spadek plazminogenu, antytrombiny III i białka S. Trombocytoza ( wzrost liczby płytek krwi) jest rzadko wykrywany w zespole nerczycowym. |
Leczenie zespołu nerczycowego
 Leczenie zespołu nerczycowego powinno być prowadzone w trzech głównych obszarach. W pierwszej kolejności należy leczyć podstawową patologię ( na przykład alergie, cukrzyca, choroby zakaźne itp.), co spowodowało pojawienie się tego syndromu. Dawki wszystkich leków i ich wybór w takich przypadkach zależą od choroby, która spowodowała zespół nerczycowy, jej nasilenia, ciężkości samego zespołu, ogólnego stanu pacjenta, obecności upośledzenia funkcji różnych narządów w organizmie pacjent ( serce, nerki, wątroba, jelita itp.), jego wiek itp.
Leczenie zespołu nerczycowego powinno być prowadzone w trzech głównych obszarach. W pierwszej kolejności należy leczyć podstawową patologię ( na przykład alergie, cukrzyca, choroby zakaźne itp.), co spowodowało pojawienie się tego syndromu. Dawki wszystkich leków i ich wybór w takich przypadkach zależą od choroby, która spowodowała zespół nerczycowy, jej nasilenia, ciężkości samego zespołu, ogólnego stanu pacjenta, obecności upośledzenia funkcji różnych narządów w organizmie pacjent ( serce, nerki, wątroba, jelita itp.), jego wiek itp. Drugim kierunkiem leczenia jest leczenie objawowe i patogenetyczne samego zespołu, którego celem jest wyeliminowanie obrzęków i zmniejszenie białkomoczu ( wydalanie białka z moczem), przywrócenie równowagi lipidowej i utrzymanie prawidłowego funkcjonowania układu hemostatycznego.
Aby zmniejszyć obrzęk, przepisuje się leki moczopędne ( furosemid, weroszpiron). Czasami leki moczopędne ( leki moczopędne) są przepisywane razem z preparatami dekstranowymi ( reopoliglucyna i reogluman), które poprawiają mikrokrążenie i są zamiennikami osocza. W przypadku bardzo ciężkich obrzęków przepisuje się albuminę bez soli ( w celu skorygowania całkowitego poziomu białka w osoczu krwi). Aby zmniejszyć wydalanie białka z moczem, przepisuje się glukokortykoidy ( prednizolon, metyloprednizolon), cytostatyki ( azatiopryna, cyklosporyna, cyklofosfamid, chlorobutyna, mykofenolan mofetylu itp.), inhibitory ACE ( ramipril, enalapril, lizynopryl). Glukokortykoidy i cytostatyki działają immunosupresyjnie na układ odpornościowy pacjenta, dzięki czemu pomagają zmniejszyć procesy zapalne w kłębuszkach nerkowych, a tym samym zmniejszyć białkomocz.
Przeciwbiałkomoczowe działanie inhibitorów ACE polega na tym, że leki te pomagają zmniejszyć ciśnienie wewnątrzkłębuszkowe w naczyniach włosowatych kłębuszków, a także zmniejszają przepuszczalność filtra kłębuszkowego dla dużych białek. Ponadto inhibitory ACE stosuje się w przypadku zespołu nerczycowego w przypadkach, gdy wzrasta ogólnoustrojowe ciśnienie krwi pacjenta. Aby przywrócić równowagę lipidową, lekarze zwykle przepisują inhibitory reduktazy HMG-CoA ( lowastatyna), fibraty ( fenofibrat, gemfibrozyl), probukol, kwas nikotynowy. Antykoagulanty ( heparyna) i leki przeciwpłytkowe ( dipirydamol, aspiryna) są niezbędne takim pacjentom do utrzymania prawidłowego funkcjonowania układu hemostatycznego i zapobiegania zakrzepicy.
Trzecim kierunkiem leczenia zespołu nerczycowego jest terapia mająca na celu zapobieganie i eliminowanie jego powikłań ( przełom nerczycowy, zakrzepica, choroby zakaźne, ostra niewydolność nerek, alergie, obrzęk mózgu i siatkówki). Wybór leków i ich dawkowanie w tym kierunku zależy od wielu czynników ( stan pacjenta, nasilenie zespołu nerczycowego, reakcja organizmu na trwające leczenie etiotropowe, obecność chorób innych narządów u pacjenta itp.), określając możliwość wystąpienia konkretnego powikłania.
Dieta na zespół nerczycowy
 W przypadku zespołu nerczycowego konieczne jest ograniczenie spożycia soli kuchennej do 3 gramów dziennie. Jest to konieczne, aby zmniejszyć ilość chlorku sodu przedostającego się do organizmu, który jest jednym z czynników powodujących rozwój obrzęku w zespole nerczycowym. Wskazane jest wykluczenie z diety wszystkich słonych potraw ( pikle, marynaty, przyprawy, ryby itp.). Szczególnie ważne jest, aby nie spożywać słonych potraw, gdy obrzęk się zwiększa. Pomimo tego, że przy tym zespole dochodzi do znacznej utraty białka w moczu, spożywanie znacznych ilości białka lub dożylne podanie białek nie poprawia stanu takich pacjentów, dlatego zaleca się stosowanie diety niskobiałkowej .
W przypadku zespołu nerczycowego konieczne jest ograniczenie spożycia soli kuchennej do 3 gramów dziennie. Jest to konieczne, aby zmniejszyć ilość chlorku sodu przedostającego się do organizmu, który jest jednym z czynników powodujących rozwój obrzęku w zespole nerczycowym. Wskazane jest wykluczenie z diety wszystkich słonych potraw ( pikle, marynaty, przyprawy, ryby itp.). Szczególnie ważne jest, aby nie spożywać słonych potraw, gdy obrzęk się zwiększa. Pomimo tego, że przy tym zespole dochodzi do znacznej utraty białka w moczu, spożywanie znacznych ilości białka lub dożylne podanie białek nie poprawia stanu takich pacjentów, dlatego zaleca się stosowanie diety niskobiałkowej . Dzienne spożycie białka u takich pacjentów należy obliczać na podstawie masy ciała ( 0,8 – 1,0 g/kg). Oprócz soli i białka wszyscy pacjenci z zespołem nerczycowym powinni również ograniczyć spożycie tłuszczów ( do 70 – 85 g) na dzień. Środek ten pozwala wyrównać intensywność hiperlipidemii ( stan związany ze zwiększoną ilością tłuszczu we krwi), która dość często występuje u pacjentów z zespołem nerczycowym i stanowi czynnik ryzyka rozwoju miażdżycy.
Pokarmy, które możesz, a których nie możesz jeść, jeśli masz zespół nerczycowy
| Można spożywać | Nie można spożywać |
|
|

Jak długo może trwać zespół nerczycowy?
 Trudno dokładnie określić, jak długo może trwać zespół nerczycowy, ponieważ jego przebieg i rokowanie zależą od wielu różnych czynników ( wiek pacjenta, charakter uszkodzenia nerek, rodzaj choroby podstawowej, czas jej trwania, adekwatność stosowanych leków, obecność powikłań itp.). Jednym z ważnych klinicznych wskaźników prognostycznych zespołu nerczycowego jest stopień jego odpowiedzi na terapię hormonalną i immunosupresyjną. Jeśli u pacjenta rozwinie się steroidooporny zespół nerczycowy, rokowanie choroby jest niekorzystne. Jeśli utrzyma się ta sama aktywność, zespół nerczycowy osiągnie terminalne stadium przewlekłej niewydolności nerek za 5–10 lat.
Trudno dokładnie określić, jak długo może trwać zespół nerczycowy, ponieważ jego przebieg i rokowanie zależą od wielu różnych czynników ( wiek pacjenta, charakter uszkodzenia nerek, rodzaj choroby podstawowej, czas jej trwania, adekwatność stosowanych leków, obecność powikłań itp.). Jednym z ważnych klinicznych wskaźników prognostycznych zespołu nerczycowego jest stopień jego odpowiedzi na terapię hormonalną i immunosupresyjną. Jeśli u pacjenta rozwinie się steroidooporny zespół nerczycowy, rokowanie choroby jest niekorzystne. Jeśli utrzyma się ta sama aktywność, zespół nerczycowy osiągnie terminalne stadium przewlekłej niewydolności nerek za 5–10 lat. W zespole nerczycowym wrażliwym na steroidy remisja ( przejście patologii do formy nieaktywnej), w większości przypadków obserwowane po 2–8 tygodniach intensywnego leczenia. Jedyną wadą tej postaci zespołu nerczycowego jest to, że po wejściu w remisję może pojawić się ponownie, to znaczy może nastąpić nawrót ( ponowne zaostrzenie). Przewidywanie ryzyka nawrotu zespołu nerczycowego wrażliwego na steroidy jest równie trudne, jak przewidzenie całkowitego czasu trwania tego zespołu u pacjenta.
Czy zespół nerczycowy leczy się środkami ludowymi?
 Nie zaleca się leczenia zespołu nerczycowego środkami ludowymi ze względu na ich strasznie niską skuteczność. Ponadto leki te nie są w stanie wyeliminować większości głównych patologii, które przyczyniają się do pojawienia się zespołu nerczycowego. Warto również przypomnieć, że pacjent najczęściej nie jest w stanie samodzielnie rozpoznać obecności zespołu nerczycowego u siebie lub swoich bliskich, ponieważ dla bliskich mu zespół ten ma charakter bardziej laboratoryjny niż kliniczny. Obrzęki obwodowe obserwuje się nie tylko w przypadku zespołu nerczycowego, ale także innych chorób, na przykład niewydolności serca, marskości wątroby, zespołu Parhona, amyloidozy jelitowej, nowotworów wątroby, choroby Leśniowskiego-Crohna itp. Dlatego też, gdy wystąpi zespół obrzękowy, nie należy natychmiast pomyśl o tym, że u pacjenta rozwinął się zespół nerczycowy.
Nie zaleca się leczenia zespołu nerczycowego środkami ludowymi ze względu na ich strasznie niską skuteczność. Ponadto leki te nie są w stanie wyeliminować większości głównych patologii, które przyczyniają się do pojawienia się zespołu nerczycowego. Warto również przypomnieć, że pacjent najczęściej nie jest w stanie samodzielnie rozpoznać obecności zespołu nerczycowego u siebie lub swoich bliskich, ponieważ dla bliskich mu zespół ten ma charakter bardziej laboratoryjny niż kliniczny. Obrzęki obwodowe obserwuje się nie tylko w przypadku zespołu nerczycowego, ale także innych chorób, na przykład niewydolności serca, marskości wątroby, zespołu Parhona, amyloidozy jelitowej, nowotworów wątroby, choroby Leśniowskiego-Crohna itp. Dlatego też, gdy wystąpi zespół obrzękowy, nie należy natychmiast pomyśl o tym, że u pacjenta rozwinął się zespół nerczycowy. Obrzęk jest tylko jednym z głównych kryteriów diagnozowania tego zespołu. Bez badań laboratoryjnych nie można z całą pewnością stwierdzić, czy pacjent ją ma, czy nie. Jeśli pacjent wie na pewno, że ma zespół nerczycowy i nadal chce wypróbować niektóre środki ludowe, w takim przypadku przed ich użyciem należy skonsultować się z lekarzem, ponieważ wiele środków ludowych ma skutki uboczne, które mogą niekorzystnie wpływać na przebieg terapii lekowej.
Jaka jest różnica między zespołem nerczycowym a zespołem nerczycowym?
 Zespół nerczycowy, podobnie jak zespół nerczycowy, nie jest odrębną chorobą. Pojawia się, gdy kłębuszki ulegają zapaleniu. Proces zapalny w zespole nerczycowym jest zwykle spowodowany uszkodzeniem struktur kłębuszków nerkowych przez układ odpornościowy pacjenta. W zespole nerczycowym, w przeciwieństwie do zespołu nerczycowego, pacjent musi mieć nadciśnienie tętnicze ( wysokie ciśnienie krwi) i zespół moczowy ( pojawienie się w moczu czerwonych krwinek, białka w ilościach poniżej 3,0 – 3,5 g/l, leukocytów i wałeczków). Obrzęk może również wystąpić w przypadku zespołu nerczycowego. W większości są one jednak ledwo zauważalne i zlokalizowane są głównie na twarzy, szczególnie w okolicy powiek. Czasami w przypadku zespołu nerczycowego paliczki palców i przedramion obu rąk stają się silnie spuchnięte. Rozwój obrzęku w tym zespole wynika bardziej z zatrzymania sodu w organizmie niż z braku białek we krwi ( z reguły nie obserwuje się ciężkiego niedoboru białek we krwi w zespole nerczycowym), jak ma to miejsce w zespole nerczycowym.
Zespół nerczycowy, podobnie jak zespół nerczycowy, nie jest odrębną chorobą. Pojawia się, gdy kłębuszki ulegają zapaleniu. Proces zapalny w zespole nerczycowym jest zwykle spowodowany uszkodzeniem struktur kłębuszków nerkowych przez układ odpornościowy pacjenta. W zespole nerczycowym, w przeciwieństwie do zespołu nerczycowego, pacjent musi mieć nadciśnienie tętnicze ( wysokie ciśnienie krwi) i zespół moczowy ( pojawienie się w moczu czerwonych krwinek, białka w ilościach poniżej 3,0 – 3,5 g/l, leukocytów i wałeczków). Obrzęk może również wystąpić w przypadku zespołu nerczycowego. W większości są one jednak ledwo zauważalne i zlokalizowane są głównie na twarzy, szczególnie w okolicy powiek. Czasami w przypadku zespołu nerczycowego paliczki palców i przedramion obu rąk stają się silnie spuchnięte. Rozwój obrzęku w tym zespole wynika bardziej z zatrzymania sodu w organizmie niż z braku białek we krwi ( z reguły nie obserwuje się ciężkiego niedoboru białek we krwi w zespole nerczycowym), jak ma to miejsce w zespole nerczycowym. Jakie są możliwe powikłania zespołu nerczycowego?
 Występowanie powikłań w zespole nerczycowym zależy od wielu czynników (m.in. rodzaj podstawowej patologii, która spowodowała ten zespół, jego nasilenie, obecność dodatkowych chorób u pacjenta, wiek pacjenta itp.). Większość z tych powikłań jest dość poważna i może zagrażać życiu pacjenta, dlatego bardzo ważna jest świadomość możliwości ich wystąpienia i zapobieganie ich rozwojowi. W zdecydowanej większości przypadków powikłania zespołu nerczycowego towarzyszą toczniowi rumieniowatemu układowemu, układowemu zapaleniu naczyń, amyloidozie nerek i cukrzycy.
Występowanie powikłań w zespole nerczycowym zależy od wielu czynników (m.in. rodzaj podstawowej patologii, która spowodowała ten zespół, jego nasilenie, obecność dodatkowych chorób u pacjenta, wiek pacjenta itp.). Większość z tych powikłań jest dość poważna i może zagrażać życiu pacjenta, dlatego bardzo ważna jest świadomość możliwości ich wystąpienia i zapobieganie ich rozwojowi. W zdecydowanej większości przypadków powikłania zespołu nerczycowego towarzyszą toczniowi rumieniowatemu układowemu, układowemu zapaleniu naczyń, amyloidozie nerek i cukrzycy. Główne powikłania zespołu nerczycowego to:
- infekcje;
- obrzęk siatkówki i mózgu;
- ostra niewydolność nerek;
- kryzys nerczycowy;
- alergia;
- zaburzenia naczyniowe.
W przypadku zespołu nerczycowego pacjenci często doświadczają różnych powikłań zakaźnych. Jest to spowodowane spadkiem ogólnego oporu ( opór) swojego organizmu na tle ciągłej utraty białka i frakcji gamma globulin z moczem ( przeciwciała). Ponadto podczas leczenia tej patologii lekarze często przepisują steroidowe leki przeciwzapalne ( glukokortykoidy), którego jednym ze skutków ubocznych jest immunosupresja ( tłumienie aktywności układu odpornościowego). Zespół nerczycowy zwykle wiąże się z różnymi infekcjami bakteryjnymi, takimi jak zapalenie płuc ( zapalenie płuc), zapalenie opłucnej ( zapalenie opłucnej), ropniak opłucnej ( gromadzenie się ropy w jamie opłucnej), zapalenie otrzewnej ( zapalenie otrzewnej), posocznica, róża skórna. Czasami mogą wystąpić infekcje wirusowe i grzybicze.
Obrzęk siatkówki i mózgu
W niektórych przypadkach zespół nerczycowy może powodować problemy ze wzrokiem. Jest to spowodowane obrzękiem siatkówki. Siatkówka to jedna z warstw oka, w której zlokalizowane są komórki fotoreceptorowe odpowiedzialne za widzenie. Im bardziej wyraźny obrzęk siatkówki, tym bardziej upośledzona jest funkcja wzrokowa oczu. Długotrwały obrzęk może prowadzić do utraty wzroku, dlatego bardzo ważne jest, aby go wykryć i wyeliminować na czas. Obrzęk siatkówki w zespole nerczycowym jest zjawiskiem przejściowym, ustępuje natychmiast po uzupełnieniu wymaganego poziomu albumin we krwi i ustąpieniu obrzęków w innych częściach ciała. Obrzęk tkanki mózgowej jest bardzo poważnym powikłaniem zespołu nerczycowego. Taki obrzęk pojawia się bardzo rzadko i z reguły występuje przy masywnym obrzęku ciała. Jej głównymi objawami są letarg i silny letarg pacjenta. W takich przypadkach wymagana jest obowiązkowa interwencja medyczna, ponieważ obrzęk mózgu może przekształcić się w śpiączkę mózgową.
Ostra niewydolność nerek
Ostra niewydolność nerek ( ogranicznik przepięć) to patologia, w której nerki nagle przestają wykonywać swoje główne funkcje ( przeprowadzić filtrację i reabsorpcję) w pełni. AKI nie występuje często w zespole nerczycowym. Przyczynami jego pojawienia się są zwykle zakrzepica żył nerkowych, posocznica, wstrząs hipowolemiczny ( zespół spowodowany zmniejszeniem objętości krwi krążącej), niektóre leki ( niesteroidowe leki przeciwzapalne, leki moczopędne). Powikłanie to obserwuje się głównie u dzieci i osób starszych. Jej głównymi objawami są skąpomocz ( zmniejszenie objętości moczu wydalanego w ciągu dnia), częstoskurcz ( przyspieszone tętno), osłabienie, zażółcenie skóry, podwyższone ciśnienie krwi, nudności, ból brzucha, hiperkaliemia ( zwiększenie stężenia potasu we krwi), duszność, zwiększone stężenie kreatyniny i mocznika we krwi.
Kryzys nerczycowy
Przełom nerczycowy jest jednym z najcięższych powikłań zespołu nerczycowego, które czasami prowadzi do śmierci. Kryzys nerczycowy to sytuacja, w której następuje gwałtowne pogorszenie stanu ogólnego pacjentów z ciężkim zespołem nerczycowym, charakteryzująca się rozległymi obrzękami różnych części ciała, masywnymi wysiękami w jamie ( klatka piersiowa, brzuch), znaczna hipoalbuminemia ( przy którym stężenie albumin w osoczu krwi spada do 10 g/l) i hipowolemia ( gdy całkowita objętość krążącej krwi zmniejsza się o 50–60% poniżej normy). W znacznej liczbie przypadków kryzys ten rozwija się samoistnie i nieoczekiwanie.
Głównymi objawami przełomu nerczycowego są silny ból brzucha, wędrujący rumień przypominający różę ( zaczerwienienie) na skórze, zmiany ciśnienia krwi ( może wzrosnąć lub zmniejszyć), podwyższona temperatura ciała, leukocytoza ( zwiększenie liczby leukocytów we krwi), leukocyturia ( obecność leukocytów w moczu). Najczęściej kryzys nerczycowy pojawia się w przypadku zespołu nerczycowego spowodowanego przewlekłym kłębuszkowym zapaleniem nerek, cukrzycą, toczniowym zapaleniem nerek ( uszkodzenie nerek spowodowane toczniem rumieniowatym układowym).
Czynnikami prowokującymi, które przyczyniają się do jego wystąpienia, jest nieodpowiednia terapia lekami moczopędnymi ( w którym następuje szybki i znaczny spadek całkowitej objętości krwi krążącej), a także biegunka, niektóre powikłania infekcyjne zespołu nerczycowego ( infekcje jelitowe, zapalenie płuc, infekcje skóry itp.). Końcowym etapem przełomu nerczycowego jest wstrząs hipowolemiczny – nieprawidłowy stan, w którym następuje znaczne zmniejszenie ilości płynu krążącego w naczyniach, co prowadzi do niedostatecznego ukrwienia tkanek i narządów oraz rozwoju dysfunkcji wielonarządowej ( dysfunkcja różnych narządów) z powodu braku tlenu zagrażającego życiu pacjenta.
Alergia
W zespole nerczycowym u niektórych pacjentów może wystąpić nadwrażliwość ( zwiększona wrażliwość) na niektóre leki ( najczęściej - na antybiotyki) i jedzenie ( na przykład czekolada, owoce cytrusowe, mleko, jajka, czerwona ryba itp.). Powikłania alergiczne tego zespołu objawiają się wysypką różnego rodzaju i lokalizacji. Mogą przypominać wysypki obserwowane przy róży, łuszczycy, liszaju płaskim i wypryskowym zapaleniu skóry.
Zaburzenia naczyniowe
Zaburzenia naczyniowe w zespole nerczycowym powstają na skutek różnych zaburzeń w układzie hemostatycznym ( zwiększona agregacja i adhezja płytek krwi, zwiększone stężenie fibrynogenu, niektóre czynniki krzepnięcia krwi, obniżony poziom plazminogenu itp.) i obecność ciężkiej hiperlipidemii ( zwiększenie ilości tłuszczów we krwi). Najczęstszymi zaburzeniami naczyniowymi w tej patologii są zakrzepica żył kończyn dolnych, nerek, naczyń wieńcowych ( serce) i mózgowy ( mózg) tętnice i zatorowość płucna ( TELA). Zakrzepica naczyń serca często prowadzi do rozwoju choroby niedokrwiennej serca i zawału mięśnia sercowego.
Hiperlipidemia nie przyczynia się bezpośrednio do rozwoju zakrzepicy. W tym stanie ściany naczyń krwionośnych ulegają zmianie, odkładają się w nich lipidy ( głównie cholesterol), co powoduje pojawienie się blaszek miażdżycowych zakłócających prawidłowy przepływ krwi. U tych pacjentów zmiany miażdżycowe są przyczyną udarów mózgu i nerek, choroby niedokrwiennej serca i zawału mięśnia sercowego.
Nerki biorą czynny udział w wielu procesach życiowych organizmu. Głównym zadaniem jest oczyszczenie krwi z produktów przemiany materii i szkodliwych zanieczyszczeń. Każde naruszenie ich pracy pociągnie za sobą szereg negatywnych konsekwencji. Jeśli dana osoba ma obrzęk twarzy, nóg lub ramion, jest to sygnał, aby pilnie poddać się badaniu nerek. Z powodu zmniejszenia zdolności narządu do filtrowania płynów rozwija się nerczyca, inna nazwa to zespół nerczycowy. Zawiera cały zespół różnych objawów charakterystycznych dla wielu chorób nerek.
Przegląd zespołu nerczycowego
Według statystyk patologię tę rozpoznaje się w 20% wszystkich chorób nerek. Najczęściej chorobę wykrywa się u dzieci w wieku od dwóch do pięciu lat. U kobiet i mężczyzn diagnozuje się ją w wieku od 20 do 40 lat. Rzadko dotyka osoby starsze i niemowlęta.
Zespół nerczycowy jest zwykle opisywany jako zespół zaburzeń w funkcjonowaniu nerek. Ale czasami patologia działa jako osobna forma nozologiczna. Wyraża się to niskim poziomem albumin (hipoalbuminemia), uwalnianiem białka do moczu (białkomocz) i zmniejszeniem jego ilości we krwi. Ale tłuszczów jest więcej.
Występuje w trzech postaciach:
- Zespół przetrwały jest częstą postacią, diagnozowaną w połowie przypadków. Choroba jest bardzo powolna, ale postępuje w sposób ciągły. Utrzymanie stanu remisji jest prawie niemożliwe, co prowadzi do niewydolności nerek u pacjenta w ciągu 8–10 lat.
- Zespół nawracający - występuje w około 20% przypadków. Charakteryzuje się ciągłą zmianą osłabienia i zaostrzenia. Z kolei powrót do zdrowia może nastąpić albo w wyniku leczenia farmakologicznego, albo samoistnie. Ta ostatnia opcja występuje rzadko i z reguły u dzieci. Choroba ta może mieć okres spoczynku przez długi okres (do 10 lat).
- Zespół postępujący - choroba postępuje szybko i agresywnie. W ciągu kilku lat prowadzi to do przewlekłej postaci niewydolności nerek.
W medycynie nerczycę dzieli się na pierwotną, wtórną i idiopatyczną. Pierwotny zespół nerczycowy rozwija się z powodu patologii nerek. Może być nabyty lub dziedziczony. Wtórną przyczyną są inne procesy zapalne w organizmie człowieka. Ale mechanizm rozwoju idiopatycznej nerczycy zwykle pozostaje tajemnicą. Ten typ występuje najczęściej u dzieci.
Jeśli spojrzysz na to, jak objawiają się objawy zespołu nerczycowego, możesz wyróżnić ostrą postać choroby z wyraźnymi objawami lub przewlekłą. Ten ostatni charakteryzuje się naprzemiennymi zaostrzeniami i remisjami. Występuje u dorosłych, którzy w dzieciństwie przeszli złe lub częściowe leczenie nerek.
Lekarze wyróżniają jeszcze dwie grupy nerczyc na podstawie reakcji organizmu ludzkiego na terapię hormonalną: 
- nerczyca oporna na hormony - to znaczy niereagująca na leki hormonalne, dlatego leczenie przeprowadza się za pomocą cytostatyków, które hamują wzrost i rozmnażanie komórek;
- nerczyca hormonozależna – reagująca na terapię lekami hormonalnymi.
Przyczyny rozwoju zespołu nerczycowego
Przyczyny tego zespołu są zróżnicowane i różne dla każdego typu. Pierwotna nerczyca nerek może rozwinąć się w wyniku kłębuszkowego zapalenia nerek, hipernerczaka (nowotwór złośliwy), nefropatii ciążowej lub amyloidozy.
Następujące choroby powodują pojawienie się wtórnego zespołu nerczycowego: zapalenie okołotętnicze, cukrzyca, alergie, onkologia, krwotoczne zapalenie naczyń, limfogranulomatoza, zakrzepica żylna, układowe patologie tkanki łącznej, niektóre infekcje, długotrwałe septyczne zapalenie wsierdzia, HIV, wirusowe zapalenie wątroby typu B, C. Wtórna nerczyca może być prowokowane przez narkotyki: leki przeciwdrgawkowe, antybiotyki, leki przeciwzapalne lub zatrucie organizmu metalami ciężkimi (na przykład ołowiem, rtęcią, kadmem).

Zakrzepica żył
Aby pozbyć się zespołu nerczycowego, konieczne jest wyeliminowanie przyczyny jego wystąpienia. Ale ta zasada ma zastosowanie tylko wtedy, gdy źródłem problemu jest reakcja na leki lub uleczalna choroba. Na przykład u pacjentów z kłębuszkowym zapaleniem nerek bez szczególnych powikłań korzystny wynik nerczycy występuje u ponad 90%.
Ale kiedy nerczyca staje się konsekwencją nieuleczalnej choroby postępującej w organizmie, takiej jak HIV, wyeliminowanie tego zespołu jest prawie niemożliwe. Staje się przewlekła z częstymi nawrotami występującymi w ostrej postaci. Podobnie jest z chorobami, które atakują cały organizm (cukrzyca, toczeń). Terapia mająca na celu wyeliminowanie głównych objawów nie przynosi zbyt wielu rezultatów i z biegiem czasu u pacjenta rozwija się niewydolność nerek.
Najczęściej zmiany immunologiczne prowadzą do zespołu nerczycowego. Antygeny krążące w krwioobiegu pobudzają mechanizm obronny człowieka do wytwarzania przeciwciał w celu wyeliminowania obcych cząstek.
Objawy zespołu nerczycowego
Chociaż na rozwój zespołu nerczycowego wpływa wiele czynników, objawy procesu patologicznego są dość podobne. Głównym sygnałem wskazującym na chorobę jest obrzęk. Na początku choroby zauważalna jest tylko na twarzy, szczególnie w okolicy oczu, następnie pojawia się w okolicy lędźwiowej i na narządach płciowych. Później płyn gromadzi się w przestrzeni międzyżebrowej oraz wokół płuc, otrzewnej, worka sercowego i tkanki podskórnej. Jeśli naciśniesz obrzęk, będzie miękki. Dość mobilny, „płynie” przy zmianie pozycji ciała.

Obrzęk twarzy
Ze względu na minimalną zawartość składników odżywczych skóra pacjenta łuszczy się, pęka, wysycha i sączy.
Nagromadzenie płynu w worku sercowym (osierdziu) prowadzi do pogorszenia funkcjonowania narządu. Występuje ból i kołatanie serca. Duszność, nawet jeśli dana osoba jest w stanie spoczynku, staje się zwiastunem opłucnej (przesięku w klatce piersiowej). Nudności, niestrawność, wzdęcia i wymioty pojawiają się po obrzęku jamy brzusznej.
Istnieje szereg innych objawów zespołu nerczycowego, z których należy przedstawić:
- letarg;
- słabość;
- zmniejszona mobilność;
- ból głowy;
- blada skóra;
- przybranie na wadze;
- obniżone ciśnienie krwi, czasami aż do szoku;
- utrata apetytu;
- ciągnięcie, bolesne odczucia w jamie brzusznej i okolicy lędźwiowej;
- zmniejszenie ilości moczu wydalanego z organizmu;
- suchość w ustach, pragnienie;
- zwiększone stężenie cholesterolu we krwi;
- ból mięśni, skurcze.

Konwulsje
Objawy zespołu nerczycowego pojawiają się i rozwijają powoli, natomiast w ostrej postaci nerczycy objawy są gwałtowne i szybkie.
Przedłużający się zespół nerczycowy ma niekorzystny wpływ na rozwój psychiczny i fizyczny małych dzieci. Chore dzieci zazwyczaj pozostają w tyle za rówieśnikami. Dzieje się tak z powodu zaburzeń w procesach metabolicznych organizmu. Obniża się poziom makro- i mikroelementów wpływających na wzrost i rozwój kości, nerwów, chrząstek i innych tkanek.
Rozpoznanie nerczycy nerek
Aby postawić prawidłową diagnozę i wybrać leczenie, lekarz przeprowadza szczegółowy wywiad i badanie pacjenta. Dla historii choroby ważne są następujące informacje:
- ogólny stan pacjenta;
- czynniki ryzyka;
- obecność chorób zakaźnych;
- obecność chorób ogólnoustrojowych;
- czy w rodzinie występowały patologie nerek;
- po wykryciu pierwszego obrzęku;
- czy pacjent chorował wcześniej na nerczycę (jeśli tak, jakie badania i leczenie przeprowadzono).
Lekarz przeprowadza oględziny ciała pacjenta. W przypadku zespołu nerczycowego występuje nalot na języku, zmiany skórne oraz powiększony brzuch i wątroba. Skóra jest zimna i sucha w dotyku. Jeśli dotyczy to wątroby, pojawia się charakterystyczny żółty odcień. Obrzęk jest bardziej zauważalny w ciągu dnia i nieznacznie ustępuje w nocy. U pacjenta z nerczycą paznokcie łuszczą się, stają się łamliwe, a stan włosów pogarsza się. Jest to szczególnie widoczne u kobiet – stają się matowe i rozdwojone.
Obrzęk dużych stawów (łokci, kolan) obserwuje się z powodu gromadzenia się w nich płynu. Po dotknięciu krawędzią dłoni w obszarze projekcji nerkowej pacjent odczuwa ból (objaw Pasternackiego).
Pełny obraz można uzyskać jedynie poprzez kompleksowe badanie kliniczne, instrumentalne i laboratoryjne pacjenta:
- Ogólna analiza moczu. Pomaga ocenić osad, stan chemiczny i fizyczny moczu. Następujące wskaźniki są charakterystyczne dla nerczycy: obecność czerwonych krwinek i białka w moczu, cylindruria. Może być obecny śluz, tłuszcze, krew i drobnoustroje, co powoduje zmętnienie.
- Ogólna analiza krwi. Pobieranie próbek palców odbywa się rano, na czczo. Badanie zespołu nerczycowego wykaże wysoki wskaźnik leukocytów, płytek krwi, niski poziom hemoglobiny i czerwonych krwinek oraz wysoki poziom ESR. W tym przypadku trombocytozę obserwuje się rzadko i jest raczej skutkiem ubocznym przyjmowania leków.
- Analiza immunologiczna. Pozwala ocenić stan układu obronnego pacjenta oraz obecność przeciwciał we krwi. Materiał pobiera się z żyły rano. Wcześniej nie powinieneś być bardzo zmęczony, pić, palić ani jeść.
- Chemia krwi. Wymagane będzie około 20 ml krwi żylnej. Należy przyjmować rano przed posiłkami. Wykazuje zaburzenia metabolizmu cholesterolu i białek, pracę nerek. Spada albumina i białko, wzrasta poziom alfa globulin, cholesterolu i trójglicerydów. Jeśli w wyniku przewlekłej infekcji nerek wystąpi nerczyca, w organizmie mogą wystąpić objawy stanu zapalnego.
- Badanie bakteryjne moczu. Mocz jest zazwyczaj sterylny. Jeśli jednak zostaną wykryte drobnoustroje, zalecana jest analiza w celu uzyskania pełnego obrazu szkodliwych małych organizmów. Po dokładnej toalecie mocz zbiera się do czystego pojemnika. Pomoże to zapobiec przedostawaniu się bakterii z zewnątrz.
- W przypadku nerczycy często przepisuje się testy według Nechiporenko, Zimnitsky'ego i Reberga-Tareeva. W diagnostyce instrumentalnej zaleca się USG nerek, biopsję, scyntygrafię dynamiczną, urografię zstępującą wewnętrzną, elektrokardiogram serca i prześwietlenie płuc. Jeśli u dziecka istnieje podejrzenie zespołu nerczycowego, zdecydowanie należy skonsultować się z pediatrą i nefrologiem dziecięcym.
Leczenie nerczycy nerek
Leczenie zespołu nerczycowego odbywa się w warunkach szpitalnych pod kierunkiem lekarza. Po pierwsze, eliminuje się chorobę podstawową, która spowodowała rozwój nerczycy. Na podstawie stanu ogólnego, ciężkości, wieku i zaburzeń czynnościowych innych narządów lekarz przepisuje leki i ustala dawkowanie.
Następnie leczy się samą chorobę, mającą na celu wyeliminowanie objawów. Jeśli zespół nerczycowy powoduje powikłania, wówczas stosuje się dodatkowe leki, aby je zwalczać.
Podczas leczenia ważne jest prowadzenie spokojnego trybu życia i nie przemęczanie organizmu fizycznie, aby zwiększone krzepnięcie krwi nie spowodowało zakrzepicy.
Monitoruj ilość podawanego płynu. Jego objętość nie powinna znacznie przekraczać ilości moczu wydalanego z organizmu. W przeciwnym razie obrzęk tylko wzrośnie, co w ogóle nie pomoże pozbyć się nerczycy nerek.
Farmakoterapia zespołu nerczycowego
W przypadku zespołu nerczycowego przepisywane są następujące leki: 
- leki moczopędne – leki moczopędne, łagodzące obrzęki;
- cytostatyki – kontrolują wzrost komórek chorobotwórczych;
- antybiotyki - dawkowanie ustala lekarz prowadzący i różni się znacznie dla dorosłych i dzieci;
- glikokortykosteroidy – działają przeciwzapalnie, przeciwobrzękowo, łagodzą objawy alergiczne;
- leki immunosupresyjne – zmniejszają mechanizmy obronne organizmu, aby nie atakował on własnych nerek.
Dodatkowo w celu wyeliminowania zespołu nerczycowego przepisywane jest świeżo mrożone osocze lub substytut osocza, albumina. Zazwyczaj pełny cykl leczenia nerek trwa około ośmiu tygodni.
Tradycyjna medycyna na nerczycę
Niemożliwe jest samodzielne zdiagnozowanie zespołu w domu. Pojawienie się obrzęku nie zawsze wskazuje na obecność nerczycy. Wymagane będą badania laboratoryjne, dlatego przy najmniejszym podejrzeniu lepiej udać się do kliniki i poddać się kompleksowemu badaniu.
Środki ludowe stosowane w leczeniu zespołu nerczycowego mają bardzo niską skuteczność i nie eliminują całkowicie przyczyn i objawów choroby. Jako dodatkowy środek leczniczy należy stosować napary i wywary z ziół leczniczych, które działają przeciwzapalnie i moczopędnie. Przed użyciem należy skonsultować się z lekarzem, aby nie pogorszyć sytuacji i zapobiec powikłaniom. 
Inne metody leczenia nerczycy
Wraz z leczeniem farmakologicznym zespołu nerczycowego zaleca się przestrzeganie ścisłej diety bezsolnej. Możesz spożywać nie więcej niż trzy gramy soli dziennie. Z diety wyłączone są wszelkie wędliny, konserwy, pikle i przyprawy. Pokarmy białkowe są ograniczone (do 3 g na kilogram masy ciała), tłuszcze.
Wśród produktów dozwolonych na nerczycę:
- masło i olej roślinny;
- jajka;
- niskotłuszczowe produkty mleczne;
- owsianka;
- buliony;
- chude mięso i ryby.
Miłośnicy słodyczy mogą delektować się jagodami, owocami, naturalnymi sokami, miodem i dżemem.
Nie jedz, jeśli masz nerczycę: 
- tłuste produkty mleczne;
- tłuste ryby i mięso;
- rodzynki, orzechy;
- lody;
- rośliny strączkowe;
- warzywa;
- czekolada;
- alkohol;
- Kawa;
- kakao;
- wodę gazowaną i napoje.
Ogranicz spożycie pokarmów bogatych w sód i zwiększ spożycie produktów bogatych w witaminy i potas.
Środki zapobiegawcze w przypadku nerczycy
Aby uniknąć rozwoju zespołu nerczycowego, należy prowadzić normalny tryb życia i kontrolować dietę nie tylko w okresie zaostrzenia patologii, ale także stale. Uważnie monitoruj swój stan zdrowia, zwłaszcza jeśli w rodzinie występowały choroby nerek lub inne choroby zwiększające ryzyko rozwoju nerczycy. Wyeliminuj choroby zakaźne w odpowiednim czasie, nie odmawiaj zalecanej hospitalizacji i terapii lekowej. Należy zachować ostrożność podczas stosowania leków o działaniu nefrotoksycznym i alergicznym.
Powikłania zespołu nerczycowego
Jeśli zespół nerczycowy zostanie przedwczesny lub źle leczony, patologię mogą komplikować inne choroby:

Obrzęk płuc
- zakrzepica;
- miażdżyca;
- obrzęk mózgu;
- zawał mięśnia sercowego;
- kryzys nerczycowy.
Osłabienie obrony immunologicznej organizmu człowieka przyczynia się do rozwoju chorób zakaźnych.
Zespół nerczycowy jest bardzo złożoną patologią i rzadko udaje się osiągnąć całkowity powrót do zdrowia nerek i stabilną remisję. Pozytywny przebieg choroby zależy od wielu kryteriów: wieku pacjenta, stopnia zaniedbań, powikłań. Dobre rokowanie dla dzieci, ale pod warunkiem pełnego i wysokiej jakości leczenia.
Zespół nerczycowy to choroba charakteryzująca się ciężkim białkomoczem, obrzękami, hiperlipidemią, hipoalbuminemią, zwiększoną krzepliwością krwi i lipidurią. W wyniku różnych zaburzeń immunologicznych, metabolicznych, działania toksycznego i procesów zwyrodnieniowych w organizmie dochodzi do zmian w ścianach naczyń włosowatych kłębuszków, powodując nadmierną filtrację białek osocza. Zatem ostry zespół nerczycowy jest następstwem stanów patologicznych prowadzących do zwiększonej przepuszczalności ściany naczyń włosowatych kłębuszków nerkowych.
Główne przyczyny rozwoju zespołu nerczycowego
W rozwoju zespołu nerczycowego ogromną rolę odgrywają mechanizmy immunologiczne. Głównymi przyczynami rozwoju pierwotnego zespołu nerwicowego są:
- mezangialne rozrostowe kłębuszkowe zapalenie nerek;
- błoniaste kłębuszkowe zapalenie nerek (idiopatyczny zespół nerczycowy u dorosłych);
- błoniaste rozrostowe kłębuszkowe zapalenie nerek;
- nerczyca lipidowa (nefropatia minimalnych zmian, idiopatyczny zespół nerczycowy u dzieci);
- ogniskowe segmentalne stwardnienie kłębuszków nerkowych.
Wtórny zespół nerczycowy rozwija się w wyniku:
- choroby zakaźne (trąd, kiła wtórna, infekcyjne zapalenie wsierdzia, wirusowe zapalenie wątroby typu B itp.);
- działanie toksyczne i lecznicze (metale ciężkie, niesteroidowe leki przeciwzapalne, penicylamina, antytoksyny, kaptopril itp.);
- układowe choroby tkanki łącznej;
- rodzinne choroby dziedziczne;
- inne choroby immunologiczne;
- amyloidoza;
- reumatoidalne zapalenie stawów;
- anemia sierpowata;
- cukrzyca;
- toczeń rumieniowaty układowy;
- sarkoidoza;
- nowotwory (białaczka, chłoniak, czerniak, rak, limfogranulomatoza);
- Choroba Henocha-Schönleina.
Należy zauważyć, że zespół nerczycowy występuje około cztery razy częściej u dzieci niż u dorosłych.
Objawy zespołu nerczycowego
Głównym objawem klinicznym zespołu nerczycowego jest obrzęk. Obrzęk może rozwijać się stopniowo, jednak u niektórych pacjentów pojawia się bardzo szybko. Najpierw pojawiają się na twarzy, powiekach, dolnej części pleców i narządach płciowych, a następnie rozprzestrzeniają się na całą okolicę podskórną, często osiągając stopień anasarca. Pacjenci doświadczają wysięków do jam surowiczych: wodobrzusza, opłucnej, hydroperikardium. Pacjenci są bladzi, mają opuchniętą twarz i opuchnięte powieki. Pomimo ciężkiej bladości, niedokrwistość z reguły jest nieobecna lub umiarkowana.
Jeśli u pacjenta wystąpią objawy zespołu nerczycowego, takie jak niewydolność nerek, niedokrwistość staje się ciężka. W przypadku wodobrzusza pacjenci skarżą się na niestrawność. U pacjentów z hydroperikardium i opłucnej pojawia się duszność. Od strony czynności serca obserwuje się następujące objawy zespołu nerczycowego: pojawienie się szmeru skurczowego nad wierzchołkiem serca, stłumione tony, skurcz dodatkowy, zmiany w końcowej części zespołu komorowego, zaburzenia rytmu serca, które w brak innych chorób serca można określić jako nerczycową dystrofię mięśnia sercowego wynikającą z zaburzeń metabolicznych, metabolizmu elektrolitów i hipoproteinemii.
Ostry zespół nerczycowy charakteryzuje się nagłym wystąpieniem białkomoczu i krwiomoczu. Rozwijają się objawy azotemii, zatrzymywanie wody i soli w organizmie, pojawia się nadciśnienie tętnicze.
Rozpoznanie zespołu nerczycowego
Wyniki badań laboratoryjnych odgrywają kluczową rolę w diagnostyce zespołu nerczycowego. W przypadku zespołu nerczycowego obserwuje się zwiększone ESR, czasami do 50-60 mm w ciągu 1 godziny, filtracja kłębuszkowa jest zwykle normalna lub nieznacznie zwiększona. Zwiększa się względna gęstość moczu, a jej maksymalne wartości mogą osiągnąć 1030-1060. Osad moczu jest skąpy, z niewielką zawartością wałeczków tłuszczowych i szklistych, ciał tłuszczowych. W niektórych przypadkach obserwuje się mikrohematurię. W ostrym zespole nerczycowym, który rozwija się u pacjentów z krwotocznym zapaleniem naczyń, ciężki krwiomocz można zaobserwować na tle kłębuszkowego zapalenia nerek lub nefropatii toczniowej.
W rzeczywistości sama diagnoza zespołu nerczycowego nie stwarza żadnych szczególnych trudności, ale identyfikacja głównej przyczyny może powodować pewne trudności dla lekarza, ponieważ od tego zależy wybór odpowiedniego leczenia zespołu nerczycowego. W celu ustalenia przyczyny lekarz może zalecić wykonanie pełnego badania klinicznego, instrumentalnego i laboratoryjnego.
Przebieg i rokowanie zespołu nerczycowego
O złożoności przebiegu i rokowaniu tej choroby decyduje wiele czynników. Obejmuje to wiek pacjentów, przyczynę choroby, objawy kliniczne, cechy morfologiczne, obecność powikłań i zasadność leczenia zespołu nerczycowego. Na przykład zespół nerczycowy u dzieci (nerczyca lipidowa ma najkorzystniejsze rokowanie, ponieważ ma skłonność do remisji i dobrze reaguje na kortykosteroidy).
Rokowanie w przypadku pierwotnego błoniastego kłębuszkowego zapalenia nerek jest znacznie gorsze. Z reguły w ciągu pierwszych 10 lat u jednej trzeciej dorosłych pacjentów rozwija się przewlekła niewydolność nerek, a w rezultacie śmierć. W przypadku pierwotnego zespołu nerczycowego powstałego na skutek nefropatii rokowanie jest jeszcze gorsze. W ciągu 5-10 lat u pacjentów rozwija się ciężka niewydolność nerek wymagająca hemodializy lub przeszczepienia nerki oraz nadciśnienie tętnicze. Rokowanie w przypadku wtórnego zespołu nerczycowego zależy od przebiegu i charakteru choroby podstawowej.
Leczenie zespołu nerczycowego
Pacjenci z tą chorobą powinni utrzymywać umiarkowaną aktywność fizyczną, ponieważ hipokineza przyczynia się do rozwoju zakrzepicy. Zalecana jest dieta bezsolna, wszystkie produkty zawierające sód są ograniczone do minimum. Objętość podawanego płynu nie powinna przekraczać dziennej diurezy o 20-30 ml. Przy normalnym całkowitym spożyciu kalorii pacjentom podaje się białko w ilości 1 g na kilogram masy ciała. Jedzenie powinno być bogate w witaminy i potas.
 Z reguły, gdy występuje niewydolność nerek, zmniejsza się obrzęk, następnie pacjentowi zwiększa się ilość soli, aby uniknąć jej niedoboru, a także pozwala się przyjmować więcej płynów. W przypadku stwierdzenia azotemii ilość podawanego białka zmniejsza się do 0,6 g/kg masy ciała na dobę. Leczenie zespołu nerczycowego albuminą wskazane jest jedynie u pacjentów z ciężką hipotonią ortostatyczną.
Z reguły, gdy występuje niewydolność nerek, zmniejsza się obrzęk, następnie pacjentowi zwiększa się ilość soli, aby uniknąć jej niedoboru, a także pozwala się przyjmować więcej płynów. W przypadku stwierdzenia azotemii ilość podawanego białka zmniejsza się do 0,6 g/kg masy ciała na dobę. Leczenie zespołu nerczycowego albuminą wskazane jest jedynie u pacjentów z ciężką hipotonią ortostatyczną.
W przypadku ciężkiego obrzęku pacjentom przepisuje się leki moczopędne. Najskuteczniejsze są kwas etakrynowy i furosemid, które łączy się z weroshpironem lub triamterenem.
Ostatnio powszechne stało się stosowanie leków przeciwpłytkowych i heparyny w leczeniu zespołu nerczycowego, co jest szczególnie wskazane u pacjentów ze skłonnością do nadkrzepliwości.
Film z YouTube na temat artykułu: