Nefrotiskais sindroms - slimības apkarošanas būtība un metodes. Nefrotiskais sindroms - cēloņi un pazīmes. Akūta un hroniska nefrotiskā sindroma simptomi un ārstēšana Nefrotiskā sindroma gadījumā ir saistīts paaugstināts asinsspiediens
Nefrotiskais sindroms
Kas ir nefrotiskais sindroms -
Nefrotiskais sindroms- nespecifisks klīnisku un laboratorisku simptomu komplekss, kas izpaužas kā masīva proteīnūrija (5 g/dienā vai vairāk), olbaltumvielu-lipīdu un ūdens-sāļu metabolisma traucējumi. Šie traucējumi izpaužas kā hipoalbuminēmija, disproteinēmija (ar pārsvaru (Chd-tobulins), hiperlipidēmija, lipidija, kā arī tūska līdz anasarkas pakāpei ar serozo dobumu pilieniem).
Kas provocē / nefrotiskā sindroma cēloņi:
Patoģenēze (kas notiek?) Nefrotiskā sindroma laikā:
Nefrotiskā sindroma patoģenēze cieši saistīta ar pamatslimību. Lielākajai daļai iepriekš uzskaitīto slimību ir imunoloģisks pamats, tas ir, tās rodas sakarā ar komplementa frakciju, imūnkompleksu vai antivielu nogulsnēšanos orgānos (un nierēs) pret glomerulārās bazālās membrānas antigēnu ar vienlaicīgiem šūnu imunitātes traucējumiem.
Galvenā saikne nefrotiskā sindroma vadošā simptoma - masīvas proteīnūrijas - patoģenēzē ir glomerulu kapilārās cilpas sienas pastāvīgā elektriskā lādiņa samazināšanās vai izzušana. Pēdējais ir saistīts ar sialoproteīna izsīkumu vai izzušanu, kas parasti ar plānu kārtu “apģērb” epitēliju un tā procesus, kas atrodas uz bazālās membrānas, un ir daļa no pašas membrānas. "Elektrostatiskā slazda" pazušanas rezultātā olbaltumvielas lielos daudzumos izdalās urīnā. Drīz nefrona proksimālajā kanāliņā notiek olbaltumvielu reabsorbcijas procesa “pārtraukums”. Nereabsorbētie proteīni nonāk urīnā, izraisot to sastāvu selektīvu (albumīns un transferīns) vai neselektīvu (augstas molekulmasas olbaltumvielas, piemēram, alfa (divu)-M G) proteīnūrijas raksturu.
Visi citi daudzie nefrotiskā sindroma traucējumi ir sekundāri masīvas proteīnūrijas dēļ. Tādējādi hipoalbuminēmijas rezultātā samazinās plazmas koloidālais osmotiskais spiediens, hipovolēmija, samazinās nieru asins plūsma, palielinās ADH, renīna un aldosterona ražošana ar nātrija hiperrezorbciju, attīstās tūska.
Histoloģiskie un citoloģiskie pētījumi galvenokārt atklāj nefropātijām raksturīgas izmaiņas, kas izraisīja nefrotiskā sindroma attīstību. Paša nefrotiskā sindroma histoloģiskās pazīmes ietver stublāju procesu saplūšanu un podocītu ķermeņu izplatīšanos glomerulos, proksimālo kanāliņu šūnu hialīnu un vakuolāru deģenerāciju, kā arī lipīdus saturošu “putojošu” šūnu klātbūtni.
Nefrotiskā sindroma simptomi:
Nefrotiskā sindroma klīniskā aina, bez tūskas, distrofiskas izmaiņas ādā un gļotādās var sarežģīt perifēra flobotromboze, dažādas lokalizācijas bakteriālas, vīrusu, sēnīšu infekcijas, smadzeņu tūska, fundusa tīklene, nefrotiskā krīze (hipovolēmiskais šoks). Dažos gadījumos nefrotiskā sindroma pazīmes tiek kombinētas ar arteriālo hipertensiju (jauktu nefrotiskā sindroma formu).
Nefrotiskā sindroma gaita ir atkarīga no nefropātijas formas un pamatslimības rakstura. Kopumā nefrotiskais sindroms ir potenciāli atgriezenisks stāvoklis. Tādējādi lipoīdu nefrozei (pat pieaugušajiem) ir raksturīgas spontānas un zāļu izraisītas remisijas, lai gan var būt nefrotiskā sindroma recidīvi (līdz 5-10 reizēm 10-20 gadu laikā). Ar radikālu antigēna elimināciju (savlaicīga audzēja operācija, antigēna zāļu izslēgšana) ir iespējama pilnīga un stabila nefrotiskā sindroma remisija. Pastāvīga nefrotiskā sindroma gaita notiek membranoza, mezangioproliferatīva un pat fibroplastiska glomerulonefrīta gadījumā. Nefrotiskā sindroma progresējošs raksturs ar hroniskas nieru mazspējas iznākumu pirmajos 1,5-3 slimības gados tiek novērots ar fokusa segmentālo hialinozi, ekstrakapilāru nefrītu, subakūtu lupus nefrītu.
Nefrotiskā sindroma diagnostika:
Diagnoze balstās uz konstatētajām izmaiņām asins un urīna analīzēs (proteīnūrija, hiperlipidēmija, hipoproteinēmija) un klīniskajiem datiem. Klīnika MINS attīstās pakāpeniski, dominē ekstrarenālie simptomi, īpaši tūska: parādās pastiprināts pietūkums, vispirms plakstiņu, sejas, jostasvietas (vēlāk var sasniegt anasarkas pakāpi - plaši izplatīts zemādas audu pietūkums), dzimumorgānos, ascīts, hidrotorakss, retāk - hidroperikards. Raksturīga ievērojama hepatomegālija aknu distrofijas dēļ. Āda kļūst bāla (“pērļaina” bāluma), ja nav anēmijas, sausa, parādās A, C, B1, B2 hipovitaminozes pazīmes, deģeneratīvas izmaiņas. Var novērot matu trauslumu un blāvumu, ādā var būt plaisas, no kurām izplūst šķidrums, striae distensae. Bērns ir letarģisks, slikti ēd, attīstās elpas trūkums, tahikardija un sistoliskais troksnis virsotnē (“hipoproteinēmiskā kardiopātija”).
Smaga komplikācija pacientiem ar anasarku, t.i., smaga hipoproteinēmija, var būt hipovolēmiskais šoks, pirms kura ir anoreksija, vemšana un stipras sāpes vēderā. N. D. Savenkovas un A. V. Papajana (1997) novērojumos vēdera sāpju sindroms attīstās 23,5% bērnu ar hipoalbuminēmiju, kas mazāka par 15 g/l, un migrējošo erysipelas tipa eritēmu - 33,3%, trombozes epizodes - 12,5%, akūtu nieru mazspēju. 3,3% bērnu ar tādu pašu hipoalbuminēmijas smagumu, savukārt nefrotiskais hipovolēmiskais šoks tika novērots tikai tad, ja proteīna līmenis serumā bija mazāks par 10 g/l (5%). Pietūkumam atkāpjoties, skeleta muskuļu masas samazināšanās kļūst arvien pamanāmāka.
Asinsspiediens parasti ir normāls, bet līdz 10% bērnu var būt īslaicīga hipertensija. Albumīna līmenis serumā šādiem bērniem ir mazāks par 10 g/l.
Kopējā proteīna saturs asins plazmā (serumā) dažkārt tiek samazināts līdz 40 g/l.
Īpaši krasi samazinās albumīna un g-globulīna koncentrācija, savukārt paaugstinās a2-globulīna līmenis, t.i., tiek novērota smaga disproteinēmija. Asins serumam ir piena krāsa, un tas satur augstu lipīdu, holesterīna un fibrinogēna līmeni. Slāpekļa atkritumu līmenis asinīs parasti ir normāls, un kālija un nātrija saturs ir samazināts. ESR strauji palielinās (līdz 50-70 mm / stundā).
Nieru simptomi ir oligūrija ar augstu relatīvo urīna blīvumu (1,026–1,030) un smaga proteīnūrija. Pētot glomerulāro filtrāciju ar endogēno kreatinīnu, tiek iegūtas normālas un pat paaugstinātas vērtības, taču tas ir maldīgs iespaids. Ja ņemam vērā proteīnūrijas pakāpi, tad glomerulārā filtrācija MINS vienmēr tiek samazināta.
Nefrotiskā sindroma, kas sarežģīja difūzo glomerulonefrītu, klīniskā aina, norise un iznākums atšķiras no MINS klīnikas.
Urīnceļu sindroms ar MINS sastāv no šādiem simptomiem:
1. proteīnūrija,
2. oligūrija ar augstu relatīvo urīna blīvumu,
3. cilindrūrija.
Proteīnūrija MINS parasti ir selektīva, t.i., asins plazmas olbaltumvielas, kuru molekulmasa ir mazāka par 85 000, tiek konstatētas urīnā (albumīns un tā polimēri, prealbumīni, siderofilīns, haptoglobīns, transferīns, a1- un b-globulīni, a1- un a2 -glikoproteīni utt.). Vairumā gadījumu bērniem ar selektīvu proteīnūriju ir labāka prognoze un viņi reaģē uz glikokortikoīdu terapiju. Proteīnūrijas ģenēzē svarīga ir arī traucēta olbaltumvielu reabsorbcija nieru kanāliņos. Neselektīva proteīnūrija, kad urīnā ir daudz lielu molekulāro proteīnu, parasti ir fibroplastiskā procesa, sklerozes, sekas, t.i., tā nav raksturīga MINS. Atcerēsimies, ka veselam bērnam, kas vecāks par 4 gadiem, ikdienas urīnā var būt līdz 100–150 mg olbaltumvielu.
Oligūrija ir saistīta ar hipovolēmiju, hiperaldosteronismu un kanāliņu bojājumiem. Proteīnūrijas dēļ palielinās urīna relatīvais blīvums, sasniedzot 1,040. ADH ir ļoti aktīvs arī pacientu asinīs.
Dažreiz ar nefrotisko sindromu ir masīva leikociturija, ko izraisa imūnpatoloģisks process nierēs. Leikociturija bieži ir īslaicīga un nav saistīta ar bakteriālu infekciju, t.i., pielonefrītu. Leikocitūrijas un eritrocitūrijas noteikšanas biežums MINS, pēc dažādu autoru domām, nepārsniedz 10%.
Ja urīnā ir liels olbaltumvielu daudzums, tas var sarecēt kanāliņos, iegūstot to formu; Taukskābju deģenerētais nieres epitēlijs ir uzklāts uz šī ģipša - tā veidojas hialīna, granulu un vaskveida cilindri.
Tūska. Masīva un ilgstoša albumīnūrija pacientam ar nefrotisko sindromu galu galā neizbēgami izraisa hipoproteinēmiju, jo olbaltumvielu zudums pārsniedz tā sintēzes intensitāti. Hipoproteinēmija izraisa Starlinga līdzsvara traucējumus starp hidrodinamisko, filtrēšanas un koloidālo-osmotisko spiedienu. Tas noved pie šķidruma aizplūšanas pārsvarā no arteriālās gultnes pār ieplūdi. Tūska sāk parādīties, kad albumīna līmenis pazeminās zem 27 g/l plazmā un vienmēr attīstās, ja hipoalbuminēmija sasniedz 18 g/l.
Sekundārais hiperaldosteronisms, kas raksturīgs nefrotiskajam sindromam, arī spēlē nozīmīgu lomu tūskas patoģenēzē. Tā rezultātā organismā tiek saglabāts nātrijs un līdz ar to arī ūdens, lai gan asinīs ir hiponatriēmija.
Hipoproteinēmija. Galvenais hipoproteinēmijas cēlonis pacientiem ar nefrotisko sindromu ir liels albumīna zudums urīnā un to pārvietošanās audos. Turklāt ir svarīgi palielināt albumīna katabolismu un traucēt aknu proteīnu sintēzes funkciju. G-globulīnu satura samazināšanās pacientu asinīs, galvenokārt to sintēzes pārkāpuma dēļ. Hipoalbuminēmija un hipovolēmija, antikoagulantu - antitrombīna III un proteīnu C un S deficīts, hiperfibrinogēnēmija, hiperlipidēmija rada draudus trombozes traucējumiem pacientiem ar MINS.
Hiperlipidēmija. Daži autori zema un ļoti zema blīvuma lipoproteīnu, holesterīna un lipīdu (brīvo taukskābju, triglicerīdu, fosfolipīdu u.c.) līmeņa paaugstināšanos nefrotiskā sindroma gadījumā saista ar aknu darbības traucējumiem, citi šo parādību skaidro ar vairogdziedzera darbības samazināšanos. Sakarā ar to, ka albumīna šķīduma intravenoza ievadīšana novērš hiperholesterinēmijas palielināšanos, tiek pieņemts, ka holesterīna līmeņa paaugstināšanās asinīs ir kompensējoša albumīna satura samazināšanās dēļ. Tā kā lipidēmiju eksperimentā var iegūt pēc urīnceļu nosiešanas, tiek ierosināts, ka hiperholesterinēmija un lipidēmija MINS ir nieru izcelsmes un ir atkarīgas no starpposma metabolisma bojājumiem kanāliņu enzīmu sistēmā. Hiperlipidēmijas ģenēzē svarīga ir arī zema lecitīna-holesterīna acetiltransferāzes koncentrācija asinīs, kas lielos daudzumos izdalās ar urīnu, un zema lipoproteīna lipāzes aktivitāte. MINS gadījumā parasti tiek diagnosticēti IIa un IIb tipa hiperlipidēmija.
Fosfora-kalcija metabolisma traucējumi(hipokalciēmija, osteoporoze, osteomalācija) izraisa traucēta nieru darbība un D vitamīna metabolisms.
Dzelzs un mikroelementu vielmaiņas traucējumi ar zemu gan dzelzs, gan cinka, vara un kobalta līmeni asinīs lielā mērā nosaka šādu pacientu tendenci uz anēmiju, trofiskiem ādas bojājumiem, augšanas aizkavēšanos un, iespējams, imūndeficītu.
Asins viskozitāte MINS ir palielināta hiperlipidēmijas un palielinātas trombocītu adhēzijas dēļ. Tajā pašā laikā tiek samazināts asins koagulācijas faktoru (prokoagulantu) un antikoagulācijas faktoru (antitrombīns III, proteīni C un S) līmenis, kas izskaidro salīdzinoši zemo dekompensētā DIC sindroma biežumu MINS gadījumā.
Infekcijas- agrāk viena no ļoti izplatītajām MINS komplikācijām. Īpaši bieži bija peritonīts, ko vairumā gadījumu izraisīja pneimokoki, bet 25–50% gadījumu Escherichia coli.
MINS raksturīgais klīniskais un laboratoriskais attēls lielākajā daļā gadījumu (90–95%) bērniem vecumā no 2 līdz 7 gadiem ļauj noteikt diagnozi bez nieru biopsijas. Laba un ātra reakcija uz glikokortikoīdu terapiju apstiprina diagnozi. Vienlaikus ir vēlams noteikt IgE līmeni ikvienam bērnam ar nefrotisko sindromu, noskaidrot hronisku persistējošu vīrusu infekciju (B hepatīts, citomegālija, herpes vīrusa infekcijas u.c.) klātbūtni, jo pozitīvie rezultāti būtiski papildina. un mainīt terapiju. Par nefrotiskā sindroma recidivējošu gaitu liecina 2 recidīvi gadā, par bieži recidivējošu – 3 un vairāk recidīvu gadā. Remisija tiek konstatēta, ja nav proteīnūrijas vai tās vērtība ir mazāka par 4 mg/m2 stundā un albumīna līmenis serumā sasniedz 35 g/l. Biopsija ir indicēta bērniem ar nefrotisko sindromu līdz gada vecumam un vecākiem par 12 gadiem, jo MINS sastopamība viņiem ir ļoti zema.
Nefrotiskā sindroma ārstēšana:
Diēta - ja ir traucēta nieru darbība, ierobežojiet šķidruma uzņemšanu, nesatur sāli, vecumam optimālu olbaltumvielu daudzumu
Infūzijas terapija (albumīns, reopoliglucīns utt.)
Diurētiskie līdzekļi
Diurētiskiem līdzekļiem ir liela nozīme nieru slimību ārstēšanā, tomēr ar nekontrolētu un ilgstošu lietošanu var rasties straujš nātrija zudums un cirkulējošā asins tilpuma samazināšanās, hipokaliēmija un metaboliskā acidoze. Piespiedu diurēzi, izmantojot lielas diurētisko līdzekļu devas, kā arī ultrafiltrāciju smagas hipoalbuminēmijas vai smagas nieru mazspējas apstākļos var sarežģīt grūti kontrolējams hipovolēmiskais šoks vai turpmāka glomerulārās filtrācijas samazināšanās. Tādēļ ārstēšanu ar diurētiskiem līdzekļiem ieteicams veikt pēc iespējas īsi un atsākt tikai tad, ja ir manāms diurēzes samazināšanās un tūskas palielināšanās.
Nefrotiskas tūskas ārstēšanai parasti lieto furosemīdu - 20 - 400 mg iekšķīgi, 20 - 1200 mg intravenozi), kam ir diezgan spēcīga un ātra, lai arī īslaicīga iedarbība. Etakrīnskābe (50–200 mg dienā) arī darbojas līdzīgi furosemīdam. Hipotiazīdam ir vājāka iedarbība, kura diurētiskā iedarbība tiek novērota 1–2 stundas pēc 25–100 mg zāļu lietošanas. Svarīga loma cīņā pret tūsku ir kāliju aizturošiem diurētiskiem līdzekļiem - triamterēnam, amilorīdam, īpaši spironolaktoniem (aldaktonam, veroshpironam). Veroshpiron lieto devā no 25 līdz 200 – 300 mg dienā. Tas ir visefektīvākais kombinācijā ar tiazīdu grupas diurētiskiem līdzekļiem, furosemīdu. Tūska - amiloidozes izraisītā nefrotiskā sindroma gadījumā ir liela. rezistence pret diurētiskiem līdzekļiem.
Heparīns
Antibakteriālā terapija
Kortikosteroīdi
Glikokortikoīdi (GC) - prednizolons (PZ) (medopred, prednizols, prednizolons) un metilprednizolons (MP) (metipred, solu-medrol) - ir pirmās izvēles zāles GN imūnsupresīvā ārstēšanā. GC ietekmē imūnkompetentu un iekaisuma šūnu pārdali, novēršot to iekļūšanu iekaisuma vietā, nomācot to jutību pret iekaisuma mediatoriem un kavējot proinflammatorisku citokīnu, piemēram, TNF-α, IL-1, IL-2, IL-6, sekrēciju. . GC iedarbina glikoneoģenēzes procesus, veicinot antivielu iekļaušanu ogļhidrātu metabolismā un tādējādi samazinot to skaitu, tonizē kapilāru sieniņu un samazina hiperēmiju, ko izraisa pericītu aktivācija un pietūkums. Lielu GC devu ievadīšana MP “impulsu” veidā kavē DNS antivielu veidošanos, aptur imūnkompleksu veidošanos, samazina to masu un veicina glomerulārās bazālās membrānas izdalīšanos no subendotēlija slāņiem, palielina glomerulārās filtrācijas un nieru asinsrite. GK bērniem tiek nozīmēts visos jaunizveidotā nefrotiskā sindroma gadījumos, ar hormonjutīga nefrotiskā sindroma (parasti NSMI) recidīviem, ar progresējošu GN gaitu, kombinācijā ar citiem imūnsupresantiem u.c.
Praksē tiek izmantoti trīs GC terapijas veidi.
Nepārtraukta perorāla PZ ievadīšana devā 1–2 mg/kg 2–4 devās, ņemot vērā virsnieru garozas ikdienas aktivitāti (maksimālās zāļu devas no rīta ar sekojošu samazināšanu, pēdējā deva ne vēlāk kā plkst. 16.00) tiek nozīmēts ārstēšanas sākumā, lai sasniegtu remisiju.
Pārejot uz uzturošo terapiju, tiek izmantota alternatīva (alternatīva) PZ lietošanas shēma. Tas sastāv no PZ dienas devas lietošanas katru otro dienu, kas ļauj, saglabājot klīnisko efektu, būtiski samazināt blakusparādības: akūtas - bezmiegs, eiforija, psihoze, palielināta ēstgriba; hroniska - tūska, aptaukošanās, miopātija, strijas, ādas atrofija, hirsutisms, pinnes, osteoporoze, katarakta, paaugstināts asinsspiediens, steroīdu diabēts; virsnieru krīze - akūta virsnieru mazspēja ar pēkšņu zāļu pārtraukšanu. Ir arī iespēja mainīt režīmu ar PZ lietošanu katru dienu 3 dienas, pēc tam 3-4 dienu pārtraukumu. Efektivitātes ziņā abi mainīgās PZ uzņemšanas režīmi ir aptuveni vienādi.
MP pulsa terapiju izmanto, lai sasniegtu ļoti augstu GC koncentrāciju plazmā. Tas sastāv no aptuveni 30 mg/kg MP (ne vairāk kā 1 g impulsā) intravenozas pilienveida ievadīšanas 20–40 minūšu laikā reizi 48 stundās. Injekciju skaitu, kā arī vienreizējo un kopējo devu nosaka izvēlētā šīs patoloģijas ārstēšanas shēma.
Glikokortikoīdu blakusparādības var būt šādas: bezmiegs, eiforija, psihoze, palielināta ēstgriba, tūska, aptaukošanās, miopātija, strijas, ādas atrofija, hirsutisms, pinnes, osteoporoze, katarakta, paaugstināts asinsspiediens, steroīdu diabēts, virsnieru krīze (akūta virsnieru krīze nepietiekamība ar pēkšņas atcelšanas zālēm)
Citostatiskie līdzekļi
Citostatiskās (citotoksiskās) zāles (CD). Alkilējošie līdzekļi: ciklofosfamīds (ciklofosfamīds, citoksāns) un hlorambucils (hlorbutīns, leikerāns) - traucē šūnu dalīšanos, saistoties ar kodola DNS nukleīnskābēm. Tie nonāk organismā neaktīvā stāvoklī un tiek aktivizēti aknās. Tie iedarbojas neselektīvi uz visām dalīšanās šūnām (neselektīvie imūnsupresanti).
Ciklofosfamīds tiek parakstīts iekšķīgi vai "impulsu" veidā. Zāles tiek parakstītas iekšķīgi ar ātrumu 2,0–2,5 mg/kg/dienā 8–12 nedēļas, ārstējot no hormoniem atkarīgu vai bieži recidivējošu nefrotisku sindromu, ņemot vērā pakāpenisku mainīgas PZ shēmas devas samazināšanu. kā arī hormonu rezistences gadījumā.
Impulsu terapiju ar ciklofosfamīdu veic uz mainīga PZ kursa fona hormonatkarīgam un pret hormoniem rezistentam nefrotiskajam sindromam ar ātrumu 12–17 mg/kg intravenozi. “Impulsu” skaits un laika intervāls starp tiem ir atkarīgs no izvēlētā terapijas režīma. Vēl viena iespēja ir “pulss” reizi mēnesī 6–12 mēnešus ar kumulatīvo devu, kas nepārsniedz 250 mg/kg.
Hlorambucilu lieto iekšķīgi devā 0,15–0,2 mg/kg/dienā 8–10 nedēļas, lai ārstētu no hormoniem atkarīgu un bieži recidivējošu nefrotisku sindromu, retāk ar hormonrezistentu nefrotisko sindromu, mainīga kursa fona apstākļos. PZ, pakāpeniski samazinot.
Antimetabolīti - azatioprīns un metotreksāts - pašlaik tiek reti izmantoti GN ārstēšanā. Iespējamas citostatisko līdzekļu blakusparādības: lietojot ciklofosfamīdu - slikta dūša, vemšana, leikopēnija, hemorāģisks cistīts, dzimumdziedzeru mazspēja; hlorbutīns - plaušu fibroze, dermatīts, krampji, hepatopātija, leikopēnija.
Terapijas efektivitāti nosaka pamatslimības raksturs un nefropātijas morfoloģiskās pazīmes. Kūrorta ārstēšana (Bayram-Ali, Sitorai-Mahi-Khasa, Buhāras sanatorijas remisijas laikā un Krimas dienvidu krasts) ir indicēta pacientiem ar nefrotisko sindromu atkarībā no pamatslimības veida un tās aktivitātes pakāpes.
Ar savlaicīgu un adekvātu pamatslimības ārstēšanu prognoze var būt labvēlīga.
Pie kādiem ārstiem jums jāsazinās, ja Jums ir nefrotiskais sindroms:
Tevi kaut kas traucē? Vai vēlaties uzzināt sīkāku informāciju par nefrotisko sindromu, tā cēloņiem, simptomiem, ārstēšanas un profilakses metodēm, slimības gaitu un diētu pēc tā? Vai arī jums ir nepieciešama pārbaude? Jūs varat pierakstieties pie ārsta- klīnika eirolab vienmēr jūsu rīcībā! Labākie ārsti jūs izmeklēs, izpētīs ārējās pazīmes un palīdzēs noteikt slimību pēc simptomiem, konsultēs un sniegs nepieciešamo palīdzību un veiks diagnozi. tu arī vari zvaniet ārstam mājās. Klīnika eirolab atvērts jums visu diennakti.
Kā sazināties ar klīniku:
Mūsu klīnikas Kijevā tālruņa numurs: (+38 044) 206-20-00 (daudzkanālu). Klīnikas sekretāre izvēlēsies Jums piemērotu dienu un laiku ārsta apmeklējumam. Ir norādītas mūsu koordinātas un virzieni. Sīkāk apskatiet visus klīnikas pakalpojumus tajā.
(+38 044) 206-20-00
Ja iepriekš esat veicis kādu pētījumu, Noteikti nogādājiet to rezultātus pie ārsta konsultācijai. Ja pētījumi nebūs veikti, visu nepieciešamo izdarīsim savā klīnikā vai ar kolēģiem citās klīnikās.
Tu? Ir nepieciešams ļoti uzmanīgi pievērsties jūsu vispārējai veselībai. Cilvēki nepievērš pietiekami daudz uzmanības slimību simptomi un neapzinās, ka šīs slimības var būt dzīvībai bīstamas. Ir daudz slimību, kas sākumā mūsu organismā neizpaužas, bet beigās izrādās, ka diemžēl ir par vēlu tās ārstēt. Katrai slimībai ir savas specifiskas pazīmes, raksturīgas ārējās izpausmes – t.s slimības simptomi. Simptomu noteikšana ir pirmais solis slimību diagnosticēšanā kopumā. Lai to izdarītu, jums tas jādara vairākas reizes gadā. jāpārbauda ārstam, lai ne tikai novērstu kādu šausmīgu slimību, bet arī uzturētu veselīgu garu ķermenī un organismā kopumā.
Ja vēlies uzdot ārstam jautājumu, izmanto tiešsaistes konsultāciju sadaļu, iespējams, tur atradīsi atbildes uz saviem jautājumiem un izlasīsi pašaprūpes padomi. Ja jūs interesē atsauksmes par klīnikām un ārstiem, mēģiniet atrast nepieciešamo informāciju sadaļā. Reģistrējieties arī medicīnas portālā eirolab lai neatpaliktu no jaunākajām ziņām un informācijas atjauninājumiem vietnē, kas tiks automātiski nosūtīta jums pa e-pastu.
Citas slimības no grupas Uroģenitālās sistēmas slimības:
| "Akūts vēders" ginekoloģijā |
| Algodismenoreja (dismenoreja) |
| Sekundārā algodismenoreja |
| Amenoreja |
| Hipofīzes izcelsmes amenoreja |
| Nieru amiloidoze |
| Olnīcu apopleksija |
| Baktēriju vaginoze |
| Neauglība |
| Maksts kandidoze |
| Ārpusdzemdes grūtniecība |
| Intrauterīnā starpsiena |
| Intrauterīnās sinekijas (saaugšanas) |
| Sieviešu dzimumorgānu iekaisuma slimības |
| Sekundārā nieru amiloidoze |
| Sekundārais akūts pielonefrīts |
| Dzimumorgānu fistulas |
| Dzimumorgānu herpes |
| Dzimumorgānu tuberkuloze |
| Hepatorenālais sindroms |
| Dzimumšūnu audzēji |
| Endometrija hiperplastiskie procesi |
| Gonoreja |
| Diabētiskā glomeruloskleroze |
| Disfunkcionāla dzemdes asiņošana |
| Perimenopauzes perioda disfunkcionāla dzemdes asiņošana |
| Dzemdes kakla slimības |
| Aizkavēta pubertāte meitenēm |
| Svešķermeņi dzemdē |
| Intersticiāls nefrīts |
| Maksts kandidoze |
| Dzeltenā ķermeņa cista |
| Iekaisīgas izcelsmes zarnu-dzimumorgānu fistulas |
| Kolpīts |
| Mielomas nefropātija |
| Dzemdes fibroīdi |
| Uroģenitālās fistulas |
| Meiteņu seksuālās attīstības traucējumi |
| Iedzimtas nefropātijas |
| Urīna nesaturēšana sievietēm |
| Miomatoza mezgla nekroze |
| Nepareizas dzimumorgānu pozīcijas |
| Nefrokalcinoze |
| Nefropātija grūtniecības laikā |
| Primārais un sekundārais nefrotiskais sindroms |
| Akūtas uroloģiskās slimības |
| Oligūrija un anūrija |
Nieres spēlē vienu no svarīgākajām lomām cilvēka dzīvē. Tie ļauj organismam ātri atbrīvoties no atkritumiem un toksīniem, kas uzkrājas dažādu ķīmisko transformāciju rezultātā šūnās un audos. Daba šajos orgānos ir izveidojusi lielu drošības rezervi. Nieres katru dienu pielāgo savu darbu ķermeņa vajadzībām, pamatojoties uz ārējiem un iekšējiem apstākļiem. Tomēr, neskatoties uz visām paaugstinātas pielāgošanās spējas priekšrocībām, šie orgāni bieži ir uzņēmīgi pret dažādām slimībām. Turklāt nieres bieži cieš uz patoloģiju fona, kas rodas citās ķermeņa daļās. Viena no bīstamākajām nieru slimības izpausmēm ir nefrotiskais sindroms.
Nefrotiskā sindroma attīstības priekšnoteikumi
Nieres ir lieliski darbinieki. Viņu darbu var salīdzināt ar sirds darbību – no brīža, kad tā atrodas mātes vēderā, līdz pat dienu beigām. Nieres strādā katru dienu, katru sekundi atbrīvojot ķermeni no atkritumiem un toksīniem. Ir grūti izdomāt oriģinālāku darbības veidu, nekā daba deva nierēm.
Katra niere pieder lielam traukam - nieru artērijai. Tas vairākas reizes dienā sūknē asinis caur mazākiem traukiem. Pēc izskata tie atgādina savītu pavedienu bumbu. Šim asinsvadu sadalījumam ir slēpta nozīme – izmēru atšķirība palīdz asinīm pārvietoties pa paredzēto ceļu. Šie mazie trauki veido nieru glomerulu pamatu. To pamatnē ir sava veida plāns nieru filtrs. Tās uzdevums ir atstāt asinsritē asins šūnas (eritrocītus, leikocītus, trombocītus) un lielos proteīnus – albumīnus un globulīnus.
Nefrons ir nieres pamatstruktūrvienībaTomēr šāds filtrāts vēl nav nieru darbības galaprodukts. Pie tā kanāliem būs smagi jāstrādā. Pēc izskata tie visvairāk līdzinās šaurām izliektām caurulēm. Šajās caurulēs, iespējams, atrodas visīpašākās cilvēka ķermeņa šūnas. Viņi var atšķirt daudzas vielas pēc to ķīmiskās struktūras. Izejot cauri kanāliņiem, filtrāts tiek sadalīts divās daļās. Viss, kas interesē organismu – cukurs, vitamīni un citas līdzīgas vielas – kanāliņos atgriežas asinīs. Viņi tālāk izvada atkritumus un toksīnus (piemēram, urīnvielu). Kopā ar toksīniem daļa ūdens pametīs ķermeni.
 Nieru filtrs kalpo asiņu attīrīšanai
Nieru filtrs kalpo asiņu attīrīšanai Nefrotiskais sindroms nav patstāvīga slimība, bet gan dažāda rakstura filtru bojājumu cēloņu, pazīmju un seku kombinācija. Tas notiek ne tikai nieru slimībās. Nefrotiskā sindroma cēlonis var būt vispārējas visa organisma slimības. Līdzīgas izmaiņas notiek gan bērnu, gan pieaugušo vidū. Visbiežāk nefrotiskais sindroms skar bērnus vecumā no 2 līdz 5 gadiem un jaunus vīriešus un sievietes vecumā no 17 līdz 35 gadiem. Tomēr slimība tiek novērota gan jaundzimušā periodā, gan vecumā, gan vecumā.
Nefrotiskā sindroma klasifikācija
Nefrotiskais sindroms ir sadalīts vairākās formās, pamatojoties uz vairākām īpašībām:
- Nieru filtra bojājumu dēļ nefrotiskais sindroms ir sadalīts vairākās šķirnēs:
- nefrotiskais sindroms ar glomerulonefrītu. Šajā gadījumā vadošā loma ir glomerulu un līdz ar to nieru filtra iekaisumam:

- nefrotiskais sindroms imūnslimībās, kas ietekmē asinsvadus un saistaudus, kas lielos daudzumos atrodas visās ķermeņa daļās:

- nieru filtra bojājumi, ko izraisa ļaundabīga audzēja augšana organismā;
- nefrotiskais sindroms, kas radās uz asins recekļu (trombu) veidošanās fona nieru traukos;
- nefrotiskais sindroms alerģisku slimību gadījumā. Šajā gadījumā galvenā loma ir alergēniem - augu ziedputekšņiem, kukaiņu indei, pārtikai;
- Nieru bojājumi bieži izraisa diabētu. Šajā gadījumā visvairāk cieš mazie glomerulu trauki.
- nefrotiskais sindroms ar glomerulonefrītu. Šajā gadījumā vadošā loma ir glomerulu un līdz ar to nieru filtra iekaisumam:
- Atkarībā no slimības izraisītāja rakstura nefrotisko sindromu iedala divās formās:

- Atkarībā no slimības rakstura nefrotiskais sindroms ir sadalīts vairākās šķirnēs:
- epizodisks nefrotiskais sindroms. Tas iezīmē pamata nieru slimības sākšanos (20% gadījumu);
- pastāvīgs variants. Šajā gadījumā slimības izpausmes ir noturīgākas un saglabājas piecus līdz astoņus gadus (50% gadījumu);
- progresīva iespēja. Tas ir īpaši ļaundabīgs slimības veids. Šajā gadījumā (30%) tiek novērota strauja nieru sabrukšana un komplikāciju veidošanās.
Glomerulonefrīts - video
Cēloņi un attīstības faktori
Lielākā daļa nefrotiskā sindroma cēloņu ir saistīti ar imunitātes ietekmi. Tomēr imunitāte ir lielā mērā kolektīvs jēdziens. Baltās asins šūnas - leikocīti - ir atbildīgi par ķermeņa aizsardzību. Pamatojoties uz to izskatu un funkcionālajām īpašībām, tos iedala vairākās formās. Taču tie visi paredzēti viena uzdevuma veikšanai – lai organismā nenosēstos kāds svešķermenis. Pateicoties šīm leikocītu spējām, cilvēks ir izdzīvojis bīstamo baktēriju un vīrusu pasaulē.
 Leikocīti ir galvenie cilvēka ķermeņa aizsargi pret infekcijām
Leikocīti ir galvenie cilvēka ķermeņa aizsargi pret infekcijām Tomēr pilnībā nezināmu iemeslu dēļ imūnsistēma var sajaukt nieru glomerulus un kanāliņus ar svešķermeņiem. Medicīna ir droši noteikusi tikai nieru bojājumu mehānismu akūta glomerulonefrīta gadījumā. Streptococcus baktērijām un glomeruliem ir līdzīgas imūnās šūnas. Cenšoties ar jebkādiem līdzekļiem iznīcināt baktērijas, imūnsistēma kaitē arī savām šūnām. Citos gadījumos nefrotiskā sindroma mehānisms mūsdienu zinātnei šķiet daudz mazāk skaidrs. Vairākām slimībām ir iedzimta predispozīcija. Citus, šķiet, nosaka organisma individuālās īpašības.
Sistēmiskā sarkanā vilkēde - video
Bojāts nieres filtrs noved pie tā, ka urīnā nonāk ne tikai atkritumi un toksīni, bet arī vērtīgas vielas - asins šķidrās daļas proteīni. No pirmā acu uzmetiena šķiet, ka nekas slikts nenotiks, mainīsies tikai urīna sastāvs. Tomēr ne velti organisms ir tik greizsirdīgs par plazmas olbaltumvielu saglabāšanu. Pamatojoties uz izmēru, tie ir sadalīti divos veidos - albumīni un globulīni. Pēdējie ir imūnsistēmas darbības produkts. Bet pirmajiem ir divas galvenās lomas - tie saglabā ūdeni asinsvadu gultnē, neļaujot tam iesūkties audos, kā arī transportē nepieciešamās ķīmiskās vielas uz dažādām ķermeņa daļām.
Albumīna dzīves ilgums, protams, nav bezgalīgs. Katru dienu aknās tiek ražota jauna porcija - apmēram viens grams. Nefrotiskā sindroma gadījumā olbaltumvielu zudums urīnā (preteinūrija) bieži sasniedz milzīgus apmērus. Aknu mēģinājumi segt šādu trūkumu parasti ir nesekmīgi. Īpaši smagos gadījumos ar urīnu dienā tiek zaudēti līdz 15–20 gramiem olbaltumvielu.
 Olbaltumvielas ir galvenā asins šķidrās daļas (plazmas) sastāvdaļa.
Olbaltumvielas ir galvenā asins šķidrās daļas (plazmas) sastāvdaļa. Proteīnūrija ietver veselu virkni problēmu ķermeņa darbībā. Pirmā problēma ir tā, ka ūdens pārstāj aizturēt asinīs. Parādās masīvs pietūkums. Dažos gadījumos tie uzkrājas dienu un nedēļu laikā, citos pietūkums notiek nakti. Visbiežāk pietūkst plakstiņi, seja un kājas. Smagākos gadījumos starpenes uzbriest, šķidrums uzkrājas vēderā (ascīts) un krūtīs (hidrotorakss). Šis pietūkuma šķidrums rada vēl vienu ceļu proteīna noplūdei no asinīm. Asins šķidrās daļas trūkums liek nierēm darboties rezerves scenārijā. Tie dod signālu kanāliņiem atgriezt nātriju asinīs, kas spēj saistīt un noturēt ūdeni, ja nav albumīna.
 Albumīna deficīts asinīs izraisa masīvas tūskas attīstību
Albumīna deficīts asinīs izraisa masīvas tūskas attīstību Organisms cenšas kompensēt olbaltumvielu zudumu, palielinot to daudzumu. Pastāv zināma atkarība no holesterīna līmeņa paaugstināšanās nefrotiskā sindroma gadījumā no tā cēloņa. Visizteiktākā aina ir raksturīga nieru bojājumiem pie sistēmiskās sarkanās vilkēdes, imūnslimības, kurā cieš visa organisma saistaudi. Nieres spēlē lielu lomu D vitamīna metabolismā, kas nodrošina pareizu kaulu stiprumu. Ar nefrotisko sindromu tiek ietekmēti ne tikai kauli, bet arī muskuļi. Ja nav pietiekami daudz kalcija, bieži rodas spazmas un krampji.
Ne tikai nieres reaģē uz olbaltumvielu zudumu. Arī aizkuņģa dziedzeris cenšas pielāgoties. Tas palielina insulīna daudzumu, kas izdalās asinīs. Šajā gadījumā dziedzeris reaģē ne tik daudz uz cukura līmeni, cik uz holesterīna līmeni. Insulīnam ir liela nozīme brīvā holesterīna iesaiņošanā tauku nogulsnēs organismā. Turklāt ar nefrotisko sindromu rodas neizbēgams dzelzs deficīts un tā rezultātā anēmija (sarkano asins šūnu, eritrocītu un to hemoglobīna satura deficīts).
 Insulīns veicina tauku uzglabāšanu
Insulīns veicina tauku uzglabāšanu Vēl viena problēma, kas rodas ar nefrotisko sindromu, ir asins recēšanas traucējumi.Šī smalkā sistēma visu laiku ir līdzsvarā – daži mehānismi, ja nepieciešams, veido asins recekļus (trombus), bet citi tos iznīcina. Ar nefrotisko sindromu līdzsvars ievērojami novirzās uz asins recekļu veidošanos (hiperkoagulāciju). Smagākajā gadījumā šī situācija kļūst vēl bēdīgāka. Galvenais hiperkoagulācijas risks, dīvainā kārtā, ir tendence asiņot. Fakts ir tāds, ka asins recēšanai ir nepieciešamas vielas ar dažādu ķīmisko struktūru. Lielākā daļa no tiem, tāpat kā plazmas albumīni, tiek ražoti aknās. Kad tie visi ir izlietoti, rodas nekontrolēta asiņošana (DIC), ar kuru vienmēr ir grūti tikt galā.
 Nefrotiskais sindroms izraisa nelīdzsvarotību starp koagulācijas un antikoagulācijas sistēmām
Nefrotiskais sindroms izraisa nelīdzsvarotību starp koagulācijas un antikoagulācijas sistēmām Neskatoties uz imūno raksturu, nefrotiskais sindroms vienmēr ir saistīts ar galvenā aizstāvja aktivitātes pavājināšanos. Slimība izraisa ķermeņa neaizsargātību pret infekciju. Turklāt cieš visas imūnās aizsardzības daļas - mikrobu uztveršana un sagremošana un antivielu proteīnu veidošanās.
Nefrotiskā sindroma simptomi un pazīmes
Nefrotiskais sindroms parasti ir dažādu simptomu kopums, kas saistīti viens ar otru. Tie ir raksturīgi gan pieaugušajiem, gan bērniem.
Nefrotiskā sindroma simptomi - tabula
| Simptoms | Simptomu parādīšanās mehānisms |
| Tūska |
|
| Slikta asinsrite ādā sakarā ar asinsvadu saspiešanu ar tūsku šķidrumu |
|
|
| Elpas trūkums pie slodzes |
|
| Muskuļu masas zudums | Slikta asinsrite muskuļos pietūkuma dēļ |
| Migrējoši sarkani plankumi uz ādas (ložņu eritēma) | Bioloģiski aktīvo vielu ietekme no tūskas šķidruma (bradikinīni) |
| Sarkano asins šūnu, eritrocītu un hemoglobīna trūkums (anēmija) |
| Duļķaina urīna izskats ar pārslām | Olbaltumvielu un leikocītu parādīšanās urīnā |
 Ar nefrotisko sindromu tūska sasniedz ievērojamus izmērus.
Ar nefrotisko sindromu tūska sasniedz ievērojamus izmērus. Diagnostikas metodes
Nefrotiskajam sindromam nepieciešama nefrologa uzmanība. Šāda nopietna slimība ir iemesls pilnīgai pārbaudei: testu veikšanai un citu metožu izmantošanai:
- Vispārēja asins analīze ir ļoti informatīva nefrotiskā sindroma diagnosticēšanai. Šai slimībai raksturīgas anēmijas pazīmes – zems sarkano asins šūnu un hemoglobīna līmenis. Vēl viena dabiska izmaiņa ir strauji paātrināta (eritrocītu sedimentācijas ātrums) - līdz 50–60 mm/stundā. Leikocītu skaits parasti ir normāls;
- vispārējā urīna analīzē tiek atzīmēts augsts relatīvais blīvums - 1030–1050. Ja parasti urīna reakcija ir skāba, tad ar nefrotisko sindromu tā kļūst nedaudz sārmaina. Turklāt speciālists atzīmēs milzīgo olbaltumvielu saturu un palielinātu leikocītu skaitu. Dažām slimībām - sistēmiskajai sarkanajai vilkēdei, sistēmiskam vaskulītam - raksturīga sarkano asins šūnu parādīšanās urīnā (hematūrija);
 Nefrotiskā sindroma gadījumā urīnā tiek konstatēti proteīni, leikocīti un sarkanās asins šūnas
Nefrotiskā sindroma gadījumā urīnā tiek konstatēti proteīni, leikocīti un sarkanās asins šūnas - asins bioķīmija ir svarīga metode nefrotiskā sindroma diagnosticēšanai. Dabiski mainās šādi rādītāji: samazinās olbaltumvielu, albumīna, kalcija daudzums, palielinās nātrija un holesterīna saturs. Normāls urīnvielas un kreatinīna līmenis norāda uz atbilstošu asins attīrīšanas ātrumu nierēs. Augsts līmenis liek speciālistam pieņemt nieru mazspējas klātbūtni;
- urīns nefrotiskā sindroma gadījumā tiek izmeklēts, izmantojot vairākas īpašas metodes - Nechiporenko, Amburge, Addis-Kakovsky. Savāktajā urīnā pārbauda olbaltumvielu saturu un šūnu skaitu - sarkano asins šūnu un balto asins šūnu skaitu. Tiek atklāta acīmredzama proteīnūrija, hematūrija, leikocitūrija;
- Zimnitsky tests ir pierādīts un vienkāršs veids, kā diagnosticēt nieru mazspēju. Tas ir balstīts uz urīna relatīvā blīvuma mērīšanu. Nefrotiskajam sindromam raksturīgs liels skaits. Zemas vērtības liecina par nieru mazspēju;
- Ja ir aizdomas par nieru slimību, tiek veikta ultraskaņa. Ar nefrotisko sindromu speciālists var neatklāt būtiskas izmaiņas. Nieru izmērs var atšķirties no parastā, un var mainīties asinsrites ātrums. Turklāt, izmantojot ultraskaņu, jūs varat aptuveni noteikt vēdera un sirds oderē uzkrāto šķidruma daudzumu;
 Ultraskaņa ir droša un informatīva pētījuma metode
Ultraskaņa ir droša un informatīva pētījuma metode - Rentgenstari palīdzēs speciālistam noteikt tūskas šķidruma uzkrāšanās vietu krūtīs. Taču pēc vienas plakanas fotogrāfijas nebūs iespējams precīzi noteikt tā daudzumu;
- tomogrāfija ir visprecīzākā metode vēdera, krūškurvja un sirds membrānas uzkrāšanās šķidruma diagnosticēšanai. Orgānu trīsdimensiju attēls ļauj precīzi novērtēt ķermeņa stāvokli ar nefrotisko sindromu.
Ārstēšanas metodes
Nefrotiskais sindroms ir iemesls hospitalizācijai un diennakts medicīniskajai uzraudzībai. Sastādot ārstēšanas plānu, speciālisti tiecas pēc šādiem mērķiem:
- samazināt tūskas smagumu;
- ietekmēt nefrotiskā sindroma cēloni;
- novērst galveno faktoru, kas izraisa izmaiņas organismā - proteīnūriju.
Narkotiku ārstēšana
Zāles ir galvenais veids, kā ietekmēt slimības attīstību. Kā likums, tie neaprobežojas tikai ar vienu medikamentu. Tiek nozīmēts vesels zāļu klāsts, kas var novērst radušās problēmas.
Zāles nefrotiskā sindroma ārstēšanai - tabula
| Farmakoloģiskā grupa | Zāļu izrakstīšanas mērķis | Konkrētu rīku piemēri |
| Diurētiskie līdzekļi | Palielināts ūdens un nātrija izdalīšanās ātrums |
|
| Metabolisma zāles | Paaugstināts kālija līmenis asinīs |
|
| Plazmas aizvietošanas risinājumi | Kompensē albumīna deficītu |
|
| Citostatiskie līdzekļi | Imūnsistēmas agresijas nomākšana |
|
| Steroīdu hormoni |
|
|
| AKE inhibitori |
|
|
| Caurejas līdzekļi | Samazinot tūskas smagumu |
|
| Nesteroīdie pretiekaisuma līdzekļi narkotikas | Samazināts olbaltumvielu zuduma ātrums urīnā |
|
| Antikoagulanti un prettrombocītu līdzekļi | Samazināts olbaltumvielu zuduma ātrums urīnā |
|
Zāles nefrotiskā sindroma ārstēšanai - fotogalerija
 Lasix ir diurētisks līdzeklis
Lasix ir diurētisks līdzeklis  Prednizolons ir hormonālas zāles
Prednizolons ir hormonālas zāles  Monoprils ir AKE inhibitors
Monoprils ir AKE inhibitors  Heparīns atšķaida asinis
Heparīns atšķaida asinis  Metotreksāts nomāc imūnsistēmu
Metotreksāts nomāc imūnsistēmu  Albumīns kompensēs tā trūkumu asinsritē
Albumīns kompensēs tā trūkumu asinsritē
Zāļu devu nefrotiskajam sindromam aprēķina individuāli, jo lielākā daļa zāļu tiek transportētas uz darbības vietu ar albumīnu. Pēdējo trūkums dažos gadījumos liek ievērojami palielināt zāļu devu.
Smagas nieru mazspējas gadījumā tiek izmantota hemodialīze - asiņu attīrīšana no atkritumiem un toksīniem, izmantojot “mākslīgās nieres” ierīci.
Hemodialīze - video
Diēta
Diēta noteikti ir stūrakmens nefrotiskā sindroma ārstēšanā. Ir ārkārtīgi svarīgi pievērst uzmanību diviem apstākļiem – dienā uzņemtā sāls un šķidruma daudzumam. Masīvas tūskas gadījumā tiek noteikta pilnīgi bez sāls diēta. Tomēr, tā kā pietūkums tiek novērsts, ēdienam var pievienot sāli. Šķidruma daudzums nedrīkst pārsniegt ikdienas urīna daudzumu vairāk kā par 200–300 ml. Dažos gadījumos parasto ūdeni ir vērts aizstāt ar destilētu ūdeni (bez piemaisījumiem). Olbaltumvielu daudzumu aprēķina, pamatojoties uz ķermeņa svaru. Lai uzlabotu ēdiena garšu, ieteicams lietot:
- svaigi dārzeņi;
- apstādījumi;
- tomāti;
- auzas želejas un putras veidā;
- dārzeņu eļļa;
- garneles;
- Antarktikas krila pasta;
- jūraszāles;
- ķiploku.
Nefrotiskajam sindromam noderīgi pārtikas produkti - fotogalerija
 Nefrotiskā sindroma gadījumā ieteicams ēst svaigus dārzeņus
Nefrotiskā sindroma gadījumā ieteicams ēst svaigus dārzeņus  Zaļumi satur folijskābi, kas ir iesaistīta hematopoēzē.
Zaļumi satur folijskābi, kas ir iesaistīta hematopoēzē.  Auzas ir veselīgs produkts un satur daudz vitamīnu.
Auzas ir veselīgs produkts un satur daudz vitamīnu.  Jūras veltes ir vērtīgu mikroelementu avots
Jūras veltes ir vērtīgu mikroelementu avots  Antarktikas krils - mazs vēžveidīgais
Antarktikas krils - mazs vēžveidīgais
Ja Jums ir nefrotiskais sindroms, jums vajadzētu izvairīties no šādu pārtikas produktu ēšanas:
- galda sāls;
- alkohols;
- asas garšvielas;
- kūpināti un konservēti produkti;
- saldie gāzētie dzērieni;
- Krējuma konditorejas izstrādājumi;
- šokolāde;
- sviests;
- speķis un bekons;
- trekna gaļa (jēra gaļa).
Pārtikas produkti, kurus nav vēlams ēst ar nefrotisko sindromu - fotogalerija
 Nefrotiskā sindroma gadījumā sāls ir stingri ierobežots
Nefrotiskā sindroma gadījumā sāls ir stingri ierobežots  Karstās garšvielas ir nevēlamas nieru slimībām
Karstās garšvielas ir nevēlamas nieru slimībām  Alkohols ir kontrindicēts nieru slimību gadījumā
Alkohols ir kontrindicēts nieru slimību gadījumā  Gāzētie dzērieni satur lieko cukuru
Gāzētie dzērieni satur lieko cukuru  Ja jums ir nefrotiskais sindroms, jums jāierobežo dzīvnieku tauku uzņemšana.
Ja jums ir nefrotiskais sindroms, jums jāierobežo dzīvnieku tauku uzņemšana.
Tautas aizsardzības līdzekļi
Augi ir lieliski palīgi cīņā pret nefrotisko sindromu. Ar augu palīdzību jūs varat samazināt pietūkumu un iekaisumu. Ar ārsta atļauju varat izmantot šādas receptes.
Tradicionālā medicīna glomerulārā iekaisuma ārstēšanā - tabula
| Izejvielas | Gatavošanas metode | Lietošanas veids |
| 2 ēd.k. l. kolekciju aplej ar puslitru verdoša ūdens un atstāj. | Dzert kā tēju, pa pusglāzei trīs reizes dienā |
| Svaigas dzērvenes | Izspiediet sulu no svaigām ogām | Lietojiet pusi glāzes trīs reizes dienā |
| 2 ēd.k. l. maisījumu aplej ar 1,5 glāzēm verdoša ūdens, vāra uz lēnas uguns 15 minūtes, pēc tam ievilkties stundu. | |
| Erva vilna (puskritusi) | 1 tējk. izejvielas aplej ar glāzi verdoša ūdens, uz lēnas uguns vāra 10 minūtes. | Lietojiet pusi glāzes trīs reizes dienā |
Augi nefrotiskā sindroma ārstēšanā - fotogalerija
 Brūklenes noder nieru iekaisuma gadījumā
Brūklenes noder nieru iekaisuma gadījumā  Nātre ietekmē asins recēšanu
Nātre ietekmē asins recēšanu  Upenes satur C vitamīnu
Upenes satur C vitamīnu  Ervas vilnas ir noderīgas nefrīts
Ervas vilnas ir noderīgas nefrīts
Komplikācijas un prognozes
Nefrotiskā sindroma ārstēšanas prognoze ir ļoti individuāla un atkarīga no šādiem apstākļiem:
- pacienta vecums. Jaunieši vieglāk panes slimību un ātrāk atveseļojas;
- iemesli, kas izraisīja nefrotiskā sindroma attīstību;
- slimības ilgums;
- izrakstītās zāles.
Smagos gadījumos attīstās šādas komplikācijas:

Nieru mazspēja - video
Grūtniecība uz nefrotiskā sindroma fona nav tikai nopietns notikums, bet bieži vien rada tiešus draudus mātei. Palielināta slodze uz nierēm mātei, kura ir spiesta strādāt par diviem, var izraisīt hronisku nieru mazspēju. Tās rašanās briesmas pastāv arī tad, ja nefrotiskais sindroms jau ir attīstījies grūtniecības laikā.
Profilakse
Galvenais nefrotiskā sindroma profilakses veids ir savlaicīga un adekvāta nieru un citu slimību - cukura diabēta, sistēmiskās sarkanās vilkēdes, ļaundabīgo audzēju - ārstēšana.
Nefrotiskajam sindromam nepieciešama kvalificēta nefrologa uzmanība. Tikai savlaicīga ārstēšana var palīdzēt tikt galā ar slimību.
(attiecīgi pa labi un pa kreisi). Katra niera ir pupiņas formas un pārklāta ar šķiedru ( saistaudi) un tauku kapsulas ( čaumalas), kas aizsargā nieru audus no bojājumiem. Iekšējās malas ( mediālās puses) nieres ir ieliektas un atrodas blakus mugurkaulam, ārējās ( sānu) – izliekta un vērsta pret vēdera un muguras lejasdaļas sieniņām. Katras nieres mediālajā pusē ir vārti, caur kuriem nierēs nonāk asinsvadi un nervi.
Nieru iekšpusi veido saistaudi ( intersticijs) un urīna veidošanās un izdalīšanās sistēma. Ja veicat griezumu, jūs varat redzēt, ka visa nieres parenhīma nav viendabīga. Tas ietver tā saukto medulla un garozu, kas atšķiras viena no otras pēc krāsas, atrašanās vietas un blīvuma. Garoza aizņem katras nieres ārējo daļu tā ir salīdzinoši mazāka pēc tilpuma un blīvuma nekā medulla, kas atrodas orgāna centrālajā daļā. Garoza ir dzeltenīgi sarkana, medulla ir zilgani sarkana. Medulla strukturāli sastāv no konusa formas veidojumiem ( nieru piramīdas), kuru pamatnes ir vērstas uz garozu. Šo piramīdu virsotnes ir vērstas uz nieres augšdaļu.
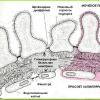
Urīna veidošanās un izdalīšanās sistēma faktiski sākas garozā, kur atrodas milzīgs skaits nefronu - galvenās nieru funkcionālās vienības. Katrs nefrons sastāv no asinsvadu glomeruliem ( glomerulos), kapsulas ( Šumljanskis-Bowmans) un kanāliņos. Koroidālais glomeruls ir zarojošu un atkārtoti savijušos mazu arteriālo asinsvadu sistēma, kas atrodas kapsulā. Arteriālos kapilārus kapsulā ieskauj mezangija ( saistaudu veids). Pati kapsula izskatās kā bļoda ( kurā iegremdēts glomeruls) un sastāv no divām lapām - ārējās un iekšējās. Ārējo lapu veido, savienojot plakanas šūnas viena ar otru, veidojot viena slāņa membrānu.
Iekšējās lapas struktūra ir nedaudz sarežģītāka. Tas sastāv no trim čaumalām. Pirmā membrāna ir kapilāru sieniņu šūnas ( endotēlija šūnas) dzīslenes glomeruls. Otrā membrāna ir bazālā membrāna, kurai ir pievienotas endotēlija šūnas. Šī membrāna atrodas ārpus kapilāriem ( un ārpus endotēlija šūnām). Shumlyansky-Bowman kapsulas iekšējā slāņa trešais slānis ir podocītu slānis ( īpašas epitēlija šūnas). Tie ir lokalizēti uz bazālās membrānas endotēlija šūnu aizmugurē. Podocītos ir procesi, kas aptver asinsvadu glomerulu kapilārus. Visas trīs Shumlyansky-Bowman kapsulas iekšējā slāņa membrānas veido tā saukto glomerulāro filtru ( barjera). Caur to filtrācija notiek katrā nieru nefronā ( sasprindzinot) asinis ( iekļūšana nierēs caur nieru artēriju), kā rezultātā veidojas pašas kapsulas dobums ( kas atrodas starp tās ārējām un iekšējām lapām) veidojas primārais urīns ( glomerulārais ultrafiltrāts).
Primārais urīns ir asins plazma, kas atbrīvota no veidotiem elementiem un lielmolekulāriem savienojumiem ( pārsvarā olbaltumvielas). Lai organisms nezaudētu visu vērtīgo ( piemēram, ūdens, minerālsāļi, vitamīni, aminoskābes utt.), kas atrodas primārajā urīnā, tam jāiziet cauri cauruļveida sistēmai – katra nefrona pēdējai sastāvdaļai. Reabsorbcija notiek kanāliņos ( apgrieztā sūkšana) organismam noderīgas vielas no primārā urīna atpakaļ asinīs. Filtrēšana un reabsorbcija ir galvenās nieru nefronu funkcijas. Lielākā daļa kanāliņu atrodas nieru medulās. Pēc tam, kad primārais urīns iziet cauri kanāliņu sistēmai, tas pakāpeniski pārvēršas sekundārā urīnā, kas tiek izvadīts no kanāliņiem ( un, stingri sakot, no pašiem nefroniem) nieru kausiņos, kas lokalizēti nieru piramīdu virsotņu zonā. Savienojoties savā starpā, šie kausiņi ieplūst nieru iegurnī, caur kuru sekundārie ( galīgais) urīns tālāk iekļūst urīnvadā un izdalās no nierēm.
Arteriālo asins piegādi nierēm nodrošina nieru artērijas, kas atzarojas no vēdera aortas. Venozās asinis no nierēm plūst caur nieru vēnām. Šīs vēnas pēc tam aizplūst apakšējā dobajā vēnā. Limfātiskie asinsvadi nogādā visu limfu uz jostas limfmezgliem. Nieru inervācija tiek nodrošināta caur nieru pinuma zariem un nerviem, kas nāk no augšējiem jostas un apakšējiem krūšu kurvja mezgliem.
Nefrotiskā sindroma cēloņi un patoģenēze
Nefrotiskais sindroms ir klīnisku un laboratorisku anomāliju kopums, kas norāda uz nieru darbības traucējumiem. To raksturo hipoproteinēmija ( samazināts olbaltumvielu līmenis asinīs), hipoalbuminēmija ( albumīna līmeņa pazemināšanās asinīs), proteīnūrija ( olbaltumvielu izdalīšanās ar urīnu), tūska un dažreiz hiperlipidēmija ( paaugstināts tauku līmenis asinīs).Nefrotiskais sindroms nav patstāvīga slimība. Tas var rasties dažādu slimību un patoloģisko stāvokļu gadījumā. Turklāt nav nepieciešams, lai viņi ( šīs slimības un stāvokļi) sākotnēji parādījās nierēs. Piemēram, nefrotiskais sindroms bieži rodas ar asins slimībām, cukura diabētu, reimatiskām slimībām, sistēmisku vaskulītu ( patoloģijas, kas saistītas ar asinsvadu iekaisumu) utt Dažos gadījumos tas, protams, var attīstīties uz primāro nieru slimību fona - akūts glomerulonefrīts, dažas ģenētiskas nieru slimības ( iedzimts nefrotiskais sindroms). Jebkurā gadījumā galvenais nefrotiskā sindroma parādīšanās mehānisms ir glomerulārā filtra bojājums nieru nefronos, uz kuru fona tiek traucēts asins plazmas filtrācijas process nierēs.
Biežākie nefrotiskā sindroma cēloņi ir:
- iedzimts nefrotiskais sindroms;
- akūts glomerulonefrīts;
- tubulointersticiāls nefrīts;
- amiloidoze;
- cukura diabēts;
- infekcijas slimības;
- reimatiskas slimības;
- asins slimības;
- sistēmisks vaskulīts;
- vēnu tromboze;
- alerģiskas slimības;
- saindēšanās ar toksiskām vielām.
Iedzimts nefrotiskais sindroms
Iedzimts nefrotiskais sindroms ( VNS) ir nefrotisks sindroms, kas parādās bērniem pirmajos 3 dzīves mēnešos. Papildus iedzimtajam ir arī infantila ( zīdainis) nefrotiskais sindroms, kas pirmo reizi rodas bērniem vecumā no 4 līdz 12 mēnešiem. Iedzimta un infantila nefrotiskā sindroma cēloņi, kā likums, ir dažādi ģenētiski traucējumi, retāk infekcijas un vielmaiņas traucējumi. Visbiežāk sastopamie ģenētiskie traucējumi, kas izraisa iedzimta nefrotiskā sindroma parādīšanos, ir fibrocistīna gēnu mutācijas ( policistiska nieru slimība), IV tipa kolagēns ( Alporta sindroms), nefrīns ( NPHS1 gēns), podocīns ( NPHS1 gēns), WT1 gēns ( Denisa-Draša sindroms), PLCE1 gēns ( traucēta nefrīna un podocīna sekrēcija), LamB2 gēns ( Pīrsona sindroms).Visi šie gēni ir atbildīgi par pareizu nieru audu attīstību augļa embrioģenēzes laikā, kā arī par tā darbību pēc bērna piedzimšanas. Piemēram, mutācija NPHS1 gēnā ( Somijas tipa nefrotiskais sindroms) izraisa traucējumus nieru šūnās nefrīna proteīna veidošanās procesā, kas kalpo kā svarīga sastāvdaļa starp podocītu kātiem. glomerulārās šūnas, kas aptver arteriālos kapilārus, kas nonāk Boumena kapsulā). To pavada kapsulas destrukturizācija un asins plazmas filtrācijas traucējumi, kā rezultātā attīstās nefrotiskais sindroms.
Iedzimts nefrotiskais sindroms var attīstīties uz dažādu infekcijas slimību fona. To bieži novēro intrauterīnām infekcijām ( sifiliss, citomegalovīrusa infekcija, herpes, masaliņas, B hepatīts, toksoplazmoze utt.), bojājot dažādus augļa orgānus ( ieskaitot nieres) grūtniecības laikā. Iedzimtu nefrotisko sindromu var izraisīt arī dažādi vielmaiņas traucējumi ( vielmaiņas traucējumi), piemēram, Fabri slimība ( mutācija a-galaktozidāzes gēnā, kas izraisa tauku nogulsnēšanos glomerulārā reģionā), iedzimtas hipotireozes formas ( samazināta vairogdziedzera funkcija), hipoadrenokorticisms ( virsnieru dziedzera disfunkcija) un utt.
Akūts glomerulonefrīts
Akūts glomerulonefrīts ir nieru slimība, kurā notiek liela skaita glomerulu iekaisums ( glomeruls). Tās attīstības iemesls ir imūnsistēmas darbības traucējumi, kā rezultātā tā uzbrūk saviem nieru audiem. Akūts glomerulonefrīts visbiežāk parādās pēc streptokoku faringīta ( rīkles gļotādas iekaisums). Ķermenim cīnoties ar šo infekciju, patogēnie streptokoki tiek daļēji iznīcināti. Atlikušās baktēriju daļiņas nogulsnējas glomerulos. Pēc dažām nedēļām imūnsistēma var atklāt nogulsnētās streptokoku daļiņas un ierosināt imūnreakciju, kas izraisa glomerulu iekaisumu.Iekaisīgas izmaiņas glomerulos bieži izraisa to morfoloģiskās struktūras bojājumus un to caurlaidības palielināšanos pret dažādiem plazmas komponentiem, kas parasti neietilpst primārajā urīnā ( piemēram, lielmolekulārie proteīni, asins šūnas). Tādēļ nieru bojājumus akūta glomerulonefrīta gadījumā bieži pavada nefrotiskajam sindromam raksturīgas pazīmes ( proteīnūrija, hipoalbuminēmija un tūska). Papildus streptokoku infekcijai akūtu glomerulonefrītu var izraisīt arī infekciozs endokardīts, masaliņas, pneimonija, masalas, malārija, šistosomiāze, daži medikamenti u.c.
Tubulointersticiāls nefrīts
Tubulointersticiāls nefrīts ir patoloģija, kas attīstās intersticiāla iekaisuma rezultātā. starpposma) nieru audi, kā arī nieru kanāliņi. Ar šo slimību nieru glomerulu funkcija praktiski nav traucēta ( līdz slimības progresīvākajām klīniskajām stadijām), tāpēc nefrotiskais sindroms viņam nav tik raksturīgs. Tomēr ir gadījumi, kad tas joprojām tika novērots ar tubulointersticiālu nefrītu. Galvenie šīs nieru patoloģijas cēloņi ir pielonefrīts, leptospiroze, akūta tubulārā nekroze ( nieru kanāliņu epitēlija tūlītēja nāve), ko izraisa zāles, toksīni ( svins, kadmijs), išēmija ( traucēta asins piegāde nierēm), starojums, obstruktīva nefropātija ( patoloģija, kurā tiek traucēta normāla urīna plūsma caur urīnceļu), tuberkuloze u.c.Nefrotiskā sindroma rašanās tubulointersticiāla nefrīta gadījumā ir saistīta ar iekaisuma procesa izplatīšanos no nieru kanāliņiem un intersticijām ( starpposma nieru audi) uz glomeruliem. Iekaisuma attīstību glomerulos papildina to filtrēšanas funkcijas pārkāpums un liekā olbaltumvielu daudzuma iekļūšana no asins plazmas primārajā urīnā. Turklāt iekaisumu glomerulos tubulointersticiāla nefrīta gadījumā var veicināt arī tie paši etioloģiskie faktori, kas izraisīja pamatslimības rašanos. Piemēram, ja tubulointersticiālu nefrītu izraisīja pacienta saindēšanās ar smago metālu sāļiem ( svins, kadmijs), tad tie var kalpot arī kā kaitīgi līdzekļi saistībā ar nieru glomerulu anatomiskajām struktūrām.
Amiloidoze
Amiloidoze ir slimība, ko izraisa olbaltumvielu metabolisma traucējumi. To raksturo patoloģiska proteīna veidošanās organismā - amiloīds, kas laika gaitā nogulsnējas dažādos audos un orgānos ( aknas, sirds, nieres, kuņģa-zarnu trakts utt.), izjaucot to pamatfunkcijas. Mūsdienās ir zināmi daudzi amiloidozes veidi, kas atšķiras viens no otra atkarībā no amiloīda proteīna izcelsmes. Ir tā sauktie ģenētiski noteikti amiloidozes veidi ( piem., ATTR amiloidoze, somu tipa amiloidoze, AF amiloidoze), kurā amiloīda parādīšanās ir skaidri saistīta ar ģenētiskām mutācijām noteiktos ķermeņa proteīnos. Papildus tiem ir zināmas sekundāras amiloidozes formas, kas saistītas ar dažādām slimībām, piemēram, mielomu ( AL amiloidoze), Alcheimera slimība ( AB amiloidoze), hroniskas slimības ( AA amiloidoze), audzēji ( AE amiloidoze) un utt.Visos iepriekšminētajos amiloidozes veidos veidojas patoloģisks amiloīda proteīns, kas nogulsnējas nieru audos un pakāpeniski izraisa nieru mazspēju. Sākotnējās stadijās amiloīda nogulsnēšanās notiek nieru glomerulu un to mezangija bazālo membrānu zonā ( audi, kas atrodas starp kapilāriem nefrona kapsulās). Pastāvīga jaunu amiloīda masu sedimentācija glomerulos izraisa to struktūras traucējumus ( ko pavada nefrotiskais sindroms) un normālu elementu pakāpeniska nomaiņa ( kapilāri, mezangija, podocīti utt.), veidojot nefronu kapsulas. Amiloīda uzkrāšanos var novērot arī nieru intersticijā ( starpposma nieru audi), peritubulārs ( tubulu tuvumā) un perivaskulāri audi. Tādējādi amiloīda nogulsnēšanās procesā tiek novērota normālu nieru audu mehāniska aizstāšana ar patoloģisku – amiloīdu, kā rezultātā attīstās nefrotiskais sindroms.
Diabēts
Cukura diabēts ir endokrīna slimība, kas saistīta ar absolūtu vai relatīvu hormona insulīna deficītu, kas ražots aizkuņģa dziedzerī un regulē vielmaiņu organismā. Insulīns galvenokārt regulē glikozes līmeni asinīs ( Sahāra) un pazemina tā līmeni, ja tas nokrīt. Cukura diabēta gadījumā vai nu tiek ražots nepietiekams šī hormona daudzums, vai arī insulīna iedarbība uz mērķaudiem ir vienkārši neefektīva ( tas ir, tie audi, uz kuriem tai vajadzētu iedarboties tiešā veidā). Tādēļ cukura diabētu pavada glikozes līmeņa paaugstināšanās asinīs.Cukura diabēts var izraisīt nefrotiskā sindroma attīstību. Fakts ir tāds, ka ar šo endokrīno slimību hiperglikēmijas dēļ ( paaugstināts glikozes līmenis asinīs) notiek glikozilācija ( glikozes neenzīmu pievienošana citiem ķīmiskiem savienojumiem) dažādas olbaltumvielas, kas veido dažādas nieru nefronu struktūras ( kapilāru sienas, mezangija, bazālā membrāna utt.). Tas izraisa olbaltumvielu glomerulārā filtra caurlaidības palielināšanos, ko pavada ievērojama tā daudzuma izdalīšanās primārajā urīnā un līdz ar to nefrotiskā sindroma attīstība.
Nefrotiskā sindroma veidošanos cukura diabēta gadījumā veicina arī paaugstināts asinsspiediens, kas izjauc intraglomerulāro asins plūsmu ( ievērojami paaugstinās asinsspiediens glomerulos, kas rada papildu spriedzi intraglomerulāro kapilāru sieniņās). Tā kā hiperglikēmija ir pastāvīga parādība cukura diabēta gadījumā, proteīnu glikozilācija nieru glomerulos pakāpeniski progresē, kas rada priekšnoteikumus nieru sklerozes attīstībai. ) un nieru mazspējas parādīšanās. Visas patoloģiskās izmaiņas, kas novērotas nierēs ar cukura diabētu, sauc par diabētisko nefropātiju. Tā ir viena no cukura diabēta komplikācijām un ne vienmēr var rasties pacientiem, kuri cieš no šīs endokrīnās slimības.
Infekcijas slimības
Dažu infekcijas slimību gadījumā patogēns var tikt pārnests nierēs. Tas bieži notiek ar dažādām baktērijām ( tuberkuloze, septisks endokardīts, pneimonija, sifiliss, abscesi, bronhektāzes, osteomielīts u.c.), vīrusu ( HIV infekcijas utt.) un sēnīšu ( aktinomikoze) patoloģijas. Patogēno mikroorganismu iekļūšana ( vīrusi, baktērijas, sēnītes) nieru audos parasti notiek caur asinīm ( hematogēni). Nokļūstot nierēs, tie bojā dažādas audu struktūras.Visbiežāk šādos gadījumos tiek ietekmētas glomerulāro kapilāru šūnas ( endotēlija šūnas), mezangija un podocīti ( glomerulārās šūnas, kas pārklāj arteriālos kapilārus). Tā kā šīs šūnas ir daļa no glomerulārā filtra, to pakāpenisku nāvi pavada tā caurlaidības pārkāpums un palielināta olbaltumvielu izdalīšanās no asins plazmas primārajā urīnā. Tas ir šis mehānisms, kas ir pamatā nefrotiskā sindroma parādīšanās infekcijas slimībām. Arī iekaisuma process, kas attīstās uzreiz endotēlija šūnu, mezangija un podocītu bojājuma vietā, var spēlēt zināmu lomu tā parādīšanā infekciju laikā. Ar šādu iekaisumu bieži tiek bojāta glomerulārā filtra bazālā membrāna, kas tikai vēl vairāk pastiprina iepriekš radušos traucējumus.
Reimatiskas slimības
Nefrotiskais sindroms var attīstīties daudzu reimatisko slimību gadījumā ( sistēmisks) slimības ( piemēram, sistēmiskā sarkanā vilkēde, reimatoīdais artrīts, sistēmiskā sklerodermija, reimatisms u.c.). Sistēmiskās sarkanās vilkēdes gadījumā nieres bieži tiek ietekmētas imūnkompleksu nogulsnēšanās dēļ ( savienojums starp antivielu un antigēnu - ķermenim svešu molekulu) nieru glomerulu rajonā. Šādu kompleksu uzkrāšanās izraisa organisma imūniekaisuma reakcijas attīstību, glomerulu anatomisko struktūru bojājumus un nefrotiskā sindroma attīstību.Šī sindroma parādīšanās reimatoīdā artrīta gadījumā vairumā gadījumu ir saistīta vai nu ar sekundāru nieru amiloidozi, kad nieru glomerulos aizsprosto patoloģisku proteīnu - amiloīdu, vai ar pretreimatisma līdzekļu izraisītu glomerulāro audu bojājumu. Sistēmiskas sklerodermijas gadījumā nefrotiskais sindroms attīstās imūnsistēmas šūnu mijiedarbības ar citu audu šūnām traucējumu rezultātā ( asinsvadu, saistaudu, nieru u.c.), kas izraisa iekaisuma procesu rašanos glomerulos un to sklerozi ( aizstājot tos ar nefunkcionāliem saistaudiem).
Faktiski reimatiskās slimības veicina iekaisuma reakciju attīstību glomerulos, ko pavada glomerulārā filtra caurlaidības traucējumi un nefrotiskā sindroma attīstība. Faktiski šādos gadījumos attīstās glomerulonefrīts ( slimība, kurā tiek novērots difūzs nieru glomerulu iekaisums), un šim glomerulonefrītam ir ilgstoša gaita un tas nav akūts, bet gan hronisks. Hronisks glomerulonefrīts dažkārt var rasties ilgu laiku bez jebkādiem simptomiem. Šīs slimības galvenās briesmas ir tādas, ka laika gaitā tā var izraisīt hronisku nieru mazspēju. Tādēļ visiem pacientiem ar reimatiskām slimībām periodiski jāuzrauga nieru funkcionālais stāvoklis.
Asins slimības
Nefrotiskais sindroms var rasties ar noteiktām asins slimībām, piemēram, limfogranulomatozi, mielomu, jauktu krioglobulinēmiju, talasēmiju, sirpjveida šūnu anēmiju utt. Ar limfogranulomatozi ( audzējs, kas attīstās no limfoidās sistēmas šūnām) nieres tiek skartas reti, bet, ja tā notiek, tad visticamāk šī asins slimība slimnieku mocīja jau ilgāku laiku. Parasti nieru audu bojājumus novēro 3. vai 4. stadijā ( pēdējais posms) limfogranulomatoze, kuras patoloģiskajā procesā ir iesaistīta ne tikai limfātiskā sistēma, bet arī daudzi citi orgāni ( izņemot nieres), kas ir saistīts ar audzēja šūnu izplatīšanos visā organismā. Nokļūstot nieru audos, šādas šūnas aktīvi vairojas un aizvieto normālos audus ar ļaundabīgiem audiem, kā rezultātā tiek izjaukta nieru iekšējā struktūra un attīstās nefrotiskais sindroms.Multiplās mielomas gadījumā ( ļaundabīgs plazmas šūnu audzējs - īpašas asins šūnas) attīstās tā sauktā mielomas nefropātija, kurai raksturīgi intrarenālo struktūru bojājumi, ko izraisa patoloģisku mielomas proteīnu iekļūšana tajās. paraproteīni), ko izdala plazmacitomas šūnas ( mielomas audzējs). Nieru bojājumu multiplās mielomas gadījumā bieži pavada nefrotiskais sindroms, nefroskleroze ( nieru audu aizstāšana ar saistaudiem) un nieru mazspēju. Ar jauktu krioglobulinēmiju uz nieru glomerulu asinsvadu sieniņām nogulsnējas specifiskas olbaltumvielu molekulas, krioglobulīni, kas ierosina lokālu iekaisuma reakciju sākšanos ( izmantojot komplementa sistēmu), ko pavada glomerulārā filtra bojājumi un nefrotiskā sindroma attīstība pacientam. Krioglobulīnu parādīšanos izraisa imūnsistēmas šūnu darbības traucējumi, kas rodas noteiktu vīrusu infekciju laikā ( B hepatīts, C hepatīts, citomegalovīrusa infekcija, infekciozā mononukleoze utt.).
Nefrotiskā sindroma attīstība talasēmijas gadījumā ( ģenētiska slimība, kas saistīta ar traucētu hemoglobīna veidošanos) izraisa glomerulu bojājumi, uz periodiskas dzelzs uzkrāšanās tajos fona, kas veidojas patoloģisku sarkano asins šūnu sadalīšanās laikā. Sirpjveida šūnu anēmijas gadījumā ( slimība, kurā tiek traucēta normāla hemoglobīna veidošanās) bieži rodas tromboze nierēs ( asinsvadu aizsprostojumi), jo samazinās sarkano asins šūnu izturība pret iznīcināšanu. Uz trombozes fona glomerulos bieži tiek traucēta asins plūsma, kas bieži izraisa hiperfiltrāciju ( palielināta filtrēšana) plazma caur glomerulāro filtru un nefrotiskā sindroma parādīšanās.
Sistēmisks vaskulīts
Sistēmiskais vaskulīts ir slimību grupa, kurā tiek novērots asinsvadu sieniņu iekaisums, kas atrodas dažādos audos un orgānos. Nieru asinsvadi visbiežāk tiek bojāti vairāku sistēmisku vaskulītu ( mezglains poliarterīts, Henoha Šēnleina purpura un Vēgenera granulomatoze). Visu trīs patoloģiju rašanās mehānisms ir saistīts ar imūnsistēmas traucējumiem. Piemēram, Henoha Šonleina purpura rodas imūnkompleksu nogulsnēšanās rezultātā uz asinsvadu sieniņām, kā rezultātā tiek aktivizēta komplementa sistēma, kas izraisa lokālu iekaisuma reakciju un veicina to veidošanos ( kuģa sienas) bojājumi. Pašu imūnkompleksu izcelsme vēl nav precīzi noteikta, tiek pieņemts, ka tās var būt molekulas, kas paliek pacienta ķermenī pēc noteiktām slimībām (; alerģijas, streptokoku infekcija, mikoplazmas infekcija utt.).Nieru asinsvadu sieniņu iekaisuma attīstības mehānisms mezgla poliarterīta gadījumā kopumā ir līdzīgs tam, kas novērots Henoha Šēnleina purpurā, tomēr imūnkompleksu rašanās šajā patoloģijā var būt saistīta arī ar dažiem citiem vīrusiem ( piemēram, B hepatīta vīruss, C hepatīta vīruss, HIV infekcija, citomegalovīruss) vai noteiktas zāles ( bismuta preparāti, antibiotikas, sulfonamīdi utt.). Vēgenera granulomatozes patoģenētiskais mehānisms ir vēl sarežģītāks. Tas ietver ne tikai nokrišņus ( nogulsnēšanās) uz imūnkompleksu glomerulu asinsvadu sieniņām, bet arī dažādi imūnsistēmas šūnu mijiedarbības traucējumi. Šīs slimības gadījumā neitrofiliem ir svarīga loma asinsvadu sieniņu bojājumos ( asins šūnas), kas uzkrājas nieru glomerulos un ražo dažādus enzīmus, kas uz tiem iedarbojas kaitīgi. Visu trīs sistēmiskā vaskulīta veidu asinsvadu bojājumi izraisa glomerulārā filtra caurlaidības traucējumus un nefrotiskā sindroma attīstību.
Vēnu tromboze
Nefrotisko sindromu var konstatēt pacientiem ar lielu venozo asinsvadu trombozi ( apakšējā dobā vēna, nieru vēnas). Šādas trombozes ir bieži sastopamas slimību un stāvokļu gadījumā, kas saistīti ar asins recēšanas traucējumiem ( perorālo kontracepcijas līdzekļu lietošana, grūtniecība, iedzimtas asinsreces sistēmas slimības utt.). Turklāt trombozi periodiski novēro sirds mazspējas, sistēmiskā vaskulīta, audzēju slimību ( kad venozos asinsvadus no ārpuses saspiež ļaundabīgi veidojumi).Ar trombozi venozajos traukos tiek traucēta asins plūsma, kas veicina asins stagnāciju un retrogrādu ( pretējs) paaugstināts spiediens nieru artērijās. Spiediena paaugstināšanās glomerulāro artēriju sistēmā izraisa asinsvadu sieniņu paplašināšanos un palielinātu plazmas filtrāciju. Tāpēc lielu venozo asinsvadu, piemēram, apakšējās dobās vēnas, nieru un citu vēnu tromboze diezgan bieži ir saistīta ar nefrotisko sindromu. Citi bieži sastopami trombozes cēloņi šajās vēnās ir ļaundabīgi nieru audzēji, metastāzes, smaga dehidratācija ( bērniem), aortas aneirisma, smaga trauma, sepse, peritonīts ( vēderplēves iekaisums), antifosfolipīdu sindroms utt.
Alerģiskas slimības
Dažām alerģiskām patoloģijām ( piemēram, siena drudzis, alerģija pret pārtiku, kosmētiku, alerģiskas reakcijas, kas rodas pēc kukaiņu kodumiem utt.) dažkārt var attīstīties nefrotiskais sindroms. Tās parādīšanās mehānisms kopumā ir līdzīgs tam, kas rodas reimatoīdo slimību gadījumā ( piemēram, sistēmiskā sarkanā vilkēde) un to izraisa imūnkompleksu uzkrāšanās uz nieru glomerulu asinsvadu sieniņām, kā rezultātā izvēršas to imūniekaisuma bojājumi, izraisot glomerulārā filtra normālās caurlaidības un hiperfiltrācijas traucējumus ( palielināta filtrēšana) caur to šķidro asiņu daļu. Atšķirībā no sistēmiskās sarkanās vilkēdes, glomerulu bojājumi alerģisku slimību gadījumā visbiežāk ir īslaicīgi. Nefrotiskais sindroms nekavējoties ( vai pēc neilga laika) pazūd pēc alergēna likvidēšanas ( etioloģiskais faktors, kas izraisīja alerģiju).Saindēšanās ar toksiskām vielām
Saindēšanās ar toksiskām vielām diezgan bieži izraisa nieru bojājumus un nefrotiskā sindroma attīstību. To bieži novēro, kad pacienta ķermenī nonāk dažādi pesticīdi un toksiskas indes ( etilēnglikols, skābeņskābe, arsēns, etiķskābe, hroms, svins, radioaktīvie elementi, vara sulfāts, arsīns utt.). Retos gadījumos noteiktu medikamentu lietošana ( piemēram, pretepilepsijas zāles, bismuta zāles, zelts, dzīvsudrabs, antibiotikas, antikoagulanti, sulfonamīdi, vitamīni, D-penicilamīns) var izraisīt arī nefrotisko sindromu.Pats nefrotiskā sindroma attīstības mehānisms saindēšanās gadījumā ar toksiskām vielām vienmēr ir atkarīgs no to veida. Piemēram, saindēšanos ar dzīvsudrabu saturošām vielām pavada traucēta nieru glomerulāro šūnu elpošana, kas neizbēgami noved pie to nāves. Saindēšanās gadījumā ar etiķskābi, vara sulfātu, arsīnu, kas pēc savas būtības ir hemolītiskas indes ( tas ir, vielas, kas iznīcina sarkanās asins šūnas), notiek pārmērīga brīvā hemoglobīna nogulsnēšanās ( izdalās, sadaloties sarkanajām asins šūnām) glomerulāro filtru zonā, kas noved pie nefrotiskā sindroma.
Nieru audu bojājumus ar toksiskām vielām sauc par toksisku nefropātiju. Tas var būt akūts vai hronisks. Akūta toksiska nefropātija parasti izraisa akūtu glomerulonefrītu ( nieru glomerulu iekaisums) un pēc tam līdz akūtai nieru mazspējai. Hronisku nefropātiju pavada hroniska glomerulonefrīta un hroniskas nieru mazspējas parādīšanās. Nefrotisko sindromu toksiskās nefropātijā izraisa akūts vai hronisks glomerulonefrīts.
Nefrotiskā sindroma klasifikācija
 Nefrotiskais sindroms ir divu veidu - primārais un sekundārais. Sadalījums šajos veidos ir saistīts ar tā attīstības galveno cēloni. Primāro nefrotisko sindromu izraisa nieru slimība. Sekundārā tipa gadījumā nefrotiskais sindroms parādās pacienta patoloģiju klātbūtnes dēļ, kas galvenokārt ietekmē citus orgānus, nevis nieres. Pastāv arī nefrotiskā sindroma klasifikācija atkarībā no tā reakcijas pakāpes uz ārstēšanu ar hormonālajiem līdzekļiem ( prednizolons). Šajā klasifikācijā nefrotisko sindromu iedala steroīdu rezistentos un steroīdu jutīgos veidos.
Nefrotiskais sindroms ir divu veidu - primārais un sekundārais. Sadalījums šajos veidos ir saistīts ar tā attīstības galveno cēloni. Primāro nefrotisko sindromu izraisa nieru slimība. Sekundārā tipa gadījumā nefrotiskais sindroms parādās pacienta patoloģiju klātbūtnes dēļ, kas galvenokārt ietekmē citus orgānus, nevis nieres. Pastāv arī nefrotiskā sindroma klasifikācija atkarībā no tā reakcijas pakāpes uz ārstēšanu ar hormonālajiem līdzekļiem ( prednizolons). Šajā klasifikācijā nefrotisko sindromu iedala steroīdu rezistentos un steroīdu jutīgos veidos. Primārais nefrotiskais sindroms
Primārais nefrotiskais sindroms attīstās ar akūtu vai hronisku glomerulonefrītu ( nieru glomerulu iekaisums) un dažas ģenētiskas nieru slimības ( iedzimts nefrotiskais sindroms). Idiopātiskais nefrotiskais sindroms tiek klasificēts arī kā primārais nefrotiskais sindroms. Idiopātiskā nefrotiskā sindroma gadījumā nieru bojājuma cēlonis nav zināms.Sekundārais nefrotiskais sindroms
Sekundārais nefrotiskais sindroms rodas ar dažādām citu orgānu un audu slimībām, piemēram, alerģijām, sistēmisku vaskulītu, saindēšanos ar toksiskām vielām, vēnu trombozi, asins slimībām, cukura diabētu, amiloidozi, infekcijas un reimatiskām slimībām, tubulointersticiālu nefrītu. Nieru audu bojājumus šajās patoloģijās ne vienmēr pavada nefrotiskais sindroms, un dažos gadījumos nieres netiek ietekmētas vispār, tāpēc tiek uzskatīts, ka šī sindroma attīstība šajās patoloģijās ir sekundāra.Steroīdiem rezistents nefrotiskais sindroms
Steroīdiem rezistentais nefrotiskais sindroms ir nefrotisks sindroms, kas cilvēkiem neizzūd ( nav remisijas stadijā) pēc astoņu nedēļu steroīdu terapijas kursa ar prednizonu.Steroīdiem jutīgs nefrotiskais sindroms
Steroīdiem jutīgs nefrotiskais sindroms ( SCNS) tiek novērota tiem pacientiem, kuriem ir pozitīva atbildes reakcija uz ārstēšanu ar prednizolonu. Parasti remisija ( slimības simptomu un pazīmju izzušana) Šis sindroms rodas pēc 2–4 nedēļu ilgas steroīdu terapijas. Dažos gadījumos periodu var pagarināt līdz 4–8 nedēļām. Recidīvi ( slimības simptomu un pazīmju atkārtota parādīšanās) nefrotiskais sindroms var parādīties pēc tam, kad tas ārstēšanas laikā pāriet uz remisiju, vai arī var neparādīties vispār.Steroīdiem jutīgais nefrotiskais sindroms ir sadalīts vairākos veidos ( nerecidivējoša, reti recidivējoša, bieži recidivējoša, atkarīga no steroīdiem). Ar vienreizēju SSNS slimības recidīvi nenotiek, patoloģijas remisija ir ļoti ilga. Reti recidivējošu SSNS gadījumā recidīvi notiek retāk nekā divas reizes ik pēc 6 mēnešiem, un ar bieži atkārtotu SSNS recidīvi notiek vismaz divas reizes sešos mēnešos. No steroīdiem atkarīgo SSNS gadījumā recidīvu parādīšanās parasti ir saistīta ar hormonālās terapijas ar prednizolonu kursa pārtraukšanu, dažkārt šādus recidīvus var izraisīt zāļu devas samazināšana; prednizolons), ko lieto ārstēšanas laikā.
Nefrotiskā sindroma simptomi
 Vienīgais specifiskais nefrotiskā sindroma simptoms ir pietūkums. Citi simptomi ( piemēram, slikta dūša, vemšana, sāpes sirdī, vājums, samazināta veiktspēja, elpas trūkums, augšanas un attīstības traucējumi utt.), kas var rasties pacientam ar šo patoloģiju, tiek klasificēti kā tās nespecifiskās izpausmes. Šie simptomi ir papildinoši. Tās var rasties un var nebūt ar to. Pietūkums vienmēr kalpo kā viens no obligātajiem nefrotiskā sindroma klīniskajiem kritērijiem.
Vienīgais specifiskais nefrotiskā sindroma simptoms ir pietūkums. Citi simptomi ( piemēram, slikta dūša, vemšana, sāpes sirdī, vājums, samazināta veiktspēja, elpas trūkums, augšanas un attīstības traucējumi utt.), kas var rasties pacientam ar šo patoloģiju, tiek klasificēti kā tās nespecifiskās izpausmes. Šie simptomi ir papildinoši. Tās var rasties un var nebūt ar to. Pietūkums vienmēr kalpo kā viens no obligātajiem nefrotiskā sindroma klīniskajiem kritērijiem. Nefrotiskā sindroma diagnosticēšanas grūtības rada tas, ka šis sindroms ir vairāk laboratorisks nekā klīnisks, jo lielākā daļa tā pazīmju tiek noteiktas, izmantojot laboratoriskos testus, un tās netiek atpazītas pacienta ikdienas izmeklēšanā. Tāpēc, lai konstatētu faktu, ka pacientam ir nefrotiskais sindroms, nepietiek tikai ar ķermeņa pietūkuma konstatēšanu. Šādos gadījumos viņam ir jānosaka nepieciešamie laboratorijas testi.
Galvenie simptomi novēroti pacientiem ar nefrotisko sindromu
| Simptoms | Šī simptoma parādīšanās mehānisms | Kā šis simptoms izpaužas? |
| Tūska | Nefrotiskā sindroma gadījumā pacienta ķermenis caur nierēm zaudē milzīgu daudzumu olbaltumvielu. Šis proteīns nonāk urīnā no asins plazmas. Šādi pastāvīgi zaudējumi ir saistīti ar olbaltumvielu daudzuma samazināšanos asinīs. Viena no plazmas olbaltumvielu funkcijām ir uzturēt asins onkotisko spiedienu. Šis spiediens nosaka, kādā virzienā pārvietosies intravaskulārais šķidrums. Jo mazāk olbaltumvielu plazmā, jo zemāks tās onkotiskais spiediens. Ja onkotiskais spiediens traukos ir zems, tad šķidrums tajos ilgstoši nepaliek un atstāj tos, pēc tam nokļūstot starpšūnu telpās ( jo spiediens tajās ir lielāks) dažādi audi, kas bagāti ar zemādas taukiem, kā rezultātā veidojas tūska. | Tūskas smagums parasti korelē ( sasiets) ar proteīnūrijas pakāpi ( tas ir, pacienta olbaltumvielu zuduma intensitāte urīnā). Pietūkums, kā likums, vispirms parādās sejas, plakstiņu, muguras lejasdaļā un dzimumorgānos. Tālāk pietūkums izplatās uz rokām un kājām, retāk uz rumpi. Tūskas rašanās biežums un izplatība var atšķirties. Tās var attīstīties uzreiz, burtiski vienas nakts laikā, vai arī tās var parādīties pakāpeniski vairāku dienu, nedēļu un pat mēnešu laikā. Palpējot, pietūkusi āda ir mīksta ( vaļīgs). Ja uz tā nospiežat, tad uzreiz pēc tam depresijas vietā veidojas bedre. Tūskas zonas nefrotiskā sindroma gadījumā viegli pārvietojas. Ārējo dzimumorgānu pietūkums apgrūtina urinēšanu. |
| Sirdspuksti | Lielākajai daļai pacientu ar nefrotisko sindromu šķidrums uzkrājas ne tikai ārēji ( zem ādas), izraisot perifēro tūsku, bet arī dažādos ķermeņa dobumos. Ja perikarda dobumā notiek šķidruma uzkrāšanās ( sirds maisiņš), tad pacientam rodas sirdsklauves un sāpes sirds rajonā. Šķidruma uzkrāšanās krūšu dobumā ( hidrotorakss) izraisa elpas trūkumu. Šķidruma iekļūšana vēdera dobumā veicina ascīta attīstību un sliktas dūšas, vemšanas, caurejas un vēdera uzpūšanās parādīšanos. | Sirds simptomi ( sāpes, sirdsklauves), ir nedaudz retāk nekā no kuņģa-zarnu trakta ( slikta dūša, vemšana, caureja) un plaušas ( aizdusa). Šo simptomu intensitāte vienmēr ir individuāla, un to lielā mērā nosaka proteīnūrijas pakāpe. Visu šo simptomu parādīšanās secība var atšķirties. Kuņģa-zarnu trakta simptomi parasti parādās pēc ēšanas. Elpas trūkums, sāpes sirdī un sirdsklauves pacientiem ir gan miera stāvoklī, gan fiziskās aktivitātes laikā. |
| Sāpes sirds rajonā | ||
| Aizdusa | ||
| Slikta dūša | ||
| Vemt | ||
| Caureja | ||
| Asarošana | Asarošanu izraisa konjunktīvas pietūkums ( gļotāda) acs. | Acu asarošana ir periodisks nefrotiskā sindroma simptoms. |
| Augšanas un attīstības traucējumi | Augšanas un attīstības traucējumi rodas dažādu vielmaiņas traucējumu rezultātā, ko var identificēt nefrotiskā sindroma gadījumā. Piemēram, ar šo patoloģiju organismā samazinās mikroelementu daudzums ( dzelzs, cinks, kobalts) un makroelementi ( kalcijs), kam ir liela nozīme dažādu audu attīstībā un augšanā ( kauli, nervu sistēma, āda, skrimšļi utt.). | Bērniem, kuri ilgstoši cieš no nefrotiskā sindroma, diezgan skaidri tiek novēroti augšanas un attīstības traucējumi. Šādi bērni attīstībā bieži atpaliek no vienaudžiem gan vispārējā fiziskā, gan intelektuālā ziņā. |
| Tetānija | Nefrotiskā sindroma gadījumā kalcija metabolisma traucējumu dēļ ( asinīs tā ir ļoti maz) var novērot krampju lēkmes ( tetānija). Hipokalciēmija ( kalcija līmeņa pazemināšanās asinīs) rodas metabolītu vielmaiņas traucējumu rezultātā ( maiņas produkti) D vitamīns organismā, kas ir iesaistīts fosfora-kalcija metabolisma regulēšanā. | Tetānija nenotiek visiem pacientiem. Biežāk to novēro bērniem un kombinējas ar osteomalācijas un osteoporozes pazīmēm ( kaulu augšanas un attīstības palēnināšanās, to pārmērīgais trauslums, skeleta deformācija, lūzumu attīstība, sāpju parādīšanās kaulos un muskuļos utt.). |
| Ādas bālums | Nefrotiskā sindroma gadījumā anēmijas dēļ parādās ādas bālums, galvassāpes, samazinātas darba spējas un vājums ( hemoglobīna un sarkano asins šūnu daudzuma samazināšanās asinīs). | Šie simptomi ir diezgan izplatīti pacientiem ar nefrotisko sindromu. Tie parādās periodiski vai pastāvīgi atrodas. To intensitāte vienmēr ir individuāla. |
| Galvassāpes | ||
| Samazinātas spējas strādāt | ||
| Vājums | ||
| Svara pieaugums | Svara pieaugumu izraisa papildu šķidruma uzkrāšanās zemādas taukos un dažādos ķermeņa dobumos ( krūtis, vēders utt.). | Ķermeņa masas palielināšanās notiek, kad audos uzkrājas brīvais šķidrums. Tā pieauguma tempu nevar paredzēt, jo tas ir atkarīgs no daudziem faktoriem ( pacienta uzturs, papildu slimību klātbūtne, nefrotiskā sindroma smagums utt.). |
| Distrofiskas izmaiņas ādā un tās piedēkļos | Distrofiskas izmaiņas ādā un tās piedēkļos ( nagiem, matiem) nefrotiskā sindroma gadījumā izraisa mikroelementu metabolisma traucējumi ( cinks, dzelzs, kobalts, varš) un to koncentrācijas samazināšanās asinīs. | Āda ar nefrotisko sindromu ir sausa, raupja un bieži nolobās. Uz tā var redzēt plaisas. Mati un nagi kļūst trausli un blāvi. |
Nefrotiskā sindroma pazīmes
Nefrotisko sindromu raksturo noteiktu simptomu parādīšanās pacientam. Gandrīz visas šīs pazīmes attiecas uz laboratorijas rādītājiem, tāpēc tos nosaka, veicot īpašus pētījumus. Galvenās nefrotiskā sindroma izmaiņas var noteikt, veicot pilnu asins analīzi, bioķīmisko asins analīzi, hemostatiskās sistēmas pārbaudi un vispārēju urīna analīzi. Galvenā nefrotiskā sindroma pazīme vispārējā urīna analīzē ir masīva proteīnūrija ( olbaltumvielu izdalīšanās ar urīnu), kurā kopējam olbaltumvielu saturam urīnā vajadzētu pārsniegt 3,0–3,5 gramus dienā. Šādi olbaltumvielu zudumi ir viens no galvenajiem nefrotiskā sindroma kritērijiem pieaugušajiem. papildus tūskai, hipoproteinēmijai un hipoalbuminēmijai).Bērniem proteīnūrijas pakāpi aprēķina, pamatojoties uz viņu ķermeņa masu. Nefrotiskā sindroma gadījumā nierēs zaudēto olbaltumvielu daudzumam jābūt lielākam par 50 mg uz kilogramu ķermeņa svara dienā. Papildus proteīnūrijai nefrotiskā sindroma gadījumā vispārējā urīna analīzē diezgan bieži var novērot leikocitūriju ( leikocītu parādīšanās urīnā) un hematūrija ( sarkano asins šūnu parādīšanās urīnā). Hiperaminoacidūrija ir daudz retāk sastopama ( ), glikozūrija ( ), hiperfosfatūrija ( ).
Galvenās nefrotiskā sindroma pazīmes bioķīmiskajā asins analīzē ir hipoproteinēmija ( ), hipoalbuminēmija ( albumīna līmeņa pazemināšanās asinīs), hiperlipidēmija ( ), un sekundāri - urīnvielas palielināšanās, dzelzs, cinka, kobalta, kalcija daudzuma samazināšanās asinīs. Hipoproteinēmijas rašanos nefrotiskā sindroma gadījumā izraisa ne tikai glomerulārā filtra bojājumi un tiešs plazmas olbaltumvielu zudums urīnā, ko novēro visās slimībās, kas izraisa šo sindromu. Daļa plazmas olbaltumvielu nefrotiskā sindroma gadījumā tiek izņemta no asinsvadu gultnes un tiek pakļauta intensīvam katabolismam ( sabrukšanas process) dažādos audos. Turklāt ar šo sindromu daudziem proteīniem perifērās tūskas attīstības rezultātā ir tendence atstāt asinsvadus intersticiālajā ( starpšūnu) Tekstils.
Kopējais olbaltumvielu saturs asins serumā nefrotiskā sindroma gadījumā samazinās līdz 25–40 g/l. Šādas izmaiņas liecina par diezgan izteiktu hipoproteinēmijas pakāpi. Hipoalbuminēmijas attīstības mehānismi nefrotiskā sindroma gadījumā ir līdzīgi tiem, kas izraisa hipoproteinēmijas rašanos. Albumīna koncentrācija asins plazmā ar šo patoloģiju var samazināties līdz 8–35 g/l. Tā kā albumīni veic daudzas svarīgas funkcijas asinsrites sistēmā ( piemēram, tie transportē hormonus, zāles, minerālvielas, saista dažādus toksiskus metabolītus un pārnes tos uz aknām utt.), tad to koncentrācijas samazināšanās izraisa vielmaiņas traucējumus ( vielmaiņa) visā ķermenī. Albumīns arī palīdz uzturēt asins onkotisko spiedienu. Tāpēc to samazināšanos pavada vēl lielāks perifērās tūskas pieaugums.
Hiperlipidēmija nav izejas stāvoklis ( neobligāti) nefrotiskā sindroma diagnosticēšanas kritērijs, taču tas ir viens no galvenajiem ( ļoti bieži, bet ne vienmēr notiek) tās pazīmes. Hiperlipidēmija ir vispārīgs termins, kas apzīmē tauku daudzuma palielināšanos pacienta asinīs, bet pamatā tas ietver patoloģiskas izmaiņas vairākos parametros ( daži no tiem ietver ne tikai taukus). Jo īpaši nefrotiskā sindroma gadījumā palielinās kopējā holesterīna, neesterificēto taukskābju, triglicerīdu un zema blīvuma lipoproteīnu līmenis asinīs. ZBL), apoproteīns B.
Hiperlipidēmijas izcelsmi šajā sindromā izskaidro vairākas teorijas. Galvenais ir tas, kura pamatā ir hipoalbuminēmijas mehānisms. Fakts ir tāds, ka hipoalbuminēmija stimulē paaugstināta asins plazmas olbaltumvielu un īpašu transportētāju sintēzi aknās ( lipoproteīni), kas transportē taukus asinīs. Tā kā pacientam ir nefrotiskais sindroms, lielākā daļa aknās ražoto olbaltumvielu tiek zaudēta caur nierēm ( savukārt paaugstinātais lipoproteīnu daudzums asinīs saglabājas un pakāpeniski palielinās, kas netieši veicina tauku uzkrāšanos).
Vēl viena teorija liecina, ka nefrotiskā sindroma hiperlipidēmija daļēji ir saistīta ar traucētu sabrukšanas procesu ( katabolisms) tauki dažu enzīmu darbības traucējumu dēļ ( piemēram, lipoproteīnu lipāzes), kas atbild par šo procesu. Hiperlipidēmijas klātbūtne nefrotiskā sindroma gadījumā negatīvi ietekmē sirds un asinsvadu sistēmas stāvokli ( veicina aterosklerozes attīstību) un pasliktina paša sindroma prognozi, jo paaugstināts tauku saturs asinīs galu galā noved pie to nogulsnēšanās nieru glomerulu struktūrās ( īpaši tās, kas ir bojātas). Tauku uzkrāšanās glomerulos stimulē tajos iekaisuma un sklerozes izmaiņu attīstību, kas veicina nefrotiskā sindroma nostiprināšanos.
Izmaiņas hemostatiskajā sistēmā ( tas ir, asins recēšanas sistēma) nefrotiskā sindroma gadījumā ietekmē tā šūnu un plazmas koagulācijas saiti. Ja mēs runājam par izmaiņām šūnu vienībā, tad šeit galvenokārt tiek novērotas patoloģiskas izmaiņas trombocītos, kas iegūst paaugstinātu adhēzijas spēju ( saķere ar jebkuru virsmu, parasti ar asinsvadu endotēliju) un apkopošanai ( trombocītu salipšana kopā). To izraisa fibrinogēna daudzuma palielināšanās asins plazmā, kā arī hiperlipidēmija ( palielināts tauku daudzums asinīs), hipoalbuminēmija ( albumīna daudzuma samazināšanās asinīs) un slāpekļa oksīda ražošanas samazināšanās asinsvadu endotēlija šūnās, kas novērš pārmērīgu trombocītu agregāciju.
Hemostāzes plazmas koagulācijas saitē, papildus jau iepriekš minētajam fibrinogēna palielinājumam, palielinās arī dažu koagulācijas faktoru koncentrācija asinīs ( ). Papildus asins koagulācijas sistēmas darbībai nefrotiskā sindroma gadījumā tiek traucēta arī antikoagulācijas sistēmas darbība, kas parasti līdzsvaro ar koagulācijas sistēmu un kontrolē tās darbību. Traucējumi antikoagulantu sistēmā rodas fibrinolīzes sistēmā, kas ir atbildīga par sadalīšanos ( rezorbcija) jauni asins recekļi traukos. Šos traucējumus izraisa fibrinolīzes sistēmas galveno komponentu zudums urīnā ( galvenokārt plazminogēns). Nefrotiskā sindroma gadījumā pacients caur nierēm zaudē pietiekamu daudzumu dabisko antikoagulantu ( antitrombīns III, proteīns S), novēršot asins recekļu veidošanos asinsvados. Tik plašu un nopietnu hemostatiskās sistēmas izmaiņu dēļ pacientiem ar nefrotisko sindromu ļoti bieži rodas kāju dziļo vēnu, nieru vēnu, koronāro artēriju tromboze un trombemboliskas komplikācijas ( visbiežāk - plaušu embolija - PE).
Nefrotiskā sindroma diagnostika
 Nefrotiskā sindroma diagnoze tiek veikta, pamatojoties uz klīniskajiem rezultātiem ( anamnēzes iegūšana, palpācija, pacienta izmeklēšana) un laboratorija ( vispārējā, bioķīmiskā asins analīze, vispārējā urīna analīze, hemostatiskās sistēmas stāvokļa izpēte) pētījumi. Svarīga šī sindroma diagnosticēšanas daļa ir tā cēloņa noteikšana ( jo nefrotiskais sindroms nav patstāvīga slimība, bet parādās uz dažādu citu slimību fona). Šim nolūkam tiek nozīmētas ne tikai paša nefrotiskā sindroma diagnosticēšanas metodes, bet arī daži citi izmeklējumi, piemēram, radiācijas pētījumu metodes ( ultraskaņa, datortomogrāfija, magnētiskās rezonanses attēlveidošana), citi laboratorijas testi ( imunoloģiskā, ģenētiskā asins analīze, urīna analīze pēc Ņečiporenko, pēc Zimnitska utt.), nieru biopsija, elektrokardiogramma ( EKG), urrogrāfija, scintigrāfija, plaušu rentgenogrāfija uc Šie papildu pētījumi palīdz ne tikai atklāt pamata patoloģiju, bet arī konstatēt dažādas nefrotiskā sindroma komplikācijas.
Nefrotiskā sindroma diagnoze tiek veikta, pamatojoties uz klīniskajiem rezultātiem ( anamnēzes iegūšana, palpācija, pacienta izmeklēšana) un laboratorija ( vispārējā, bioķīmiskā asins analīze, vispārējā urīna analīze, hemostatiskās sistēmas stāvokļa izpēte) pētījumi. Svarīga šī sindroma diagnosticēšanas daļa ir tā cēloņa noteikšana ( jo nefrotiskais sindroms nav patstāvīga slimība, bet parādās uz dažādu citu slimību fona). Šim nolūkam tiek nozīmētas ne tikai paša nefrotiskā sindroma diagnosticēšanas metodes, bet arī daži citi izmeklējumi, piemēram, radiācijas pētījumu metodes ( ultraskaņa, datortomogrāfija, magnētiskās rezonanses attēlveidošana), citi laboratorijas testi ( imunoloģiskā, ģenētiskā asins analīze, urīna analīze pēc Ņečiporenko, pēc Zimnitska utt.), nieru biopsija, elektrokardiogramma ( EKG), urrogrāfija, scintigrāfija, plaušu rentgenogrāfija uc Šie papildu pētījumi palīdz ne tikai atklāt pamata patoloģiju, bet arī konstatēt dažādas nefrotiskā sindroma komplikācijas. Nefrotiskā sindroma diagnostikas metodes
| Metodes nosaukums | Metodoloģija | Kādas nefrotiskā sindroma pazīmes atklāj šī metode? |
| Vēstures ņemšana | Vēsture ( anamnēzes dati) ir informācija, ko ārsts iegūst, iztaujājot pacientu medicīniskās konsultācijas laikā. Anamnēzes dati ietver ne tikai pacienta sūdzības, bet arī citu svarīgu informāciju par slimības sākuma apstākļiem, tās klīnisko gaitu, kā arī paša pacienta dzīves apstākļiem. | Anamnēzes apkopošanas procesā jūs varat noteikt galvenos nefrotiskā sindroma simptomus ( piemēram, pietūkums, slikta dūša, vemšana, sāpes sirdī, vājums, samazināta veiktspēja, elpas trūkums, augšanas un attīstības traucējumi utt.), to izskata secība un intensitāte. Svarīgs solis anamnēzes apkopošanā ir noskaidrot, vai pacientam ir nieru vai aizkuņģa dziedzera slimības ( cukura diabēts), asinsvadi, reimatiskas slimības un dažādu toksisku vielu lietošana, kas varētu veicināt nefrotiskā sindroma attīstību. |
| Pacienta apskate | Pacientu izmeklē ārsts konsultācijas laikā. Metodes būtība ir pacienta ķermeņa ārējās struktūras vizuāla pārbaude, lai noteiktu patoloģiskas izmaiņas. | Nefrotiskā sindroma gadījumā izmaiņas visbiežāk tiek konstatētas ādā un tās atvasinājumiem ( mati, nagi), muskuļu sistēma, locītavas. Pacientu āda parasti ir pietūkusi, ar distrofiskām izmaiņām ( pārslains, saplaisājis, bāls, sauss), mati un nagi ir trausli un nespodri. Kad pietūkums samazinās, var konstatēt muskuļu atrofiju ( muskuļu masas samazināšanās). Dažas locītavas var palielināties, jo tajās uzkrājas šķidrums. |
| Palpācija | Palpācija ( palpācija) ārsts izmeklējuma laikā pārbauda noteiktas pacienta ķermeņa zonas. | Galvenās pazīmes, ko var noteikt ar palpāciju, ir hepatomegālija ( aknu palielināšanās) un pietūkums. Tūska ir galvenā nefrotiskā sindroma klīniskā pazīme. Normālas vizuālās pārbaudes laikā daži pietūkumi var netikt atklāti. Šādos gadījumos palīdz palpācija. Ārstam tas ir nepieciešams, lai noskaidrotu tūskas būtību. Tūska nefrotiskā sindroma gadījumā ir mīksta, viegli pārvietojama un tai ir mīklai līdzīga konsistence. |
| Vispārējā asins analīze | Asinis vispārējai un bioķīmiskai asins analīzei tiek ņemtas no elkoņa vēnas, no rīta, tukšā dūšā. Pēc tam to nogādā laboratorijā, kur to analizē īpašos bioķīmiskos un hematoloģiskajos analizatoros. | Vispārēja asins analīze nefrotiskajam sindromam var atklāt anēmiju ( sarkano asins šūnu un hemoglobīna skaita samazināšanās), ESR palielināšanās ( eritrocītu sedimentācijas ātrums), eozinofilija ( paaugstināts eozinofilu līmenis asinīs), leikocitoze ( balto asins šūnu skaita palielināšanās) un limfocitoze ( limfocītu skaita palielināšanās). |
| Asins ķīmija | Bioķīmiskā asins analīze palīdz noteikt noteiktas izmaiņas pacienta asins bioķīmiskajā sastāvā, piemēram, hipoproteinēmiju ( kopējā olbaltumvielu daudzuma samazināšanās asinīs), hipoalbuminēmija ( albumīna līmeņa pazemināšanās asinīs), holesterīna, neesterificēto taukskābju, triglicerīdu, zema blīvuma lipoproteīnu koncentrācijas palielināšanās ( ZBL), apoproteīns B, urīnviela, kreatinīns, samazināts dzelzs, cinka, kobalta, kalcija daudzums. | |
| Vispārēja urīna analīze | Urīna savākšana tiek veikta no rīta. Urīns jāsavāc sterilos 200 ml plastmasas traukos. Savāktais urīns pēc tam jānogādā laboratorijā, kur tas tiks bioķīmiski un mikroskopiski analizēts. | Galvenā nefrotiskā sindroma pazīme vispārējā urīna analīzē pieaugušajiem ir smaga proteīnūrija ( olbaltumvielu izdalīšanās ar urīnu), kurā kopējais olbaltumvielu saturs urīnā pārsniedz 3,0–3,5 gramus dienā. Bērniem proteīnūrijai, kas raksturīga nefrotiskajam sindromam, jāsasniedz 50 mg/kg ķermeņa svara dienā vai vairāk. Dažreiz ar šo sindromu rodas leikociturija ( leikocītu parādīšanās urīnā), hematūrija ( sarkano asins šūnu parādīšanās urīnā), hiperaminoacidūrija ( palielināta aminoskābju daudzuma izdalīšanās ar urīnu), glikozūrija ( paaugstināts glikozes līmenis urīnā), hiperfosfatūrija ( palielināta fosfāta daudzuma izvadīšana ar urīnu). |
| Hemostāzes sistēmas izpēte | Lai pētītu hemostāzes sistēmu, no rītiem tukšā dūšā ņem venozās asinis no elkoņa kaula vēnas. Pēc tam asinis ievieto īpašās ierīcēs ( koagulometri un agregometri), kas aprēķina galvenos hemostāzes sistēmas rādītājus. | Nefrotiskā sindroma gadījumā trombocītu adhēzijas un agregācijas palielināšanās, hiperfibrinogēnēmija ( fibrinogēna daudzuma palielināšanās asinīs), paaugstināta dažu koagulācijas faktoru koncentrācija ( II, V, VII, VIII, XIII, fon Vilebranda faktors), plazminogēna, antitrombīna III un proteīna S samazināšanās. Trombocitoze ( trombocītu skaita palielināšanās) reti tiek atklāts nefrotiskā sindroma gadījumā. |
Nefrotiskā sindroma ārstēšana
 Nefrotiskā sindroma ārstēšana jāveic trīs galvenajās jomās. Vispirms jāārstē pamatā esošā patoloģija ( piemēram, alerģijas, cukura diabēts, infekcijas slimības utt.), kas izraisīja šī sindroma parādīšanos. Visu zāļu devas un to izvēle šādos gadījumos ir atkarīga no slimības, kas izraisīja nefrotisko sindromu, tās smaguma pakāpes, paša sindroma smaguma pakāpes, pacienta vispārējā stāvokļa, dažādu orgānu darbības traucējumu klātbūtnes. pacients ( sirds, nieres, aknas, zarnas utt.), viņa vecums utt.
Nefrotiskā sindroma ārstēšana jāveic trīs galvenajās jomās. Vispirms jāārstē pamatā esošā patoloģija ( piemēram, alerģijas, cukura diabēts, infekcijas slimības utt.), kas izraisīja šī sindroma parādīšanos. Visu zāļu devas un to izvēle šādos gadījumos ir atkarīga no slimības, kas izraisīja nefrotisko sindromu, tās smaguma pakāpes, paša sindroma smaguma pakāpes, pacienta vispārējā stāvokļa, dažādu orgānu darbības traucējumu klātbūtnes. pacients ( sirds, nieres, aknas, zarnas utt.), viņa vecums utt. Otrais ārstēšanas virziens ir paša sindroma simptomātiskā un patoģenētiskā terapija, kuras mērķis ir novērst tūsku un samazināt proteīnūriju ( olbaltumvielu izdalīšanās ar urīnu), lipīdu līdzsvara atjaunošana un normālas hemostatiskās sistēmas darbības uzturēšana.
Lai mazinātu tūsku, tiek nozīmēti diurētiskie līdzekļi ( furosemīds, veroshpirons). Dažreiz diurētiskie līdzekļi ( diurētiskie līdzekļi) tiek izrakstītas kopā ar dekstrāna preparātiem ( reopoliglucīns un reoglumans), kas uzlabo mikrocirkulāciju un ir plazmas aizstājēji. Ļoti smagas tūskas gadījumā tiek nozīmēts albumīns bez sāls ( lai koriģētu kopējo olbaltumvielu līmeni asins plazmā). Lai samazinātu olbaltumvielu izdalīšanos urīnā, tiek nozīmēti glikokortikoīdi ( prednizolons, metilprednizolons), citostatiskie līdzekļi ( azatioprīns, ciklosporīns, ciklofosfamīds, hlorobutīns, mikofenolāta mofetils utt.), AKE inhibitori ( ramiprils, enalaprils, lizinoprils). Glikokortikoīdiem un citostatiskiem līdzekļiem ir imūnsupresīva iedarbība uz pacienta imūnsistēmu, kā rezultātā tie palīdz mazināt iekaisuma procesus nieru glomerulos un tādējādi samazina proteīnūriju.
AKE inhibitoru antiproteinuriskais efekts ir tāds, ka šīs zāles palīdz samazināt intraglomerulāro spiedienu glomerulu kapilāros, kā arī samazina glomerulārā filtra caurlaidību lieliem proteīniem. Turklāt AKE inhibitorus lieto nefrotiskajam sindromam gadījumos, kad pacientam paaugstinās sistēmiskais asinsspiediens. Lai atjaunotu lipīdu līdzsvaru, ārsti parasti izraksta HMG-CoA reduktāzes inhibitorus ( lovastatīns), fibrāti ( fenofibrāts, gemfibrozils), probukols, nikotīnskābe. Antikoagulanti ( heparīns) un prettrombocītu līdzekļi ( dipiridamols, aspirīns) ir nepieciešami šādiem pacientiem, lai uzturētu normālu hemostatiskās sistēmas darbību un novērstu trombozi.
Trešais nefrotiskā sindroma ārstēšanas virziens ir terapija, kuras mērķis ir novērst un novērst tā komplikācijas ( nefrotiskā krīze, tromboze, infekcijas slimības, akūta nieru mazspēja, alerģijas, smadzeņu un tīklenes tūska). Zāļu izvēle un to devas šajā virzienā ir atkarīgas no daudziem faktoriem ( pacienta stāvoklis, nefrotiskā sindroma smagums, ķermeņa reakcija uz notiekošo etiotropo terapiju, citu orgānu slimību klātbūtne pacientam utt.), nosakot konkrētas komplikācijas attīstības iespējamību.
Diēta nefrotiskajam sindromam
 Nefrotiskā sindroma gadījumā ir nepieciešams ierobežot galda sāls uzņemšanu līdz 3 gramiem dienā. Tas ir nepieciešams, lai samazinātu nātrija hlorīda daudzumu, kas nonāk organismā, kas ir viens no faktoriem, kas izraisa tūskas attīstību nefrotiskā sindroma gadījumā. Ieteicams no uztura izslēgt visus sāļos ēdienus ( marinēti gurķi, marinādes, garšvielas, zivis utt.). Īpaši svarīgi ir neēst sāļus ēdienus, kad pietūkums palielinās. Neskatoties uz to, ka ar šo sindromu ir ievērojams olbaltumvielu zudums urīnā, ievērojama olbaltumvielu daudzuma lietošana vai olbaltumvielu intravenoza ievadīšana šādu pacientu stāvokli neuzlabo, tāpēc ieteicams ievērot diētu ar zemu olbaltumvielu saturu. .
Nefrotiskā sindroma gadījumā ir nepieciešams ierobežot galda sāls uzņemšanu līdz 3 gramiem dienā. Tas ir nepieciešams, lai samazinātu nātrija hlorīda daudzumu, kas nonāk organismā, kas ir viens no faktoriem, kas izraisa tūskas attīstību nefrotiskā sindroma gadījumā. Ieteicams no uztura izslēgt visus sāļos ēdienus ( marinēti gurķi, marinādes, garšvielas, zivis utt.). Īpaši svarīgi ir neēst sāļus ēdienus, kad pietūkums palielinās. Neskatoties uz to, ka ar šo sindromu ir ievērojams olbaltumvielu zudums urīnā, ievērojama olbaltumvielu daudzuma lietošana vai olbaltumvielu intravenoza ievadīšana šādu pacientu stāvokli neuzlabo, tāpēc ieteicams ievērot diētu ar zemu olbaltumvielu saturu. . Dienas olbaltumvielu daudzums šādiem pacientiem jāaprēķina, pamatojoties uz viņu ķermeņa masu ( 0,8 – 1,0 g/kg). Papildus sāls un olbaltumvielām visiem pacientiem ar nefrotisko sindromu jāsamazina arī tauku uzņemšana ( līdz 70-85 g) dienā. Šis pasākums ļauj izlīdzināt hiperlipidēmijas intensitāti ( stāvoklis, kas saistīts ar palielinātu tauku daudzumu asinīs), kas diezgan bieži rodas pacientiem ar nefrotisko sindromu un kalpo kā riska faktors aterosklerozes attīstībai.
Pārtika, ko varat ēst un ko nevarat ēst, ja Jums ir nefrotiskais sindroms
| Var patērēt | Nevar izlietot |
|
|

Cik ilgi var ilgt nefrotiskais sindroms?
 Ir diezgan grūti precīzi pateikt, cik ilgi nefrotiskais sindroms var ilgt, jo tā norise un prognoze ir atkarīga no daudziem dažādiem faktoriem ( pacienta vecums, nieru bojājuma raksturs, pamatslimības veids, ilgums, lietoto medikamentu atbilstība, komplikāciju klātbūtne utt.). Viens no svarīgiem nefrotiskā sindroma klīniskajiem prognostiskajiem rādītājiem ir tā reakcijas līmenis uz hormonālo un imūnsupresīvo terapiju. Ja pacientam attīstās pret steroīdiem rezistents nefrotiskais sindroms, slimības prognoze ir nelabvēlīga. Ja tiek saglabāta tāda pati aktivitāte, nefrotiskais sindroms sasniegs hroniskas nieru mazspējas beigu stadiju 5–10 gadu laikā.
Ir diezgan grūti precīzi pateikt, cik ilgi nefrotiskais sindroms var ilgt, jo tā norise un prognoze ir atkarīga no daudziem dažādiem faktoriem ( pacienta vecums, nieru bojājuma raksturs, pamatslimības veids, ilgums, lietoto medikamentu atbilstība, komplikāciju klātbūtne utt.). Viens no svarīgiem nefrotiskā sindroma klīniskajiem prognostiskajiem rādītājiem ir tā reakcijas līmenis uz hormonālo un imūnsupresīvo terapiju. Ja pacientam attīstās pret steroīdiem rezistents nefrotiskais sindroms, slimības prognoze ir nelabvēlīga. Ja tiek saglabāta tāda pati aktivitāte, nefrotiskais sindroms sasniegs hroniskas nieru mazspējas beigu stadiju 5–10 gadu laikā. Steroīdu jutīga nefrotiskā sindroma gadījumā remisija ( patoloģijas pāreja uz neaktīvu formu), vairumā gadījumu novēro pēc 2–8 nedēļu intensīvas ārstēšanas. Vienīgais šīs nefrotiskā sindroma formas trūkums ir tas, ka pēc remisijas iestāšanās tas var atkal parādīties, tas ir, var rasties recidīvs ( atkārtota saasināšanās). Paredzēt steroīdu jutīga nefrotiskā sindroma atkārtošanās risku ir tikpat grūti kā paredzēt pacienta kopējo šī sindroma ilgumu.
Vai nefrotisko sindromu ārstē ar tautas līdzekļiem?
 Nefrotisko sindromu nav ieteicams ārstēt ar tautas līdzekļiem, to šausmīgi zemās efektivitātes dēļ. Turklāt šīs zāles nespēj novērst lielāko daļu galveno patoloģiju, kas veicina nefrotiskā sindroma parādīšanos. Ir arī vērts atgādināt, ka pacients visbiežāk nevar patstāvīgi noteikt nefrotiskā sindroma klātbūtni viņam vai viņa tuviniekiem, jo tuvajiem cilvēkiem šis sindroms ir vairāk laboratorisks nekā klīnisks. Perifēro tūsku novēro ne tikai ar nefrotisko sindromu, bet arī ar citām slimībām, piemēram, sirds mazspēju, aknu cirozi, Parhona sindromu, zarnu amiloidozi, aknu audzējiem, Krona slimību utt. padomājiet par to, ka pacientam ir attīstījies nefrotiskais sindroms.
Nefrotisko sindromu nav ieteicams ārstēt ar tautas līdzekļiem, to šausmīgi zemās efektivitātes dēļ. Turklāt šīs zāles nespēj novērst lielāko daļu galveno patoloģiju, kas veicina nefrotiskā sindroma parādīšanos. Ir arī vērts atgādināt, ka pacients visbiežāk nevar patstāvīgi noteikt nefrotiskā sindroma klātbūtni viņam vai viņa tuviniekiem, jo tuvajiem cilvēkiem šis sindroms ir vairāk laboratorisks nekā klīnisks. Perifēro tūsku novēro ne tikai ar nefrotisko sindromu, bet arī ar citām slimībām, piemēram, sirds mazspēju, aknu cirozi, Parhona sindromu, zarnu amiloidozi, aknu audzējiem, Krona slimību utt. padomājiet par to, ka pacientam ir attīstījies nefrotiskais sindroms. Tūska ir tikai viens no galvenajiem šī sindroma diagnostikas kritērijiem. Bez laboratoriskajiem izmeklējumiem nav iespējams precīzi pateikt, vai pacientam tas ir vai nav. Ja pacients droši zina, ka viņam ir nefrotiskais sindroms un tomēr vēlas izmēģināt kādus tautas līdzekļus, tad šajā gadījumā pirms to lietošanas jākonsultējas ar savu ārstu, jo daudziem tautas līdzekļiem ir blakusparādības, kas var nelabvēlīgi ietekmēt gaitu. par zāļu terapiju.
Kāda ir atšķirība starp nefrītisku un nefrotisko sindromu?
 Nefrītiskais sindroms, tāpat kā nefrotiskais sindroms, nav atsevišķa slimība. Tas parādās, kad glomerulos ir iekaisuši. Iekaisuma procesu nefrītiskā sindroma gadījumā parasti izraisa pacienta imūnsistēmas bojājumi glomerulārās struktūrās. Nefrītiskā sindroma gadījumā, atšķirībā no nefrotiskā sindroma, pacientam ir jābūt arteriālai hipertensijai. augsts asinsspiediens) un urīnceļu sindroms ( sarkano asinsķermenīšu, olbaltumvielu daudzumā, kas mazāks par 3,0–3,5 g/l, leikocītu un ģipšu parādīšanās urīnā). Tūska var rasties arī ar nefrītisko sindromu. Tomēr tie lielākoties ir tik tikko pamanāmi un lokalizēti galvenokārt uz sejas, īpaši plakstiņu zonā. Dažreiz ar nefrītisko sindromu abu roku pirkstu un apakšdelmu falangas kļūst stipri pietūkušas. Tūskas attīstība šī sindroma gadījumā ir vairāk saistīta ar nātrija aizturi organismā, nevis ar olbaltumvielu trūkumu asinīs ( smags olbaltumvielu deficīts asinīs nefrītiskā sindroma gadījumā, kā likums, netiek novērots), kā tas notiek nefrotiskā sindroma gadījumā.
Nefrītiskais sindroms, tāpat kā nefrotiskais sindroms, nav atsevišķa slimība. Tas parādās, kad glomerulos ir iekaisuši. Iekaisuma procesu nefrītiskā sindroma gadījumā parasti izraisa pacienta imūnsistēmas bojājumi glomerulārās struktūrās. Nefrītiskā sindroma gadījumā, atšķirībā no nefrotiskā sindroma, pacientam ir jābūt arteriālai hipertensijai. augsts asinsspiediens) un urīnceļu sindroms ( sarkano asinsķermenīšu, olbaltumvielu daudzumā, kas mazāks par 3,0–3,5 g/l, leikocītu un ģipšu parādīšanās urīnā). Tūska var rasties arī ar nefrītisko sindromu. Tomēr tie lielākoties ir tik tikko pamanāmi un lokalizēti galvenokārt uz sejas, īpaši plakstiņu zonā. Dažreiz ar nefrītisko sindromu abu roku pirkstu un apakšdelmu falangas kļūst stipri pietūkušas. Tūskas attīstība šī sindroma gadījumā ir vairāk saistīta ar nātrija aizturi organismā, nevis ar olbaltumvielu trūkumu asinīs ( smags olbaltumvielu deficīts asinīs nefrītiskā sindroma gadījumā, kā likums, netiek novērots), kā tas notiek nefrotiskā sindroma gadījumā. Kādas ir iespējamās nefrotiskā sindroma komplikācijas?
 Komplikāciju rašanās nefrotiskā sindroma gadījumā ir atkarīga no daudziem faktoriem ( pamata patoloģijas veids, kas izraisīja šo sindromu, tā smagums, papildu slimību klātbūtne pacientam, pacienta vecums utt.). Lielākā daļa no šīm komplikācijām ir diezgan nopietnas un var apdraudēt pacienta dzīvību, tāpēc ir ļoti svarīgi apzināties to rašanās iespējamību un novērst to attīstību. Lielākajā daļā gadījumu nefrotiskā sindroma komplikācijas parādās ar sistēmisku sarkano vilkēdi, sistēmisku vaskulītu, nieru amiloidozi un cukura diabētu.
Komplikāciju rašanās nefrotiskā sindroma gadījumā ir atkarīga no daudziem faktoriem ( pamata patoloģijas veids, kas izraisīja šo sindromu, tā smagums, papildu slimību klātbūtne pacientam, pacienta vecums utt.). Lielākā daļa no šīm komplikācijām ir diezgan nopietnas un var apdraudēt pacienta dzīvību, tāpēc ir ļoti svarīgi apzināties to rašanās iespējamību un novērst to attīstību. Lielākajā daļā gadījumu nefrotiskā sindroma komplikācijas parādās ar sistēmisku sarkano vilkēdi, sistēmisku vaskulītu, nieru amiloidozi un cukura diabētu. Galvenās nefrotiskā sindroma komplikācijas ir:
- infekcijas;
- tīklenes un smadzeņu pietūkums;
- akūta nieru mazspēja;
- nefrotiskā krīze;
- alerģija;
- asinsvadu traucējumi.
Ar nefrotisko sindromu pacientiem bieži rodas dažādas infekcijas komplikācijas. Tas ir saistīts ar vispārējās pretestības samazināšanos ( pretestība) ķermeņa, ņemot vērā pastāvīgu olbaltumvielu un gamma globulīna frakcijas zudumu urīnā ( antivielas). Turklāt, ārstējot šo patoloģiju, ārsti bieži izraksta steroīdus pretiekaisuma līdzekļus ( glikokortikoīdi), kuras viena no blakusparādībām ir imūnsupresija ( imūnsistēmas aktivitātes nomākšana). Nefrotiskais sindroms parasti ietver dažādas bakteriālas infekcijas, piemēram, pneimoniju. pneimonija), pleirīts ( pleiras iekaisums), pleiras empiēma ( strutas uzkrāšanās pleiras dobumā), peritonīts ( vēderplēves iekaisums), sepse, ādas erysipelas. Dažreiz var rasties vīrusu un sēnīšu infekcijas.
Tīklenes un smadzeņu pietūkums
Dažos gadījumos nefrotiskais sindroms var izraisīt redzes problēmas. Tas ir saistīts ar tīklenes pietūkumu. Tīklene ir viens no acs slāņiem, kurā atrodas par redzi atbildīgās fotoreceptoru šūnas. Jo izteiktāka ir tīklenes tūska, jo vairāk tiek traucēta acu redzes funkcija. Ilgstoša tūska var izraisīt redzes zudumu, tāpēc ļoti svarīgi to laikus atklāt un novērst. Tīklenes tūska nefrotiskā sindroma gadījumā ir īslaicīga parādība, kas nekavējoties izzūd, kad tiek atjaunots nepieciešamais albumīna līmenis asinīs un izzūd tūska citās ķermeņa daļās. Smadzeņu audu pietūkums ir ļoti nopietna nefrotiskā sindroma komplikācija. Šāds pietūkums parādās ļoti reti un, kā likums, notiek ar masīvu ķermeņa pietūkumu. Tās galvenie simptomi ir letarģija un smaga pacienta letarģija. Šādos gadījumos ir nepieciešama obligāta medicīniska iejaukšanās, jo smadzeņu tūska var pāraugt smadzeņu komā.
Akūta nieru mazspēja
Akūta nieru mazspēja ( pārsprieguma ierobežotājs) ir patoloģija, kurā nieres pēkšņi pārstāj pildīt savas galvenās funkcijas ( veikt filtrēšanu un reabsorbciju) pilnā apmērā. AKI nav izplatīta nefrotiskā sindroma gadījumā. Tās parādīšanās cēloņi parasti ir nieru vēnu tromboze, sepse, hipovolēmiskais šoks ( sindroms, ko izraisa cirkulējošā asins tilpuma samazināšanās), daži medikamenti ( nesteroīdie pretiekaisuma līdzekļi, diurētiskie līdzekļi). Šo komplikāciju galvenokārt novēro bērniem vai gados vecākiem cilvēkiem. Tās galvenie simptomi ir oligūrija ( dienas laikā izdalītā urīna daudzuma samazināšanās), tahikardija ( palielināta sirdsdarbība), vājums, ādas dzeltēšana, paaugstināts asinsspiediens, slikta dūša, sāpes vēderā, hiperkaliēmija ( kālija līmeņa paaugstināšanās asinīs), elpas trūkums, paaugstināta kreatinīna un urīnvielas koncentrācija asinīs.
Nefrotiskā krīze
Nefrotiskā krīze ir viena no smagākajām nefrotiskā sindroma komplikācijām, kas dažkārt izraisa nāvi. Nefrotiskā krīze ir situācija, kurā krasi pasliktinās vispārējais stāvoklis pacientiem ar smagu nefrotisku sindromu, kam raksturīga plaši izplatīta dažādu ķermeņa daļu tūska, masīvi izsvīdumi dobumā ( krūtis, vēders), nozīmīga hipoalbuminēmija ( pie kuras albumīna koncentrācija asins plazmā pazeminās līdz 10 g/l) un hipovolēmiju ( kad kopējais cirkulējošo asiņu tilpums samazinās par 50–60% zem normas). Daudzos gadījumos šī krīze attīstās spontāni un negaidīti.
Galvenie nefrotiskās krīzes simptomi ir stipras sāpes vēderā, migrējoša erysipelas līdzīga eritēma ( apsārtums) uz ādas, asinsspiediena izmaiņas ( tas var palielināties vai samazināties), paaugstināta ķermeņa temperatūra, leikocitoze ( leikocītu skaita palielināšanās asinīs), leikocitūrija ( leikocītu klātbūtne urīnā). Visbiežāk nefrotiskā krīze parādās ar nefrotisko sindromu, ko izraisa hronisks glomerulonefrīts, cukura diabēts, lupus nefrīts ( nieru bojājumi sistēmiskās sarkanās vilkēdes dēļ).
Provocējoši faktori, kas veicina tā rašanos, ir nepietiekama terapija ar diurētiskiem līdzekļiem ( kurā strauji un būtiski samazinās kopējais cirkulējošo asiņu tilpums), kā arī caureja, dažas nefrotiskā sindroma infekciozas komplikācijas ( zarnu infekcijas, pneimonija, ādas infekcijas utt.). Nefrotiskās krīzes pēdējais posms ir hipovolēmiskais šoks - patoloģisks stāvoklis, kurā ievērojami samazinās traukos cirkulējošā šķidruma daudzums, kas izraisa nepietiekamu asins piegādi audiem un orgāniem un vairāku orgānu disfunkcijas attīstību ( dažādu orgānu darbības traucējumi) skābekļa trūkuma dēļ, kas apdraud pacienta dzīvību.
Alerģija
Nefrotiskā sindroma gadījumā dažiem pacientiem var būt paaugstināta jutība ( paaugstināta jutība) dažiem medikamentiem ( visbiežāk - uz antibiotikām) un pārtika ( piemēram, šokolāde, citrusaugļi, piens, olas, sarkanās zivis utt.). Šī sindroma alerģiskās komplikācijas izpaužas kā dažāda veida un lokalizācijas izsitumi. Tie var būt līdzīgi izsitumiem, kas novēroti ar erysipelas, psoriāzi, plakano ķērpju, ekzēmas dermatītu.
Asinsvadu traucējumi
Asinsvadu traucējumi nefrotiskā sindroma gadījumā rodas dažādu hemostatiskās sistēmas traucējumu dēļ ( palielināta trombocītu agregācija un adhēzija, palielināta fibrinogēna koncentrācija, daži asinsreces faktori, samazināts plazminogēna līmenis utt.) un smagas hiperlipidēmijas klātbūtne ( tauku daudzuma palielināšanās asinīs). Visbiežāk sastopamie asinsvadu traucējumi šajā patoloģijā ir apakšējo ekstremitāšu, nieru, koronāro vēnu tromboze. sirds) un smadzeņu ( smadzenes) artērijas un plaušu embolija ( TELA). Sirds asinsvadu tromboze bieži izraisa koronāro sirds slimību un miokarda infarkta attīstību.
Hiperlipidēmija tieši neveicina trombozes attīstību. Šajā stāvoklī mainās asinsvadu sienas, tajās tiek nogulsnēti lipīdi ( galvenokārt holesterīns), kas izraisa aterosklerozes plankumu parādīšanos, kas traucē normālu asins plūsmu. Aterosklerozes izmaiņas ir pamatā smadzeņu un nieru insultu, koronāro sirds slimību un miokarda infarkta attīstībai šādiem pacientiem.
Nieres aktīvi piedalās daudzos svarīgos ķermeņa procesos. Galvenais uzdevums ir attīrīt asinis no vielmaiņas produktiem un kaitīgiem piemaisījumiem. Jebkurš pārkāpums viņu darbā radīs vairākas negatīvas sekas. Ja cilvēkam ir sejas, kāju vai roku pietūkums, tas ir signāls steidzamai nieru izmeklēšanai. Tā kā orgāna spēja filtrēt šķidrumus samazinās, attīstās nefroze, cits nosaukums ir nefrotiskais sindroms. Tas satur veselu dažādu simptomu kompleksu, kas raksturīgs vairākām nieru slimībām.
Pārskats par nefrotisko nieru sindromu
Saskaņā ar statistiku, šī patoloģija tiek diagnosticēta 20% gadījumu no visām nieru slimībām. Visbiežāk slimība tiek atklāta bērniem vecumā no diviem līdz pieciem gadiem. Sievietēm un vīriešiem to diagnosticē vecumā no 20 līdz 40 gadiem. Reti skar gados vecākus cilvēkus un zīdaiņus.
Nefrotisko sindromu parasti raksturo kā nieru darbības traucējumu kopumu. Bet dažreiz patoloģija darbojas kā atsevišķa nosoloģiska forma. Tas izpaužas kā zems albumīna līmenis (hipoalbuminēmija), olbaltumvielu izdalīšanās urīnā (proteinūrija) un tā samazināšanās asinīs. Bet tauku ir vairāk.
Ir trīs veidos:
- Pastāvīgs sindroms ir izplatīta forma, kas tiek diagnosticēta pusē gadījumu. Slimība ir ļoti gausa, bet nepārtraukti progresē. Ir gandrīz neiespējami saglabāt remisijas stāvokli, kas 8–10 gadu laikā noved pie nieru mazspējas.
- Atkārtots sindroms - rodas aptuveni 20% gadījumu. To raksturo pastāvīga vājināšanās un saasināšanās maiņa. Savukārt atveseļošanās var notikt vai nu narkotiku ārstēšanas rezultātā, vai spontāni. Pēdējā iespēja rodas reti un, kā likums, bērniem. Šai slimībai var būt ilgstošs atpūtas periods (līdz 10 gadiem).
- Progresējošs sindroms - slimība progresē ātri un agresīvi. Pāris gadu laikā tas noved pie hroniskas nieru mazspējas formas.
Medicīnā nefrozi klasificē kā primāro, sekundāro, idiopātisku. Primārais nefrotiskais sindroms attīstās nieru patoloģiju dēļ. Tas var būt iegūts vai iedzimts. Sekundārais cēlonis ir citi iekaisuma procesi cilvēka organismā. Bet idiopātiskās nefrozes attīstības mehānisms parasti paliek noslēpums. Šis veids visbiežāk sastopams bērniem.
Ja paskatās, kā izpaužas nefrotiskā sindroma simptomi, tad viņi var atšķirt akūtu slimības formu ar izteiktiem simptomiem vai hronisku. Pēdējo raksturo pārmaiņus paasinājumi un remisijas. Rodas pieaugušajiem, kuriem bērnībā tika veikta slikta vai daļēja nieru ārstēšana.
Ārsti izšķir vēl divas nefrozes grupas, pamatojoties uz to, kā cilvēka ķermenis reaģē uz hormonālo terapiju: 
- hormonu rezistenta nefroze - tas ir, nereaģē uz hormonālajiem medikamentiem, un tāpēc ārstēšanu veic ar citostatiskiem līdzekļiem, kas nomāc šūnu augšanu un reprodukciju;
- hormonu jutīga nefroze - reaģējot uz terapiju ar hormonālajiem medikamentiem.
Nefrotiskā sindroma attīstības cēloņi
Sindroma cēloņi ir dažādi un katram tipam atšķirīgi. Primārā nieru nefroze var attīstīties glomerulonefrīta, hipernefromas (ļaundabīga audzēja), grūtniecības nefropātijas vai amiloidozes dēļ.
Sekundārā nefrotiskā sindroma parādīšanos izraisa šādas slimības: periarterīts, cukura diabēts, alerģijas, onkoloģija, hemorāģiskais vaskulīts, limfogranulomatoze, vēnu tromboze, sistēmiskas saistaudu patoloģijas, dažas infekcijas, ilgstošs septisks endokardīts, HIV, B, C hepatīts. Sekundārā nefroze var izprovocēti ar narkotikām: pretkrampju līdzekļiem, antibiotikām, pretiekaisuma līdzekļiem vai organisma saindēšanos ar smagajiem metāliem (piemēram, svinu, dzīvsudrabu, kadmiju).

Vēnu tromboze
Lai atbrīvotos no nefrotiskā sindroma, ir jānovērš tā rašanās cēlonis. Bet šis noteikums ir spēkā tikai tad, ja problēmas avots ir reakcija uz medikamentiem vai ārstējama slimība. Piemēram, pacientiem ar glomerulonefrītu bez īpašām komplikācijām labvēlīgs nefrozes iznākums rodas vairāk nekā 90%.
Bet, kad nefroze kļūst par sekas neārstējamai slimībai, kas progresē organismā, piemēram, HIV, sindromu ir gandrīz neiespējami novērst. Tas kļūst hronisks ar biežiem recidīviem, kas rodas akūtā formā. Tāda pati situācija ir ar slimībām, kas skar visu ķermeni (cukura diabēts, sarkanā vilkēde). Terapija, kuras mērķis ir novērst galvenos simptomus, nesniedz lielus rezultātus, un laika gaitā pacientam attīstās nieru mazspēja.
Visbiežāk imūnsistēmas izmaiņas noved pie nefrotiskā sindroma. Antigēni, kas cirkulē asinsritē, liek cilvēka aizsardzības mehānismam ražot antivielas, lai izvadītu svešas daļiņas.
Nefrotiskā sindroma simptomi
Lai gan ir daudz faktoru, kas ietekmē nefrotiskā sindroma attīstību, patoloģiskā procesa simptomi ir diezgan līdzīgi. Galvenā slimības pazīme ir pietūkums. Slimības sākumā tas ir pamanāms tikai uz sejas, īpaši acu zonā, pēc tam parādās jostas rajonā un dzimumorgānos. Vēlāk šķidrums uzkrājas starpribu telpā un ap plaušām, vēderplēvi, sirds maisiņu un zemādas audiem. Ja nospiežat uz pietūkuma, tas būs mīksts. Diezgan mobils, “plūst”, mainot ķermeņa stāvokli.

Pietūkums uz sejas
Minimālā uzturvielu satura dēļ pacienta āda lobās, plaisā, izžūst un izdalās.
Šķidruma uzkrāšanās sirds maisiņā (perikardā) noved pie orgāna darbības pasliktināšanās. Parādās sāpes un sirdsklauves. Elpas trūkums, pat ja cilvēks atrodas miera stāvoklī, kļūst par hidrotoraksa (transudāta krūtīs) priekšvēstnesi. Un pēc vēdera dobuma pietūkuma parādās slikta dūša, gremošanas traucējumi, vēdera uzpūšanās un vemšana.
Ir vairāki citi nefrotiskā sindroma simptomi, no kuriem jums ir jāuzrāda:
- letarģija;
- vājums;
- samazināta mobilitāte;
- galvassāpes;
- bāla āda;
- svara pieaugums;
- pazemināts asinsspiediens, dažreiz līdz šokam;
- apetītes zudums;
- vilkšanas, sāpīgas sajūtas vēdera un jostas rajonā;
- no organisma izdalītā urīna daudzuma samazināšanās;
- sausa mute, slāpes;
- paaugstināts holesterīna līmenis asinīs;
- muskuļu sāpes, krampji.

Krampji
Nefrotiskā sindroma pazīmes parādās un attīstās lēni, bet akūtā nieru nefrozes formā simptomi ir vardarbīgi un strauji.
Ilgstošs nefrotiskais sindroms slikti ietekmē mazu bērnu garīgo un fizisko attīstību. Slimi bērni parasti atpaliek no vienaudžiem. Tas rodas vielmaiņas procesu traucējumu dēļ organismā. Samazinās makro un mikroelementu līmenis, kas ietekmē kaulu, nervu, skrimšļu un citu audu augšanu un attīstību.
Nieru nefrozes diagnostika
Lai veiktu pareizu diagnozi un izvēlētos ārstēšanu, ārsts veic detalizētu pacienta aptauju un pārbaudi. Slimības vēsturei ir svarīga šāda informācija:
- pacienta vispārējais stāvoklis;
- riska faktori;
- infekcijas slimību klātbūtne;
- sistēmisku slimību klātbūtne;
- vai ģimenē bijušas nieru patoloģijas;
- kad tiek atklāts pirmais pietūkums;
- vai pacients iepriekš cieta no nefrozes (ja tā, kādi pētījumi un ārstēšana tika veikti).
Ārsts veic vizuālu pacienta ķermeņa pārbaudi. Ar nefrotisko sindromu ir mēles pārklājums, ādas bojājumi, palielināts vēders un aknas. Uz tausti āda jūtas auksta un sausa. Ja tiek ietekmētas aknas, parādās raksturīga dzeltena nokrāsa. Pietūkums ir vairāk pamanāms dienas laikā un nedaudz mazinās naktī. Pacientam ar nefrozi nagi nolobās, kļūst trausli, pasliktinās matu stāvoklis. Īpaši tas ir pamanāms sievietēm – viņas kļūst blāvas un sašķeļas.
Novēro lielo locītavu (elkoņu, ceļu) pietūkumu, jo tajās uzkrājas šķidrums. Piesitot ar plaukstas malu nieru projekcijas zonā, pacients sajūt sāpes (Pasternatsky simptoms).
Pilnīgu priekšstatu var iegūt tikai ar visaptverošu pacienta klīnisko, instrumentālo un laboratorisko izmeklēšanu:
- Vispārēja urīna analīze. Palīdz novērtēt urīna nogulsnes, ķīmisko un fizisko stāvokli. Nefrozei raksturīgi šādi rādītāji: sarkano asins šūnu un olbaltumvielu klātbūtne urīnā, cilindrūrija. Var būt gļotas, tauki, asinis un mikrobi, padarot to duļķainu.
- Vispārējā asins analīze. Pirkstu paraugu ņemšana tiek veikta no rīta tukšā dūšā. Nefrotiskā sindroma pētījums parādīs augstu leikocītu, trombocītu, zemu hemoglobīna un sarkano asins šūnu līmeni un augstu ESR. Šajā gadījumā trombocitoze tiek novērota reti, un tā, visticamāk, ir zāļu lietošanas blakusparādība.
- Imunoloģiskā analīze. Ļauj novērtēt pacienta aizsardzības sistēmas stāvokli un antivielu klātbūtni asinīs. Materiāls tiek savākts no vēnas no rīta. Pirms tam jums nevajadzētu būt ļoti nogurušam, dzert, smēķēt vai ēst.
- Asins ķīmija. Būs nepieciešami apmēram 20 ml venozo asiņu. Lietojiet to no rīta pirms ēšanas. Parāda holesterīna un olbaltumvielu metabolisma, nieru darbības traucējumus. Samazinās albumīns un proteīns, palielinās alfa globulīnu, holesterīna un triglicerīdu līmenis. Ja hroniskas nieru infekcijas dēļ rodas nefroze, organismā var būt iekaisuma pazīmes.
- Baktēriju urīna izmeklēšana. Urīns parasti ir sterils. Bet, ja tiek atklāti mikrobi, tiek noteikta analīze, lai iegūtu pilnīgu priekšstatu par kaitīgajiem mazajiem organismiem. Urīns tiek savākts tīrā traukā pēc rūpīgas tualetes. Tas palīdzēs novērst baktēriju iekļūšanu no ārpuses.
- Nefrozes gadījumā bieži tiek noteikti testi pēc Nechiporenko, Zimnitsky un Reberg-Tareev. No instrumentālās diagnostikas ieteicama nieru ultraskaņa, biopsija, dinamiskā scintigrāfija, dilstošā iekšējā urrogrāfija, sirds elektrokardiogramma un plaušu rentgens. Ja ir aizdomas par nefrotisko sindromu mazulim, tad noteikti jākonsultējas ar pediatru un bērnu nefrologu.
Nieru nefrozes ārstēšana
Nefrotiskā sindroma ārstēšana tiek veikta stacionārā ārsta vadībā. Pirmkārt, tiek novērsta pamata slimība, kas izraisīja nefrozes attīstību. Pamatojoties uz vispārējo stāvokli, smaguma pakāpi, vecumu un citu orgānu funkcionāliem traucējumiem, ārsts izraksta zāles un nosaka devu.
Tad pati slimība tiek ārstēta, kuras mērķis ir novērst simptomus. Ja nefrotiskais sindroms izraisa komplikācijas, tad to apkarošanai tiek izmantotas papildu zāles.
Ārstēšanas laikā ir svarīgi vadīt mierīgu dzīvesveidu un fiziski nepārslogot organismu, lai pastiprināta asins recēšana neizraisītu trombozi.
Pārraugiet piegādātā šķidruma daudzumu. Tās tilpums nedrīkst ievērojami pārsniegt no organisma izdalītā urīna daudzumu. Pretējā gadījumā pietūkums tikai palielināsies, kas vispār nepalīdzēs atbrīvoties no nieru nefrozes.
Nefrotiskā sindroma zāļu terapija
Nefrotiskā sindroma gadījumā tiek parakstītas šādas zāles: 
- diurētiskie līdzekļi - diurētiskie līdzekļi, kas palīdz mazināt pietūkumu;
- citostatiskie līdzekļi – kontrolē patogēno šūnu augšanu;
- antibiotikas - devu nosaka ārstējošais ārsts un būtiski atšķiras pieaugušajiem un bērniem;
- glikokortikosteroīdi – piemīt pretiekaisuma, prettūskas iedarbība, mazina alerģiskas izpausmes;
- imūnsupresanti – samazina organisma aizsargspējas, lai tas neuzbruktu savām nierēm.
Turklāt, lai novērstu nefrotisko sindromu, tiek nozīmēta svaigi sasaldēta plazma vai plazmas aizstājējs albumīns. Parasti pilns nieru ārstēšanas kurss ilgst apmēram astoņas nedēļas.
Tradicionālā medicīna nefrozes ārstēšanai
Neatkarīgi diagnosticēt sindromu mājās nav iespējams. Tūskas parādīšanās ne vienmēr norāda uz nefrozes klātbūtni. Būs nepieciešami laboratorijas testi, tāpēc pie mazākajām aizdomām labāk doties uz klīniku un iziet visaptverošu pārbaudi.
Tautas līdzekļiem nefrotiskā sindroma ārstēšanai ir ļoti zema efektivitāte un tie pilnībā nenovērš slimības cēloņus un simptomus. Kā papildu terapeitiskais līdzeklis jāizmanto ārstniecības augu uzlējumi un novārījumi, kuriem ir pretiekaisuma un diurētiska iedarbība. Pirms lietošanas jums jākonsultējas ar savu ārstu, lai nepasliktinātu situāciju un novērstu komplikācijas. 
Citas nefrozes ārstēšanas metodes
Vienlaikus ar nefrotiskā sindroma ārstēšanu ar zālēm ieteicams ievērot stingru diētu bez sāls. Dienā ir atļauts patērēt ne vairāk kā trīs gramus sāls. Jebkāda kūpināta gaļa, konservi, marinēti gurķi un garšvielas tiek izslēgti no uztura. Olbaltumvielu pārtika ir ierobežota (līdz 3 g uz kilogramu ķermeņa svara), tauki.
Starp produktiem, kas atļauti nefrozes ārstēšanai:
- sviests un augu eļļa;
- olas;
- piena produkti ar zemu tauku saturu;
- putra;
- buljoni;
- liesa gaļa un zivis.
Tie, kam patīk salds zobs, var palutināt sevi ar ogām, augļiem, dabīgām sulām, medu un ievārījumu.
Neēdiet, ja Jums ir nefroze: 
- trekni piena produkti;
- treknas zivis un gaļa;
- rozīnes, rieksti;
- saldējums;
- pākšaugi;
- dārzeņi;
- šokolāde;
- alkohols;
- kafija;
- kakao;
- dzirkstošais ūdens un dzērieni.
Ierobežojiet tādu pārtikas produktu patēriņu, kas satur daudz nātrija, un palieliniet tos, kas bagāti ar vitamīniem un kāliju.
Nefrozes profilakses pasākumi
Lai izvairītos no nefrotiskā sindroma attīstības, ir nepieciešams vadīt normālu dzīvesveidu un kontrolēt uzturu ne tikai patoloģijas saasināšanās periodā, bet arī pastāvīgi. Rūpīgi novērojiet savu veselību, īpaši, ja jūsu ģimenes anamnēzē ir nieru slimības vai citas slimības, kas palielina nefrozes attīstības risku. Savlaicīgi likvidējiet infekcijas slimības, neatsakieties no ieteicamās hospitalizācijas un zāļu terapijas. Lietojiet zāles ar nefrotoksisku un alerģisku iedarbību piesardzīgi.
Nefrotiskā sindroma komplikācijas
Ja nefrotiskais sindroms tiek savlaicīgi vai slikti ārstēts, patoloģiju var sarežģīt citas slimības:

Plaušu tūska
- tromboze;
- ateroskleroze;
- smadzeņu tūska;
- miokarda infarkts;
- nefrotiskā krīze.
Cilvēka ķermeņa imūnās aizsardzības samazināšanās veicina infekcijas slimību attīstību.
Nefrotiskais sindroms ir ļoti sarežģīta patoloģija, un reti kad tiek panākta pilnīga nieru atveseļošanās un stabila remisija. Pozitīvs slimības iznākums ir atkarīgs no daudziem kritērijiem: pacienta vecuma, nolaidības pakāpes, komplikācijām. Laba prognoze bērniem, bet pakļauta pilnīgai un kvalitatīvai ārstēšanai.
Nefrotiskais sindroms ir slimība, kurai raksturīga smaga proteīnūrija, tūska, hiperlipidēmija, hipoalbuminēmija, pastiprināta asins recēšana un lipidūrija. Dažādu imūnsistēmas traucējumu, vielmaiņas traucējumu, toksiskās iedarbības, deģeneratīvo procesu dēļ organismā notiek izmaiņas glomerulāro kapilāru sieniņās, izraisot pārmērīgu plazmas olbaltumvielu filtrāciju. Tādējādi akūts nefrotiskais sindroms ir patoloģisku stāvokļu sekas, kas izraisa palielinātu glomerulārā kapilāra sienas caurlaidību.
Galvenie nefrotiskā sindroma attīstības cēloņi
Imunoloģiskiem mehānismiem ir milzīga loma nefrotiskā sindroma attīstībā. Galvenie primārā neirotiskā sindroma attīstības iemesli ir:
- mezangiāls proliferatīvs glomerulonefrīts;
- membranozs glomerulonefrīts (idiopātisks nefrotiskais sindroms pieaugušajiem);
- membranozs proliferatīvs glomerulonefrīts;
- lipoīdu nefroze (minimālu pārmaiņu nefropātija, idiopātisks nefrotiskais sindroms bērniem);
- fokusa segmentālā glomeruloskleroze.
Sekundārais nefrotiskais sindroms attīstās šādu iemeslu dēļ:
- infekcijas slimības (lepra, sekundārais sifiliss, infekciozs endokardīts, B hepatīts utt.);
- toksiska un ārstnieciska iedarbība (smagie metāli, nesteroīdie pretiekaisuma līdzekļi, penicilamīns, antitoksīni, kaptoprils utt.);
- sistēmiskas saistaudu slimības;
- ģimenes iedzimtas slimības;
- citas imūnās slimības;
- amiloidoze;
- reimatoīdais artrīts;
- sirpjveida šūnu anēmija;
- cukura diabēts;
- sistēmiskā sarkanā vilkēde;
- sarkoidoze;
- audzēji (leikēmija, limfoma, melanoma, karcinoma, limfogranulomatoze);
- Henoha-Šēnleina slimība.
Jāatzīmē, ka nefrotiskais sindroms bērniem rodas aptuveni četras reizes biežāk nekā pieaugušajiem.
Nefrotiskā sindroma simptomi
Galvenais nefrotiskā sindroma klīniskais simptoms ir tūska. Tūska var attīstīties pakāpeniski, bet dažiem pacientiem tā notiek ļoti ātri. Tie vispirms parādās sejā, plakstiņos, muguras lejasdaļā un dzimumorgānos, un pēc tam izplatās uz visu zemādas zonu, bieži sasniedzot anasarkas pakāpi. Pacientiem rodas transudāti serozos dobumos: ascīts, hidrotorakss, hidroperikards. Pacienti ir bāli, ar pietūkušu seju un pietūkušiem plakstiņiem. Neskatoties uz smagu bālumu, anēmija, kā likums, nav vai ir mērena.
Ja pacientam rodas nefrotiskā sindroma simptoms, piemēram, nieru mazspēja, anēmija kļūst smaga. Ar ascītu pacienti sūdzas par gremošanas traucējumiem. Pacientiem ar hidroperikardu un hidrotoraksu parādās elpas trūkums. No sirdsdarbības puses tiek atzīmēti šādi nefrotiskā sindroma simptomi: sistoliskā trokšņa parādīšanās virs sirds virsotnes, klusināti toņi, ekstrasistolija, izmaiņas ventrikulārā kompleksa beigu daļā, sirds aritmijas, kas Citu sirds slimību neesamību var definēt kā nefrotisku miokarda distrofiju, ko izraisa vielmaiņas traucējumi, elektrolītu metabolisms un hipoproteinēmija.
Akūtu nefrotisko sindromu raksturo pēkšņa proteīnūrijas un hematūrijas parādīšanās. Attīstās azotēmijas simptomi, ūdens un sāļu aizture organismā, rodas arteriālā hipertensija.
Nefrotiskā sindroma diagnostika
Laboratorijas rezultātiem ir izšķiroša nozīme nefrotiskā sindroma diagnostikā. Ar nefrotisko sindromu tiek novērots palielināts ESR, dažreiz līdz 50-60 mm stundā glomerulārā filtrācija parasti ir normāla vai nedaudz palielināta. Urīna relatīvais blīvums ir palielināts, un tā maksimālās vērtības var sasniegt 1030-1060. Urīna nogulsnes ir trūcīgas, ar nelielu tauku un hialīna lējumu, tauku ķermeņu saturu. Dažos gadījumos tiek novērota mikrohematūrija. Akūtā nefrotiskā sindroma gadījumā, kas attīstās pacientiem ar hemorāģisko vaskulītu, uz glomerulonefrīta vai lupus nefropātijas fona var novērot smagu hematūriju.
Faktiski pati nefrotiskā sindroma diagnoze nesagādā īpašas grūtības, taču galvenā cēloņa noteikšana ārstam var radīt zināmas grūtības, jo no tā ir atkarīga nefrotiskā sindroma adekvātas ārstēšanas izvēle. Lai noteiktu cēloni, ārsts var ieteikt pacientam veikt pilnu klīnisko, instrumentālo un laboratorisko izmeklēšanu.
Nefrotiskā sindroma gaita un prognoze
Daudzi faktori nosaka šīs slimības gaitas sarežģītību un prognozi. Tas ietver pacientu vecumu, slimības cēloni, klīniskos simptomus, morfoloģiskās pazīmes, komplikāciju klātbūtni un nefrotiskā sindroma ārstēšanas atbilstību. Piemēram, nefrotiskais sindroms bērniem (lipoīdu nefrozei ir vislabvēlīgākā prognoze, jo tā ir pakļauta remisijai un labi reaģē uz kortikosteroīdiem.
Primārā membrānas glomerulonefrīta prognoze ir daudz sliktāka. Parasti pirmajos 10 gados trešdaļai pieaugušo pacientu attīstās hroniska nieru mazspēja un līdz ar to nāve. Ar primāro nefrotisko sindromu, kas rodas nefropātijas rezultātā, prognoze ir vēl sliktāka. 5-10 gadu laikā pacientiem attīstās smaga nieru mazspēja, kam nepieciešama hemodialīze vai nieru transplantācija, un arteriālā hipertensija. Sekundārā nefrotiskā sindroma prognozi nosaka pamatslimības gaita un raksturs.
Nefrotiskā sindroma ārstēšana
Pacientiem ar šo slimību jāsaglabā mērenas fiziskās aktivitātes, jo hipokinēzija veicina trombozes attīstību. Tiek noteikta diēta bez sāls, visi pārtikas produkti, kas satur nātriju, tiek samazināti līdz minimumam. Ievadītā šķidruma daudzums nedrīkst pārsniegt ikdienas diurēzi par 20-30 ml. Ar parastu kopējo kaloriju diētu pacientiem tiek ievadīts proteīns ar ātrumu 1 g uz kilogramu svara. Pārtikai jābūt bagātai ar vitamīniem un kāliju.
 Parasti, kad rodas nieru mazspēja, tūska samazinās, tad pacientam tiek palielināts sāls daudzums, lai izvairītos no tā trūkuma, kā arī atļauts uzņemt vairāk šķidruma. Ja tiek novērota azotēmija, ievadītā proteīna daudzums tiek samazināts līdz 0,6 g/kg ķermeņa svara dienā. Nefrotiskā sindroma ārstēšana ar albumīnu ir ieteicama tikai pacientiem ar smagu ortostatisku hipotensiju.
Parasti, kad rodas nieru mazspēja, tūska samazinās, tad pacientam tiek palielināts sāls daudzums, lai izvairītos no tā trūkuma, kā arī atļauts uzņemt vairāk šķidruma. Ja tiek novērota azotēmija, ievadītā proteīna daudzums tiek samazināts līdz 0,6 g/kg ķermeņa svara dienā. Nefrotiskā sindroma ārstēšana ar albumīnu ir ieteicama tikai pacientiem ar smagu ortostatisku hipotensiju.
Smagam pietūkumam pacientiem tiek nozīmēti diurētiskie līdzekļi. Visefektīvākie ir etakrīnskābe un furosemīds, kas tiek kombinēti ar veroshpironu vai triamterēnu.
Pēdējā laikā nefrotiskā sindroma ārstēšanā ir plaši izplatīta prettrombocītu līdzekļu un heparīna lietošana, kas ir īpaši piemērota pacientiem ar noslieci uz hiperkoagulāciju.
Video no YouTube par raksta tēmu: