Biografia dell'accademico Lyadov Konstantin Viktorovich. Un membro della "gta gang" sotto il tetto di un membro della RAMN. E l'ingresso dell'autobus o del tram
K.V. Lyadov è uno dei principali specialisti di riabilitazione russi. Considera questa specialità, apparsa relativamente di recente all'orizzonte dell'assistenza sanitaria nazionale e mondiale, la professione del futuro. E se 15-20 anni fa non era molto chiaro il motivo per cui fossero necessari tali medici, ora la riabilitazione ha preso il suo posto speciale tra le altre specialità mediche - come chirurgia, terapia e rianimazione, ed è diventata il loro assistente indispensabile. Dopotutto, senza la riabilitazione moderna, gli sforzi di tutti gli altri medici a volte risultano inutili. Stiamo parlando di cos'è questa specialità, di come è cambiata negli ultimi anni e di cosa ci aspetta in futuro.
Konstantin Viktorovich, lei non ha iniziato come specialista in riabilitazione. E la tua tesi di dottorato era dedicata alle ulcere allo stomaco.
Negli anni in cui ho iniziato, la riabilitazione come la intendiamo oggi non esisteva. In tutti gli ospedali e le cliniche multidisciplinari del Primo Istituto Medico, dove ho iniziato a lavorare, c'erano dipartimenti di terapia fisica e fisioterapia, ma questa non era una specialità importante e principale a cui prestare attenzione.
- Perché?
Quando venivamo in ospedale, c'erano questi pazienti che ora dimettiamo a casa. Perché di solito non sopravvivevano. Non c’era spazio per una riabilitazione seria. Ad esempio, quando parliamo oggi di riabilitazione con problemi dell'apparato muscolo-scheletrico dopo l'endoprotesi, dobbiamo capire che 30 anni fa quest'area stava appena iniziando a svilupparsi e i pazienti con lesioni alle articolazioni dell'anca o del ginocchio potevano contare principalmente sul trattamento farmacologico e un po' di fisioterapia. Quando ho iniziato, la chirurgia, l'oncologia e la ginecologia si stavano sviluppando a un ritmo rapido, ma man mano che si sviluppavano, lasciavano un gran numero di problemi, che iniziarono a pensare di risolvere man mano che apparivano pazienti con questi problemi.
Dal mio punto di vista, nel nostro Paese, la riabilitazione in senso moderno è iniziata con la cardiologia, con i pazienti post-infartuati, quando sono comparsi la trombolisi, lo stenting, la cardiochirurgia di successo, e poi hanno cominciato a capire che in alcuni casi non basta basta eseguire un'operazione. Dobbiamo anche pensare a come ripristinare questi pazienti dopo l’intervento chirurgico. E il fatto che la riabilitazione come sistema abbia iniziato a svilupparsi nel nostro paese è un grande merito di Evgeny Ivanovich Chazov, che ha sempre attirato l'attenzione sulla necessità di un approccio integrato al trattamento dei pazienti. Indubbiamente, il lavoro andava avanti costantemente sia nella neuroriabilitazione che in altre aree.
- Quando hai iniziato a interessarti alla riabilitazione come campo della medicina?
Quando ero già il primario dell'ospedale del bacino di Mosca, ho prestato attenzione per la prima volta a quest'area, poiché era all'incrocio delle scienze. C'era un contingente di pazienti che necessitavano di una riabilitazione costante per mantenere le loro qualità professionali. È stato molto interessante. Abbiamo lavorato con squadre di soccorso e la mia tesi di dottorato era dedicata alla diagnosi di alcuni stati limite, quando una persona diventa non molto capace dal punto di vista funzionale. Cioè si sente bene, ma comprendiamo che non potrà sopportare l'intero turno o l'intero turno, non potrà adempiere pienamente ai suoi doveri. Questa è stata la prima parte che abbiamo iniziato a fare. E la seconda parte è cosa fare affinché possa fare tutto questo.

- Hai capito questo?
Ci siamo accorti che c'è bisogno di organizzare le attività di restauro. Abbiamo iniziato a viaggiare per vedere cosa veniva fatto su questo argomento nel mondo: Germania, Svizzera. Era il 1998-99. Si è capito che non avevamo affatto la riabilitazione che aveva già iniziato a svilupparsi all'estero in questi anni. Poi ovunque c'erano gli stessi reparti di terapia fisica e fisioterapia, c'erano sanatori, ad esempio il sanatorio Herzen dell'amministrazione presidenziale o il famoso sanatorio Goluboye della Terza direzione, e ora l'FMBA, dove, se una persona era fortunata, poteva andare dopo un ictus, una lesione craniocerebrale o spinale, e lì iniziarono ad affrontarlo. Ma non esisteva praticamente alcun approccio sistematico specifico negli ospedali.
Abbiamo iniziato a sviluppare principalmente la neuroriabilitazione nel nostro ospedale, ma presto è diventato chiaro che quasi tutte le aree necessitavano di riabilitazione.
Successivamente, quando i colleghi sono venuti da noi, sono rimasti sorpresi dal motivo per cui il centro era così diversificato. Dopotutto, tradizionalmente si ritiene che un centro si occupi di neuroriabilitazione, un altro di pazienti cardiopatici e un terzo di cardiochirurgia. Inoltre, gli approcci sono diversi dopo la chirurgia cardiaca a cielo aperto e gli interventi endovascolari. La riabilitazione è necessaria in entrambi i casi, ma ci sono delle specificità.
- E l'endoprotesi?
Non tutti i colleghi sono d'accordo con me, ma penso che abbiamo ancora ragione quando parliamo di riabilitazione dei pazienti dopo l'endoprotesi. La distruzione dell'articolazione dell'anca o del ginocchio è dolorosa per il paziente. Non può camminare e soffre costantemente. E all'improvviso gli viene somministrato una sorta di sollievo dal dolore, sia esso endovenoso, anestesia endotracheale o anestesia di conduzione, l'articolazione viene cambiata e il dolore scompare. E l'uomo stesso è diventato diverso. Non deve aver paura di calpestare quella giuntura. Il problema principale qui è psicologico. Il lavoro di uno psicologo che sappia convincere il paziente di ciò è estremamente importante. Ecco perché svolgiamo un ruolo enorme nelle scuole dei pazienti. Ci sono molte paure. A differenza degli ictus, che si verificano improvvisamente, questo ha una specificità diversa. Era il mio ginocchio, ma non è più mio. Il paziente mente, non dorme, sente che la sua gamba ora sembra “vivere” separatamente da lui. Qui la nostra ricerca corre parallela a quella dei nostri colleghi stranieri. Incontrandoci ai congressi e discutendo di questi argomenti, vediamo che le situazioni sono simili e cerchiamo di risolverle insieme. Gli stessi scienziati inglesi ai quali amiamo riferirci, hanno studiato a fondo il problema e sono giunti alle nostre stesse conclusioni. Si è scoperto che avevamo assolutamente ragione nell'insistere affinché il paziente fosse rimesso in piedi il giorno dell'intervento di sostituzione dell'articolazione. Perché? Perché se ciò non viene fatto, si alzerà molto più tardi.
- Avrà paura?
SÌ. E poi non ha tempo di ricordare tutte le sue paure. Non appena l’anestesia svanisce, l’istruttore si avvicina e gli dice: “Alzati! Andare!" E il giorno dopo ha ancora la sensazione di poter camminare. Se gli dessimo la possibilità di sdraiarsi, dormire e svegliarsi con la sensazione del suo problema, cioè di avere un'anca o un ginocchio “estraneo”, la durata del ricovero sarà più lunga. Questo è già un fatto provato. Ci vogliono due giorni per convincerlo che non fa paura.
- Questo vale per tutti i pazienti in riabilitazione?
Moltissimi. Esiste un concetto del genere: team multidisciplinari. Questa è la comprensione di come la terapia fisica, la fisioterapia, uno psicologo, un nutrizionista e così via possono relazionarsi alla chirurgia. Ma il lavoro di tutti questi specialisti deve essere organizzato, il loro posto e il loro tempo nel processo di riabilitazione devono essere determinati e retribuiti. A proposito, ho dovuto rilasciare interviste più di una volta, spiegando che la telemedicina è lo stesso lavoro di un medico di una visita regolare. Questo gli porta via tempo, la consulenza deve essere inclusa nel programma di lavoro e deve essere pagata. L'idea sbagliata è che ho chiamato e tutti mi hanno risposto subito. Non succede così.
È lo stesso qui. Era necessario trovare tutti questi specialisti e denaro per pagare il loro lavoro. Comprendi a che punto devono connettersi. Presentare lezioni di gruppo. Poi siamo passati alle scuole, rendendoci conto che in linea di principio era molto più semplice riunire 20-30 pazienti prima dell'intervento, mentre loro potevano comunque venire da soli, spiegando loro in anticipo quali problemi avrebbero potuto incontrare e come risolverli. E poi dopo l'operazione ci saranno solo 2-3 pazienti che non sapranno tutto questo. Questo rende il lavoro molto più semplice. Ma bisognava ripartire da zero perché, ancora una volta, il concetto di riabilitazione non esisteva. E gradualmente si è capito come lavorare e quali pazienti coprire.

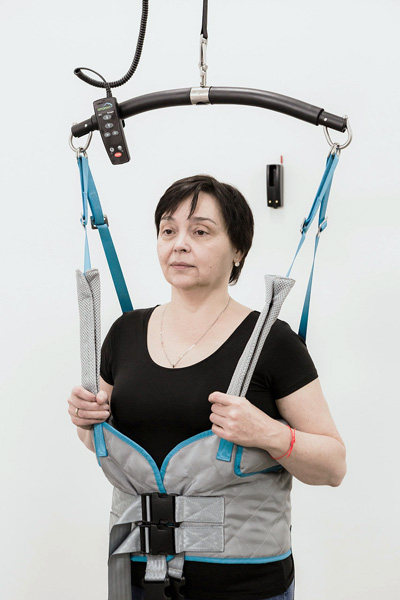
Perché avete dovuto coprire tutti i pazienti: neurologici, ortopedici e cardiaci? È giusto?
Ora sarebbe sbagliato. Naturalmente, i pazienti dovrebbero essere assistiti da centri medici specializzati. Ma eravamo pionieri, quindi la copertura era molto ampia. Avevamo dipartimenti di neuroriabilitazione, riabilitazione cardiaca, riabilitazione ortopedica...
- E l'oncologia?
Necessariamente. La riabilitazione oncologica è stata e rimane. Tuttavia, gli oncologi hanno iniziato solo di recente a riconoscere la riabilitazione. Per molto tempo non hanno capito perché fosse necessario. Meravigliosi chirurghi oncologi mi hanno detto: “Perché? La cosa principale è l’operazione, è stata eseguita con competenza, radicalmente e tutto è in ordine”. In tutti gli altri ambiti della chirurgia avveniva così: si esegue un'operazione e in qualche modo tutto dovrebbe formarsi da solo.
- Questo è sbagliato?
Questo non è del tutto vero. La riabilitazione oncologica ora, dal nostro punto di vista, non è più la riabilitazione delle donne dopo una mastectomia o dei pazienti sottoposti a colostomia dopo un intervento chirurgico al retto. Questo è successo 20 anni fa. Se ora vediamo tali pazienti, allora crediamo che si tratti di errori e di trattamenti errati prima che la persona venisse da noi, perché il moderno trattamento combinato non comporta operazioni traumatiche importanti che porterebbero a tali conseguenze.
- Comunque esistono.
Sì. I pazienti con le conseguenze di gravi interventi traumatici vengono da noi e li aiutiamo al meglio delle nostre capacità. Tuttavia, dopo una mastectomia radicale con dissezione dei linfonodi, è difficile ottenere un effetto ideale. Rimangono gonfiore e linfostasi. Ciò è negativo perché questi pazienti sono un esempio di ciò che non dovrebbe essere fatto. È per questo motivo che le donne hanno paura di farsi una mammografia: troveranno qualcosa su di me - e poi sarà così. Tuttavia non c'è vita, non c'è petto, il mio braccio non si piega, mio marito se n'è andato, non posso andare a lavorare. E in effetti, la sua mano è come un mazzo. La donna è profondamente disabile. Quindi pensano: è meglio non andare, avrò pazienza, forse passerà da solo.
- E per lo stesso motivo, tutti hanno paura di sottoporsi alla colonscopia e a tutti gli altri studi. Come dovrebbe essere?
E deve esserci un trattamento combinato competente, una chemioterapia correttamente selezionata in base alla valutazione individuale del tumore. Oggi conosciamo diverse dozzine di tipi di tumore solo al seno. Sono raggruppati in grandi complessi e in ciascun caso è necessario un trattamento complesso specifico, in alcuni casi la terapia genetica. E qui viene alla ribalta una riabilitazione completamente diversa: la riabilitazione tra cicli di chemioterapia, che di solito è scarsamente tollerata, causa una serie di effetti collaterali, e questi effetti spesso costringono una donna ad abbandonare del tutto la chemioterapia, e il lavoro degli psicologi è importante. Questo di solito si verifica dopo il terzo o quarto ciclo di chemioterapia. Il primo e il secondo passano facilmente, quindi iniziano i problemi. Inoltre, gli uomini rifiutano la chemioterapia meno spesso delle donne. Apparentemente sono meno emotivi. Tollerano più facilmente la perdita di sensibilità o la nausea. A loro non importa molto. La donna percepisce tutto questo in modo drammatico, non vuole sentire che uno o due corsi in più, un'operazione - e basta, sei sano. Sii paziente per altri sei mesi e la vita ti aspetta. Non vuole ascoltare e rinuncia a tutto. Ed è molto importante che durante questi intervalli si adottino una serie di misure corrette volte a ridurre la depressione, ripristinare la sensibilità e modificare una serie di parametri che interferiscono con la vita.
- O la calvizie, per esempio.
Questo è solo il minimo che preoccupa i pazienti durante il processo di trattamento. Sì, molte persone si preoccupano prima di iniziare il trattamento, ma poi queste paure svaniscono. Perché i capelli ricrescono, ma durante i cicli di chemioterapia o radioterapia si presentano veri e propri problemi di salute: anemia, neuropatia, cistite post-radioterapia, colite. Il nostro compito principale è selezionare complessi di terapia farmacologica, fisioterapia e correzione psicologica per stabilizzare le condizioni dei pazienti. Il nostro compito oggi è aiutare il paziente a sottoporsi a un lungo ciclo di trattamento nel modo più confortevole possibile. Ebbene, è rimasta anche la riabilitazione dopo il trattamento chirurgico. Ma anche lei sta cambiando.
- Cosa è cambiato esattamente?
Torniamo al cancro al seno. Se è stata eseguita un'operazione delicata, non è affatto così traumatica. Questa è una mastectomia sottocutanea o addirittura una resezione radicale. Se il chirurgo si avvicina con attenzione all'ambito della dissezione linfonodale, anche le conseguenze saranno molto meno pronunciate. Anche loro hanno i loro problemi, ma sono diversi, meno pronunciati.
Sfortunatamente, abbiamo pochissime fonti per trasmettere informazioni alle masse. Lo sappiamo anche noi, ma è difficile trasmettere ai cittadini che tutto è cambiato. Tutto è cambiato. Vieni per mammografia, fluorografia, colonscopia, gastroscopia, ecografia e studi di screening, dona il sangue per i marcatori tumorali, perché il cancro oggi può essere curato radicalmente, completamente e puoi dimenticare la malattia per sempre. Anche la riabilitazione è diventata diversa. I nostri sforzi si uniscono a quelli di altri medici e psicologi e vediamo i risultati del nostro lavoro congiunto.

Konstantin Viktorovich, per molti anni hai lavorato in grandi istituzioni mediche statali, ricoprendo lì posizioni di leadership. E all'improvviso, un anno e mezzo fa, sei andato a MEDSI, la prima e più grande rete di cliniche mediche private oggi in Russia, dove gestisci la parte ospedaliera. Perché hai dovuto rivolgerti al MEDSI?
Sì, questa è una delle più grandi associazioni mediche nel nostro Paese. Solo una piccola parte era sotto la mia guida: l'ospedale clinico e le adiacenti cliniche Otradnoe. E tutto questo è accaduto per una ragione del tutto comprensibile. Molti dei miei colleghi conoscono la sensazione che si possa fare di più, ma si è intrappolati nella routine del lavoro di leadership. Semplicemente non c'è più tempo per nient'altro. Poi sono andata da Veronica Igorevna Skvortsova, che letteralmente sei mesi prima mi aveva firmato un contratto a tempo indeterminato come capo del centro di cura e riabilitazione del Ministero della Salute, e ha detto che mi sarebbe piaciuto ancora provare a realizzare le mie idee e i miei sviluppi. Era impossibile fare tutto questo in un ambiente così frenetico.
- Ti ha capito?
Sì, mi ha capito e continuiamo a contattarla, sostiene i nostri sviluppi a livello del Ministero della Salute e questo ci aiuta molto.
Tuttavia, anche in questo caso avete una posizione di leadership e di grande responsabilità. Non c'è molto fatturato qui?
In questo senso qui tutto è organizzato molto bene. Mi è stata data l'opportunità di non svolgere attività di routine. Faccio lavoro strategico. Sto imparando a lavorare nei reparti ambulatoriali. Questa è una nuova direzione per me. Ma il mio compito principale è la strategia, e quindi c'è tempo per realizzare idee, portarle alla condizione desiderata, brevettarle e ottenere risultati.
- Quali sviluppi ti sembrano più rilevanti?
Da tempo desideravamo dare vita a un nuovo tipo di complesso riabilitativo e nel novembre 2017 lo abbiamo inaugurato. Questo complesso è il nostro tentativo di colmare il divario tra la condizione del paziente quando lo dimettiamo e quando finisce a casa. Dato che ci occupiamo da molto tempo della riabilitazione domiciliare, abbiamo visto più e più volte: ciò che il paziente potrebbe fare in ospedale, all'improvviso smette di fare tutto questo a casa. Si rifiuta di alzarsi, camminare e fare alcune cose che chiaramente ha fatto con noi. E accade quanto segue. Quando una persona si ammala e finisce in ospedale, soprattutto in una situazione così difficile come un ictus o una lesione cerebrale traumatica, tutti lì lo aiutano. Ed è vero. Ma ti abitui molto velocemente. E ti abitui, nemmeno in termini del fatto che vuoi essere dipendente, ma in termini del fatto che non puoi fare qualcosa, diciamo, indossare una maglietta - niente, ti aiuteranno. E questo momento è mancato. Così lo sollevarono, lo misero in piedi e lui se ne andò. Ma siamo sempre vicini. Medici, infermieri, parenti, personale. E una persona si abitua al fatto che sarà sempre aiutata. Ma poi si ritrova a casa - e lì si trova di fronte a tutta una serie di cose che non capisce come fare da solo. Avevamo bisogno di un complesso che ci avvicinasse il più possibile alla realtà. Sì, è un simulatore. Ma questa è la realtà, ricreando situazioni vicine alla vita. Abbiamo cercato di tenere conto di tutte le situazioni che una persona può incontrare quando si trova a casa, per strada, sui mezzi pubblici, in un negozio, ecc.


- Da dove hai cominciato?
Abbiamo iniziato con i vestiti. Infatti, quando aiutiamo un paziente a vestirsi, non riusciamo a capire cosa c'è che non va in lui. Pertanto, l'abbigliamento è uno dei compiti principali.
In questo caso l'istruttore e l'operatore sono dietro il vetro. Lo vedono. Possono venire in soccorso in qualsiasi momento. Questa è una garanzia di sicurezza al 100%. Ma non sono nelle vicinanze. Il paziente fa tutto da solo. E questo è estremamente importante. Abbiamo un sistema di fissazione speciale, ma deve comunque fare tutto da solo.
-Quanto tempo dedichi per completare l'attività?
Guardiamo l'ora e se vediamo che entro, diciamo, tre minuti una persona non riesce a mettersi una giacca, allora non si preoccuperà per un'ora. Comprendiamo che non ci riesce e iniziamo a lavorare insieme agli istruttori. Modifichiamo i parametri dell'attività.
Spesso non riusciamo a capire cosa sta succedendo nel cervello di una persona malata. Anche un cervello sano non riesce a capirlo. Ci sembra che vada tutto bene, ma prima di tornare a casa deve prima selezionare le cose di cui ha bisogno sullo schermo della TV. Completando questo compito, capiamo come affronta i compiti di riconoscimento, riconoscimento, a cosa dovrebbe prestare attenzione un neuropsicologo, perché lo stiamo rilasciando nella vita e deve essere in grado di affrontarla in modo indipendente. Dopotutto, se non riesce a capire qualcosa, inizia a ritirarsi. Prima c'è l'aggressività, poi si nasconde nel suo "guscio". "Non vado da nessuna parte." - "Perché?" - "Non andrò." E li promuoviamo con l'aiuto di psicologi e psicoterapeuti. Si scopre che dobbiamo insegnare loro a capire cosa è necessario per fare la doccia, per andare a fare la spesa, per cucinare.
- Nel tuo complesso viene prestata notevole attenzione alla realtà virtuale. Ma non sostituirà la vita.
Sì, adesso tutti sono davvero interessati alla realtà virtuale. Ma se preme sul portafoglio sullo schermo, nella vita reale non lo riconoscerà. Perché gli è stato insegnato a fare pressione sul portafoglio. Pertanto, il nostro secondo compito è scegliere gli articoli giusti. Lo ha fatto. Ma nella vita reale è impotente. Pertanto, la porta si apre sullo schermo e lui esce nella vita reale. Questa è l'imitazione di un negozio dove ci sono oggetti veri, reali: un cartone di latte, un barattolo di piselli, pane, burro, formaggio. O una farmacia dove ha bisogno di comprare medicine. O semplicemente una passeggiata. Che tempo fa lì? Devo prendere l'ombrello oppure no? Deve provvedere a tutto questo. Tutto questo è un complesso di vari compiti, che è una sala di riabilitazione “intelligente”. Sì, questo non è un appartamento o un negozio, ma è un set di costruzione che simula una serie di compiti che incontra nella vita reale.
- Cos'altro è importante?
Suoni. Non prestiamo attenzione al fatto che l'ospedale è silenzioso. Una persona in ospedale è concentrata sul camminare, sul portare a termine i compiti. E poi si ritrova a casa e all'improvviso si ritira. Iniziamo a comunicare con i parenti, scopriamo quando si è verificato il cortocircuito e si scopre che è uscito. E c'è il rumore delle macchine, dei cani che abbaiano, delle voci. Si voltò e se ne andò. Perché non lo abbiamo addestrato a rispondere ai suoni e a concentrarsi nonostante ciò. Cioè, esegue il suo movimento, anche se intorno a lui c'è rumore.
Abbiamo cominciato a capire le ragioni delle cadute dei nostri pazienti. Il fatto è che nella prima fase della riabilitazione ti insegniamo a guardare i tuoi piedi. E quando esce e viene distratto da qualcosa, si dimentica delle gambe. Ed era abituato a sentire sostegno sotto i piedi. E il compito di questa sala “intelligente” è questo: una certa immagine appare davanti, e qui cammina lentamente lungo il sentiero e allo stesso tempo completa il compito. Dobbiamo contare quante macchine rosse gli sono passate davanti. Doveva dimenticarsi di guardarsi i piedi. E quando sovrapponiamo tutti gli strati della realtà, capiamo cosa ci stavamo perdendo.
- Quale compito è stato il più difficile?
Uno dei compiti più difficili, come si è scoperto, è stata la scala mobile. E in particolare scendere dalla scala mobile. Capisci perché?
- Mancanza di supporto?
SÌ. Il percorso è finito, non c'è più nulla a cui aggrapparsi. E cade. Scendere dalla scala mobile si è rivelato il problema più grande per i pazienti. E a Mosca, ad esempio, le scale mobili sono ovunque: nella metropolitana, nei centri commerciali. E avevano semplicemente paura di andare da loro. Anche questo problema doveva essere risolto. Abbiamo appositamente rimosso il supporto del simulatore in modo che i pazienti potessero rimanerne senza. E non sono caduti. Insegniamo loro a mantenere l'equilibrio. A poco a poco smettono di averne paura, anche se all'inizio c'è il panico.
- E l'ingresso all'autobus o al tram?
Non ci pensano affatto. E quando abbiamo iniziato a chiedere ai parenti dei pazienti, abbiamo scoperto che questo era un vero problema. Dove mettono il bastone quando devono salire sul tram o sull'autobus? Ha una paresi, il braccio non funziona bene, la gamba non si muove bene, ma cammina ed è attivo. Ha bisogno di andare in farmacia o al negozio. E poi si avvicina al tram. La bacchetta è nella sua mano sinistra. Con esso afferra il tornello. Il bastone cade. È perduto. Cercando di sollevarla... Questo è tutto. Il tram è partito. Oppure lo prendono in braccio e lo caricano sul tram. Ma anche questo non è molto piacevole per lui. La prossima volta non salirà sul tram.
- Come risolvere questo problema?
Gli insegniamo: il bastone si può appendere all'altra mano, mal funzionante. Puoi appenderlo al bottone di un cappotto. Ci sono diverse opzioni e anche queste devono essere elaborate. Non c'è bisogno di vergognarsi o di aver paura di nulla: tutto si può imparare. Appendi il bastone sulla mano dolorante, ti tiri su con la mano sana, ti alzi, prendi il bastone con la mano sana e fai i tuoi affari.


- Hai previsto tutto o scopri costantemente nuovi problemi irrisolti?
Nel corso del lavoro emergono costantemente nuovi e nuovi problemi che dobbiamo imparare a risolvere. Diciamo diversi tipi di superfici. Scivoloso, ruvido. Una persona può cadere perché la strada è scivolosa. Oppure ci sono delle pietre per lastricati lì: come camminarci sopra? Gli insegniamo a navigare e a decidere come comportarsi in una determinata situazione. Non essere timido, non averne paura.
Quattro mesi fa eravamo all'inaugurazione del padiglione “smart”. Abbiamo parlato con il primo paziente, che sembrava essere una persona molto positiva. Il tempo è passato. È possibile trarre delle conclusioni?
Sai, dopo le lezioni in questa stanza diventano tutti molto più positivi. Siamo molto soddisfatti di questo effetto: significa che il paziente ha capito che lavorare in questa stanza significa un altro passo verso una vita normale. Molti di loro non potevano più immaginarlo. Ma succede. Superano fobie e paure e imparano a vivere pienamente. Quindi un paziente del genere esce dallo spazio del corridoio nello spazio della vita reale e si rende conto che continua a funzionare. C'è la sensazione che la vita stia migliorando. E prima che spesso sembrasse loro che la vita fosse finita, stavano semplicemente vivendo la loro vita.
- Il paziente con cui ho parlato ha avuto un ictus quattro anni fa. Anche questo sembrava molto insolito.
La cosa ancora più interessante è che in tutti questi quattro anni non ha preso i mezzi pubblici. Uscì nel cortile, camminò, ma non si avvicinò alle fermate, perché non capiva come potesse andare da qualche parte.
- E adesso?
Adesso viaggia quasi ogni giorno. Continuiamo a contattarlo, come facciamo con altri pazienti. Una persona vive una vita attiva, si prende cura di se stessa.
Ciò che sembra anche incredibilmente importante: ha subito una riabilitazione completamente gratuita. In una clinica privata. E non solo lui. Si scopre che esiste un certo programma governativo in base al quale le persone che hanno subito un ictus e hanno disabilità possono sottoporsi a riabilitazione gratuitamente, anche all'interno delle mura di una clinica privata, che è MEDSI.
Il programma di cui parliamo è attualmente valido solo a Mosca. Questo è un programma del Dipartimento di Protezione Sociale della capitale, e questa è una cosa estremamente importante. Solo quest'anno presso MEDSI sono state sottoposte a riabilitazione nell'ambito di questo programma circa 300 persone, a Mosca diverse migliaia. Si tratta di un programma su larga scala che si sta sviluppando, espandendo e producendo risultati sorprendenti. Lavoriamo con gli adulti, ma ci sono enormi programmi per i bambini. Questi includono attrezzature sportive, centri di riabilitazione e sanatori. Un lavoro su larga scala che viene effettivamente portato avanti a Mosca. In altre regioni non esiste ancora un lavoro sistematico di questo tipo. Ma questo è un enorme supporto sia per la persona stessa che per la famiglia.
-Quali sono i tuoi progetti futuri?
Il prossimo tema su cui stiamo lavorando è che vogliamo renderlo il più ricco possibile di procedure nell'ambito della riabilitazione gratuita nell'ambito dell'assicurazione medica obbligatoria. Le tariffe limitate non possono dare a una persona tutto ciò di cui ha bisogno. Stiamo cercando di risolvere questo problema con l'aiuto di simulatori, programmi per computer e moderne tecnologie digitali.
Un argomento incredibilmente importante ora è il partenariato pubblico-privato. MEDSI ci fornisce un esempio di successo di questo tipo. Dopotutto, la maggior parte delle persone non sa che è possibile sottoporsi a cure gratuite in una clinica commerciale.
Molti sono sorpresi che sia così.
Ma la maggior parte non lo sa nemmeno. Tuttavia, risulta che esistono numerosi programmi all'interno dei quali ciò è possibile. In quali altri settori MEDSI collabora con il governo?
Pazienti con sindrome coronarica acuta, chirurgia endovascolare, stent, oncologia e chemioterapia, sostituzione articolare, alcuni interventi chirurgici e ginecologici, che sono piuttosto complessi e ad alta tecnologia: facciamo tutto questo nell'ambito del programma statale e a spese del stato. Possiamo e dobbiamo farlo, parlarne in modo che le persone lo sappiano e non abbiano paura di venire da noi.
- Ci sono ostacoli e problemi in questa direzione?
Indubbiamente. La riabilitazione dei pazienti gravemente malati nei reparti di terapia intensiva è un “buco nero” della nostra medicina. Nessuno vuole assumere pazienti del genere, perché è una tariffa economica, ma è un lavoro molto duro. Cure costanti e procedure molto specifiche. È più facile e più redditizio portare una persona per un'operazione. Gran parte dell’organizzazione di questo lavoro dipende dagli sforzi congiunti degli appassionati e della leadership regionale. Un esempio di interazione efficace è il Clinical Brain Institute di Ekaterinburg, diretto dal professor A.A. Belkin, il massimo appassionato e professionista.
- Abbiamo scritto dell'Istituto Clinico del Cervello.
Sì, ma ci sono solo alcuni esempi del genere. Nella maggior parte dei casi, nessuno vuole farlo per i motivi che ho menzionato.
Allo stesso tempo, è importante capire che la riabilitazione non significa solo aiutare le persone che si trovano in situazioni di vita difficili. Li riporti alla vita normale, dai loro l'opportunità di lavorare, fare i lavori domestici e non essere un peso per se stessi e per gli altri.
Sì, è assolutamente vero. La riabilitazione è ormai molto richiesta in tutto il mondo perché si vedono i risultati. Nessuno presterebbe così tanta attenzione a questo se fosse altrimenti. Ricordo bene il tempo in cui non ci era molto chiaro il motivo per cui venivano eseguiti interventi neurochirurgici complessi. I medici hanno salvato la vita di un uomo e lo hanno lasciato in una condizione che richiedeva cure costanti. Allora il concetto di “riabilitazione” non esisteva. Ora qui è avvenuta una vera rivoluzione. Abbiamo imparato a riabilitare i pazienti più gravi dopo ictus e infarti, dopo interventi oncologici, chemioterapia e radioterapia, sostituzione totale delle articolazioni, e questo non significa solo prendersi cura delle persone che non possono essere abbandonate al loro destino. Abbiamo imparato a restituirli alla società.
Condotto la conversazione Natalia Leskova
| Konstantin Viktorovich Lyadov | |
|---|---|
| Luogo di lavoro |
|
| Alma madre |
|
| Grado accademico | Dottore in Scienze Mediche |
Konstantin Viktorovich Lyadov(nato il 23 dicembre 1959, Mosca) - Medico, chirurgo e specialista in riabilitazione russo. Accademico dell'Accademia russa delle scienze (2016, membro corrispondente dell'Accademia russa delle scienze mediche dal 2004), dottore in scienze mediche (2000), professore (2003). Dottore onorato della Federazione Russa (2014).
Biografia
Eletto Accademico dell'Accademia Russa delle Scienze il 28 ottobre 2016 presso il Dipartimento di Scienze Mediche (Riabilitazione Clinica). Membro del gruppo di lavoro sulla riabilitazione cardiaca della Società Europea di Cardiologia. Sotto la supervisione di K.V. Lyadov, sono state preparate 10 tesi di candidato e 6 di dottorato.
Membro del comitato editoriale delle riviste “Physiotherapy and Sports Medicine”, “Clinical Medicine”, “Physiotherapy, Balneology, Rehabilitation”, del comitato editoriale della rivista “Bulletin of Restorative Medicine”.
Gli sono state conferite le medaglie “In memoria dell'850° anniversario di Mosca” (1999), “Per i servizi sanitari domestici” (2003), il Ministero delle situazioni di emergenza della Russia (2011), nonché il distintivo “Eccellenza nell'assistenza sanitaria”. "(1999).
Collegamenti
- Profilo di K. V. Lyadov sul sito ufficiale
L'ex direttore generale dell'Istituto di bilancio dello Stato federale "Centro di trattamento e riabilitazione" (MRT) del Ministero della Salute della Federazione Russa, l'accademico Konstantin Lyadov, che ha lasciato il suo incarico dopo uno scandalo con l'ammissione di funzionari governativi agli accademici, ha guidato il "Medsi Inpatient Cluster" - un progetto della più grande rete privata di cliniche "Medsi Group of Companies". Insieme a Konstantin Lyadov, Tatyana Shapovalenko, che in precedenza ricopriva la carica di capo medico della LRC, si trasferì a Medsi.
A Medsi, Konstantin Lyadov sarà coinvolto nello sviluppo del progetto pilota “Medsi Inpatient Cluster”, in cui è stato deciso di unire la clinica di Solyanka, i servizi di ambulanza, le cliniche a Shchelkovo, Stupino, Krasnogorsk, Otradnoye, Mitino, una clinica ospedale di Otradnoye e sanatorio di Otradnoye .
Medsi si aspetta che in questo modo sarà possibile creare un ciclo completo di fornitura di servizi ambulatoriali, ospedalieri e riabilitativi all'interno della rete.
Dopo Konstantin Lyadov, la professoressa Tatyana Shapovalenko, che in precedenza ricopriva la carica di capo medico della LRC, si è trasferita a Medsi. È autrice di numerose pubblicazioni in pubblicazioni mediche nazionali ed estere sui temi della medicina riparativa e della riabilitazione medica, ed è anche conosciuta come conduttrice e primario della serie di programmi televisivi “Give Yourself Life” sul canale televisivo Rossiya, dedicato ad uno stile di vita sano.
Le dimissioni di Konstantin Lyadov, divenuto accademico dell'Accademia russa delle scienze, dalla carica di direttore dell'Istituto statale federale per il bilancio LRC sono diventate note alla fine di dicembre 2016. Quindi l'accademico ha spiegato la sua decisione con un messaggio inequivocabile da parte della leadership del paese sull'impossibilità di combinare posizioni governative di primo piano con l'appartenenza all'Accademia delle scienze russa e attività scientifiche.
Il presidente russo Vladimir Putin ha promesso di licenziare i funzionari che sono diventati membri dell’Accademia russa delle scienze o sono stati eletti accademici alla fine di ottobre 2016. Pertanto, con decreto presidenziale, il capo della direzione medica militare principale del Ministero della Difesa, Alexander Fisun, nonché il capo della direzione medica principale dell'amministrazione del presidente della Federazione Russa, Konstantin Kotenko, sono stati rimossi dall'incarico. ufficio. Dopo di loro, il direttore del Dipartimento di scienza, sviluppo innovativo e gestione dei rischi sanitari medici e biologici del Ministero della Salute, Sergei Rumyantsev, si è dimesso su sua richiesta.
Konstantin Lyadov è nato a Mosca nel 1959. Si è laureato al Primo Istituto medico di Mosca dal nome. LORO. Sechenov, e nel 1997 ha assunto l'incarico di primario dell'Ospedale Clinico Centrale di Mosca. Successivamente divenne direttore esecutivo del Centro medico e chirurgico nazionale. N.I. Pirogov. Dal 2006, Konstantin Lyadov è a capo del “Centro di cura e riabilitazione” dell'istituto di bilancio dello Stato federale del Ministero della sanità della Federazione Russa. Lyadov è autore di oltre 300 articoli scientifici e 12 monografie.
ZAO GC Medsi è una delle più grandi aziende mediche sul mercato russo della medicina commerciale. La rete comprende 13 cliniche a Mosca e nella regione, tre centri diagnostici clinici a Mosca, sette cliniche regionali, tre sanatori, un servizio medico di emergenza, tre centri benessere e 55 posti medici nelle regioni. Nel 2015 i ricavi di Medsi sono diminuiti del 15,7% a 8,2 miliardi di rubli, con una perdita netta di 127 milioni di rubli. Con tali indicatori, l'azienda ha conquistato la seconda posizione nella TOP 100 cliniche multidisciplinari private del Centro analitico Vademecum.
E. Kryukova:
Ciao, sono Media Doctor, "Online Reception", sono in onda, Ekaterina Kryukova. Oggi è la Giornata del nostro riabilitologo, in relazione alla quale ci siamo riuniti con Konstantin Lyadov, chirurgo, oncologo, dottore in scienze mediche, professore, accademico dell'Accademia delle scienze russa. Ciao.
K. Lyadov:
Ciao.
E. Kryukova:
Konstantin Viktorovich, scopriamo chi è un medico riabilitativo e perché abbiamo bisogno della riabilitazione medica?
K. Lyadov:
Inizi con la domanda più difficile. Il nome della specialità cambiava abbastanza spesso. E il medico riabilitatore è probabilmente la persona che ha il compito di garantire che il nostro paziente, dopo l'intervento chirurgico, dopo il trattamento, dopo alcuni problemi con cui è finito in ospedale o con cui è venuto dal medico ambulatoriale, ritorni finalmente ristabilito alla vita normale quanto più possibile.
Il medico riabilitativo ideale è un generalista che capisce come ripristinare le funzioni dell'organismo nel suo insieme. Poiché una persona spesso presenta un problema specifico, questo problema viene risolto. Ma mentre si risolve questo problema, ne sorgono altri, poiché l'operazione porta ad alcune complicazioni. Il trattamento è complesso, difficile, la chemioterapia porta anche ad effetti collaterali sull'organismo. E il riabilitatore deve minimizzare gli effetti dannosi del trattamento e ottimizzare il processo di recupero del corpo.
Il medico riabilitativo ideale è un generalista che sa come ripristinare le funzioni dell’intero corpo
E. Kryukova:
Ho capito bene che un medico riabilitativo non può assistere ogni paziente dopo ogni intervento e chiedergli come sta? Cioè, la questione della riabilitazione viene risolta a livello di gestione della clinica, dell'istituzione di cui stiamo parlando?
K. Lyadov:
Piuttosto, a livello di cambiamento dell'idea di un medico, specialista (neurologo, oncologo, ginecologo) su cosa sia la riabilitazione. Quando incontriamo i colleghi, teniamo conferenze, chiediamo chi prescrive questi metodi di trattamento, si tratta di metodi non farmacologici e talvolta medicinali. Ti indirizzeremo a un medico di fisioterapia o a uno specialista della riabilitazione. E proviamo a spiegare che il medico curante è responsabile del trattamento. Pertanto, un ginecologo, urologo, oncologo, neurologo deve conoscere il più possibile l'elenco dei metodi e delle possibilità che ora esistono per ripristinare il paziente.
Perché è necessaria la terapia fisica nel reparto di terapia intensiva? Vieni con degli strani strumenti e li sposti sullo stomaco del paziente, ma noi abbiamo operato i suoi polmoni o le sue gambe. Diciamo che quando il paziente si sdraia, il suo intestino non funziona molto bene. E quando l'intestino è gonfio, i polmoni vengono compressi e il diaframma si alza. Quindi avrà una polmonite congestizia. Se ci assicuriamo che l’intestino funzioni bene, i polmoni non verranno compressi.
E spesso anche gli specialisti competenti devono spiegare che il corpo umano è un meccanismo interconnesso molto complesso. E possiamo influenzare momenti completamente, apparentemente inaspettati, per risolvere quei problemi che stiamo cercando di risolvere frontalmente senza successo. Un medico della riabilitazione è uno specialista integrativo che può affrontare un problema da diverse angolazioni e offrire una soluzione utilizzando una varietà di metodi.
L'idea tradizionale di riabilitazione è la terapia fisica e la fisioterapia. La parte principale sono diversi tipi di allenamento, simulatori, meccanismi, questo è tutto ciò che non è legato alla medicina. Tuttavia, utilizziamo attivamente anche farmaci per ripristinare il paziente e prepararlo a ulteriori trattamenti. E questo è un approccio completamente diverso a una persona. Cioè, la riabilitazione può iniziare in qualsiasi momento ed è molto difficile da completare. Perché quando andiamo al centro fitness possiamo dire che stiamo facendo riabilitazione. Quando portiamo un bambino che non riesce a concentrarsi negli studi, ed i nostri psicologi lavorano con lui per insegnargli a concentrarsi e a non disperdersi (l'attenzione è ormai un problema molto comune), utilizzando tecniche riabilitative, stimolazione elettrica, biofeedback, usando tutti i tipi di metodi una certa correzione, anche questa è riabilitazione, sebbene questo sia un bambino sano, in generale non è malato di nulla. E anche quando andiamo in palestra non ci ammaliamo. Ma possiamo migliorarci all’infinito. E lo stesso vale per la riabilitazione. Può iniziare in qualsiasi momento: prima dell'intervento chirurgico, durante il trattamento, dopo l'infortunio. E finirlo è molto difficile, perché una persona vuole sempre raggiungere un ideale e diventare ancora migliore di prima dell'operazione. Pertanto, la domanda qui non è facile e la risposta può essere piuttosto vaga, ma, tuttavia, uno specialista della riabilitazione è una persona che guarda al paziente nel suo insieme, senza isolare le sue singole malattie.
La riabilitazione può iniziare in qualsiasi momento: prima dell'intervento chirurgico, durante il trattamento, dopo l'infortunio. Ed è molto difficile finirlo, perché una persona vuole sempre raggiungere un ideale e diventare ancora migliore di prima dell'operazione
E. Kryukova:
Mi sembra che quando una persona si trova nella situazione in cui necessita di un intervento chirurgico, il compito di tutta l'équipe medica e del personale è quello di rendergli la vita il più semplice possibile dopo l'intervento, di abbreviare il periodo post-riabilitativo e di eventuali problemi ad esso associati e di tenere conto in anticipo di tutti i rischi.
K. Lyadov:
Spesso prestiamo attenzione al fatto che questo lavoro inizia prima dell'operazione. Inizia quando vediamo un paziente e cerchiamo di capire cos'altro ha, oltre al problema con cui è venuto, come dovremmo preparare il suo sistema cardiovascolare, il suo sistema respiratorio e le caratteristiche psicologiche per l'intervento chirurgico. Perché a volte una persona ha più paura del normale, e anche questo porta a tristi conseguenze. È meglio operare il giorno stesso in cui il paziente viene ricoverato in ospedale, non c'è paura, né ricovero inutile. È molto difficile convincere i nostri colleghi, ma sempre più cliniche giungono alla conclusione che il paziente deve essere preparato, arrivare la mattina e sottoporsi all'intervento lo stesso giorno. È molto difficile convincere il chirurgo che il paziente ha bisogno di essere sollevato non appena si riprende dall'anestesia e di poter camminare. Perché qui viene attivato un intero complesso di meccanismi: sia il meccanismo della propriocezione che i meccanismi di accensione degli analizzatori respiratori. Siamo abituati a camminare in posizione eretta, non dobbiamo sdraiarci. E se una persona rimane a letto anche un giorno in più, è più difficile ristabilirla. È difficile convincere i nostri colleghi che non appena una persona riprende conoscenza, gli istruttori di fisioterapia vengono da lui nel reparto di terapia intensiva, lo sollevano e camminano con lui attorno al letto.
Siamo abituati a camminare in posizione eretta, non dobbiamo sdraiarci. E se una persona viene messa a riposo anche per un giorno in più, è più difficile ripristinarla
E. Kryukova:
Hai ora descritto raccomandazioni basate sulla scienza e sulla vita reale?
K. Lyadov:
Metodologie realmente esistenti, scientificamente fondate, e sono descritte nelle nostre monografie, e questa è già stata pubblicata in Russia ed è stata discussa più volte. Ma dobbiamo ancora convincere la gente che questo è giusto e sicuro, perché le paure non sono presenti solo tra i pazienti, ma anche tra i medici e ci sono determinate abitudini.
E. Kryukova:
Raccontaci di più su questi trucchi. Hai detto che devi alzarti velocemente il primo giorno di ricovero.
K. Lyadov:
Probabilmente hai familiarità con la situazione in cui ti viene detto che prima dell'operazione non hai bisogno di mangiare o bere, e preferibilmente la sera. E in tutto il mondo si ritiene che questo sia sbagliato. E 2 ore prima dell'operazione, devi assolutamente bere un bicchiere, almeno 200 g, a volte un po' di più, a seconda del tuo peso, di una bevanda altamente energetica, speciale o semplicemente tè dolce. Perché allora il cervello tollera l'anestesia molto più facilmente. E gli anestesisti dicono: "Come bere, vomiterà". A stomaco vuoto abbiamo sempre un litro e mezzo di liquido nello stomaco e poiché abbiamo bevuto 200 g di liquido dolce, liquido energetico, non ce n'era più. Ma è molto più facile per il nostro cervello, ed è molto più facile per il nostro intestino, perché all'intestino non piace quando non riceve nutrimento, inizia a sgonfiarsi, i batteri lavorano lì e abbiamo gli stessi problemi che già ho parlato. Abbiamo un diaframma serrato e problemi ai polmoni. Se si tratta di una persona anziana, e se è un fumatore, se già aveva difficoltà a respirare, ora abbiamo reso le cose ancora peggiori. Per cosa? Perché continuiamo a dire che non bisogna mangiare né bere il giorno dell'intervento, in nessuna circostanza. No, bevi 200 g in 2 ore e sarà meglio.
Dicono che non è necessario mangiare o bere prima dell'intervento. E in tutto il mondo si ritiene che questo sia sbagliato. E 2 ore prima dell'intervento, dovresti assolutamente bere un bicchiere di bevanda ad alto contenuto energetico o tè dolce, perché in questo modo il cervello tollera l'anestesia molto più facilmente
E. Kryukova:
La stessa cosa con i clisteri, ora stanno cercando di rifiutare.
K. Lyadov:
Noi no e, sai, non si verificano problemi.
E. Kryukova:
Tutti questi sono pregiudizi, o avevano qualche fondamento, una sorta di igiene dell'intestino e degli organi adiacenti, il digiuno, ecc.
K. Lyadov:
Sai, è molto difficile rispondere a questa domanda, probabilmente lo era. Abbiamo studiato quando era obbligatorio, ma sono comparsi nuovi farmaci per l'anestesia, nuove opportunità per far uscire rapidamente il paziente dall'anestesia. Perché ora possiamo far uscire il paziente dall'anestesia in pochi secondi, l'anestesia finisce e possiamo comunicare con il paziente e attivarla. Probabilmente, circa 50 anni fa questo era davvero impossibile; se una persona usciva dall'anestesia in 3-4 ore, difficilmente era possibile pensare che potesse attivarsi così velocemente. Qui tutto è interconnesso: la promozione delle tecnologie mediche e i cambiamenti negli approcci metodologici, come preparare un paziente, come operarlo, cosa fare con lui.
Se passiamo all’oncologia, è un’oncologia completamente diversa. Se passiamo alla neurologia, al recupero, ci sono stati cambiamenti assolutamente sorprendenti e 10 anni fa, quando stavamo curando i pazienti, non usavamo il 30% di quello che usiamo adesso. Questi dispositivi semplicemente non esistevano, queste tecnologie non esistevano. Sono apparsi e sono apparsi altri risultati.
E. Kryukova:
Abbiamo iniziato a descrivere un po' il Fast track, a quanto ho capito.
K. Lyadov:
Sì, è più vicino all'intervento chirurgico.
E. Kryukova:
Che cos'è? Una serie di misure per cosa?
K. Lyadov:
Si tratta di un insieme di misure volte a ridurre al minimo i traumi derivanti da qualsiasi operazione: ginecologica, oncologica, traumatologica, qualsiasi. Preparazione e approcci speciali alla gestione del paziente già nell'ospedale stesso. Ho già detto: ricovero il giorno dell'intervento, niente digiuno, niente clisteri, attivazione rapida del paziente, tutta una serie di raccomandazioni per la gestione dei farmaci. E il nostro compito è garantire che la sera dopo l'intervento il paziente possa andare al buffet con le proprie gambe e fare uno spuntino. Questo è l'ideale del Fast Track.
Il nostro compito è garantire che il paziente la sera dopo l'intervento possa recarsi al buffet e fare uno spuntino con le proprie gambe.
E. Kryukova:
Per quanto riguarda il cancro, la chemioterapia e gli interventi chirurgici precedenti. Lei dice che qui ci sono misure e azioni di riabilitazione molto speciali.
K. Lyadov:
Fortunatamente l’oncologia è cambiata. È diventato molto più facile per noi, come terapisti della riabilitazione, lavorare man mano che cominciavano ad apparire altre operazioni. Diciamo continuamente ai pazienti che non dovrebbero avere paura del trattamento, non dovrebbero avere paura dell’intervento chirurgico, non dovrebbero avere paura di andare dal medico perché sono diventati diversi. Sono finite le operazioni di mutilazione per il cancro al seno, le grandi incisioni per la tiroide, ora le facciamo attraverso le ascelle. Pertanto non restano tagli. Le donne non vanno dal medico per paura dell'incisione e portano le loro malattie della tiroide a uno stadio in cui è troppo tardi per affrontarle.
Le prime a cambiare sono state le tecnologie operatorie e le tecnologie di anestesia. Ma il processo di cura del cancro stesso è diventato più lungo, più efficace, ma, sfortunatamente, più doloroso per il paziente. I successi dell'oncologia moderna sono riconosciuti da tutti, compresi i chirurghi, questi sono i successi della chemioterapia e della radioterapia. Stanno emergendo nuovi farmaci mirati che agiscono direttamente su un tumore specifico in un paziente specifico. Ma sono piuttosto tossici per il corpo.
In precedenza, quando parlavamo di riabilitazione dei malati di cancro, ci riferivamo alla lotta contro l'edema dopo la rimozione del seno e alla cura delle stomie durante le principali operazioni intestinali. E ora andiamo da qualcun altro, diciamo che dobbiamo assicurarci che il paziente possa sopportare la chemioterapia. L'operazione è già diventata meno traumatica. Ma sei cicli prima, sei cicli dopo, e se non li facciamo, non ci sarà alcun effetto, non saremo in grado di somministrare questa dose del farmaco, che ucciderà le cellule tumorali nel corpo umano. Ed è qui che entriamo in gioco quando siamo impegnati a ripristinare l’umore, a combattere nausea, depressione e neuropatie. Questa parola potrebbe non essere molto comprensibile per un vasto pubblico, ma sfortunatamente è una conseguenza frequente, una manifestazione di complicazioni della chemioterapia quando si perde la sensibilità. E sembra che non succeda nulla, ma la persona non sente la punta delle sue dita, non riesce nemmeno a prendere in mano una tazza o uno spazzolino da denti. Perdere sensibilità alle gambe. Va tutto bene, ma la persona non riesce ad alzarsi perché non sente nulla sotto di sé.
E quando abbiamo iniziato a sviluppare una serie di misure per combattere queste neuropatie, probabilmente cinque o sei anni fa, è diventato chiaro che questo è un problema che dovremo affrontare sempre più spesso. Ora siamo arrivati a una serie di misure perché abbiamo iniziato a capire i meccanismi. Esiste un meccanismo ipossico, un meccanismo tossico, un disturbo nutrizionale, un meccanismo metabolico. Anche quando iniettiamo farmaci per nutrire i nervi, li iniettiamo riscaldando i muscoli, riscaldando i tessuti, oppure non lo abbiamo fatto, e il farmaco non è arrivato allo scopo, e non abbiamo ottenuto una buona sensazione effetto.
La sequenza delle procedure è molto importante: a volte fisioterapia, a volte fisioterapia, a volte inalazioni ed esercizi di respirazione. Perché ci chiedono: perché? Spieghiamo: non hai abbastanza ossigeno e per poter combattere queste conseguenze dobbiamo combattere l'ipossia, lo stress ipossico. Questo è l'intero complesso che, infatti, decide il medico riabilitativo, che ci permette di ristabilire una persona in 3-4 giorni tra i cicli di chemioterapia e di permettergli di continuare la chemioterapia.
E. Kryukova:
Qual è il posto migliore per stabilire tale comunicazione con un medico della riabilitazione? Una persona può venire da sola o è meglio restare in ospedale o in sanatorio? Quale pensi sia più efficace?
K. Lyadov:
Se si tratta di complicazioni gravi, allora si tratta di centri specializzati. E la riabilitazione è la stessa branca tecnologica della medicina della cardiochirurgia. Se i problemi sono gravi allora è meglio cercare un centro specializzato che si occupi di queste problematiche specifiche. È solo che le persone impegnate nel recupero da qualche tipo di problema alla schiena non si occupano molto bene della testa e non si occupano affatto di oncologia. Cioè, o si tratta di un grande centro di riabilitazione multidisciplinare che ha specialisti in queste aree, oppure stanno cercando di convincere in qualche modo i loro medici che hanno anche bisogno di leggere libri, ascoltare lezioni e in qualche modo cercare di aiutare. Non è facile.
La riabilitazione è la stessa branca tecnologica della medicina della cardiochirurgia
E. Kryukova:
Ma allo stesso tempo, l’obiettivo più alto della riabilitazione è raggiungere l’indipendenza del paziente.
K. Lyadov:
Raggiungere la massima qualità di vita. In modo che si senta il più a suo agio possibile e il più a suo agio possibile nella società. In modo che possa esistere e funzionare in modo indipendente. E anche se i problemi permangono, per lui non dovrebbe trattarsi di un problema psicologico. Perché ci sono situazioni: viene installato un nuovo giunto, ma ancora non appartiene. Non puoi rimanere bloccato sul fatto che voglio essere come 20 anni fa, quando avevo il mio. Ciò significa che dobbiamo convincerti che abbiamo ottenuto il massimo effetto, puoi fare quello che vuoi, niente fa male, e questo è meraviglioso.
E. Kryukova:
Parliamo un po' di infarto e ictus.
K. Lyadov:
L’ictus e la neuroriabilitazione sono, ovviamente, un grosso problema. Ictus, lesione cerebrale traumatica: cambiamenti molto simili, un po' di più, un po' di meno. Il tessuto cerebrale viene perso, le funzioni familiari a una persona fin dall'infanzia vengono perse. E il nostro compito è ripristinare le funzioni, ma utilizzando la plasticità del cervello, utilizzando quelle aree del cervello che prima non ne erano mai state responsabili. Questo è un compito molto interessante, questa è neuroriabilitazione. Si tratta chiaramente di specialisti della riabilitazione, poiché i medici di terapia intensiva salvano vite umane, e questo è fantastico, senza alcuna ironia. Ma poi arrivano i pazienti successivi, e il paziente dove va? Va in riabilitazione. Gli viene fatto qualcosa durante il trattamento intensivo nel reparto di terapia intensiva.
E. Kryukova:
Cioè, il sistema di assistenza statale.
K. Lyadov:
Naturalmente la prima fase della riabilitazione è stata eseguita abbastanza bene, fortunatamente è davvero necessaria.
E. Kryukova:
Senza questo, il paziente non verrà dimesso, senza la prima fase?
K. Lyadov:
Nella prima fase si farà il massimo che si poteva fare. Ma nessuno può dire quale sia stato il risultato. Per alcuni sarà meraviglioso e il paziente tornerà a casa; gli è bastata la prima tappa. Alcune persone ne hanno bisogno di una seconda, altre di una terza. Ed ecco il problema che esiste ancora, dove andrà nella seconda fase e come potranno aiutarlo in questa seconda fase dopo un ictus, dopo una lesione cerebrale traumatica.
E. Kryukova:
Potrebbero fare qualcosa di sbagliato?
K. Lyadov:
Il sistema statale non dispone di fondi sufficienti, lo comprendiamo, per una riabilitazione seria e a lungo termine della seconda fase. Una parte significativa riesce ad aiutare. Ma se parliamo di conseguenze gravi, purtroppo, questa resta un'assistenza a pagamento e viene fornita in un numero molto ristretto di centri nel Paese. Potrò essere criticato, ma penso che non esistano nemmeno una dozzina di centri seri di neuroriabilitazione che si occupino effettivamente di pazienti in condizioni estremamente gravi, se non quando il periodo acuto è già passato. Le disfunzioni sono così gravi che dobbiamo affrontare tutto in modo globale: il movimento, il sistema urinario, il sistema respiratorio, il sistema nervoso e tutto, tutto, tutto. Questo è un argomento a parte, una categoria di pazienti molto difficile e questi tipi di riabilitazione sono ancora pagati.
Se parliamo di conseguenze gravi, purtroppo, questo rimane un servizio a pagamento e viene erogato in un numero molto ristretto di centri nel Paese.
E. Kryukova:
È vero che non possiamo ritardare del tutto, diciamo che tra un anno non potremo più lavorare con il paziente?
K. Lyadov:
È meglio iniziare subito a lavorare, lo ripeto. Ma non sono d'accordo sul fatto che non ci sia alcun effetto dopo un anno, dopo due o anche dopo tre. Molto spesso vediamo pazienti che decidono di venire da noi e se ne vanno completamente diversi, perché non sappiamo molto del nostro cervello, non abbiamo assolutamente idea di come possa rispondere alle nuove tecniche riabilitative. Ripeto, stanno emergendo nuovi metodi di stimolazione, nuovi metodi di sviluppo del cervello, stimolazione elettrica del cervello, qualcosa di cui non si parlava affatto prima.
E. Kryukova:
Raccontaci un po'.
K. Lyadov:
Al giorno d'oggi è molto di moda la frase Brain Fitness, quando alleniamo il cervello con l'aiuto di esercizi speciali e con l'aiuto di tecniche di stimolazione, tecniche informatiche e tecniche di biofeedback. In una persona sana, possiamo aumentare la quantità di RAM molto rapidamente. Cioè, dopo un allenamento di 30 minuti, puoi prendere due pagine e, dopo averle lette, ripeterle immediatamente.
E. Kryukova:
Di quale specialista si tratta?
K. Lyadov:
Specialista in riabilitazione, ovviamente, come al solito. Ma noi diciamo sempre che bisogna allenarsi. Quando vai in palestra, capisci che devi ripetere gli esercizi. È lo stesso con il cervello. Cioè, il cervello dimostra le stesse cose. Ricordiamo da scuola, se ripetiamo una poesia più e più volte, alleniamo il nostro cervello e alla fine la impariamo a memoria. Poi il tempo passa, abbiamo smesso di allenare il cervello, abbiamo dimenticato questa poesia. Ciò suggerisce che il cervello è suscettibile di riabilitazione, può essere ripristinato e ciò non dipende dalla durata della lesione. Possiamo trovare quelle aree che permetteranno a una persona di sentirsi molto meglio e di riprendersi molto meglio.
Quando vai in palestra, capisci che devi ripetere gli esercizi. È lo stesso con il cervello.
E. Kryukova:
Ma non dovrebbe essere solo uno specialista, dovrebbe essere un neuropsicologo, un fisioterapista o qualcos'altro.
K. Lyadov:
Esiste il concetto di team multidisciplinare. Naturalmente un medico fisioterapista e, ancora, uno specialista della riabilitazione e un medico specialista, un neurologo o un oncologo, se si tratta di un paziente oncologico. Il concetto di team multidisciplinare esiste da molto tempo in riabilitazione, quando tutti sono inclusi nel processo di cura, collegati al processo di cura. Tuttavia, c'è sempre qualcuno che coordina questo processo di trattamento. Chiamiamolo specialista in riabilitazione.
E. Kryukova:
Ora i nostri pazienti hanno fatto un po' di progressi e, quando scelgono un'operazione per se stessi, provano a ordinarne una laparoscopica. Riusciamo sempre ad andare incontro al paziente a metà strada, ed è sempre opportuno? Ancora una volta, toccando Fast track, una via rapida per uscire da questo stato.
K. Lyadov:
Sapete, Fast track è stato sviluppato dal Dr. Kelet come prova che eseguendo un'operazione perfettamente, seguendo tutte le regole di cui abbiamo parlato, si possono ottenere gli stessi risultati della chirurgia laparoscopica, ma con la chirurgia aperta. Ha sostenuto che è molto più importante per il paziente rispettare tutte queste regole finalizzate al suo rapido recupero rispetto a una incisione di 10 centimetri o tre incisioni di 1 centimetro.
E. Kryukova:
Ma tu ed io lo capiamo, ma il paziente è capriccioso, ad esempio, una donna non vuole una cicatrice, vuole una laparoscopia.
K. Lyadov:
Non è capriccioso, non ne ha voglia. E ha assolutamente ragione, vuole un intervento laparoscopico, il che significa che dobbiamo cercare di incontrarla a metà strada. E ora, secondo me, la maggior parte degli ospedali e dei centri nel nostro Paese sono dotati di apparecchiature laparoscopiche. A volte, se i medici non lo sanno, optano per un intervento chirurgico a cielo aperto. Non posso dire che sia brutto. Ma capisco il paziente, capisco il paziente. Naturalmente, nella prima fase, il recupero dopo l'intervento laparoscopico è molto più rapido. Eppure, a questo proposito, la chirurgia laparoscopica è meno traumatica, più delicata e più fisiologica della chirurgia a cielo aperto. Ma succede in modi diversi. Ci sono casi in cui non è possibile farlo per via laparoscopica e, a proposito, ce ne sono sempre meno. Le tecnologie stanno avanzando rapidamente, è apparso il robot Da Vinci, ora compaiono supporti 3D e supporti 4K. Cioè, quando entri nella cavità addominale, puoi ingrandire l'immagine, puoi vedere tanti dettagli come non vedrai mai in una chirurgia a cielo aperto. Questi sono tutti i vantaggi della chirurgia laparoscopica e sono innegabili. Pertanto la scelta spetta ancora al medico; cerchiamo di seguire i desideri del paziente.
Il mio punto di vista è che la chirurgia laparoscopica è meno traumatica e dovrebbe essere promossa e sviluppata. Tuttavia, lo ripeto ancora una volta, se il medico per qualche motivo ritiene che l'operazione debba essere eseguita apertamente, il paziente deve ascoltare il suo parere. Il compito del medico è quello di assicurarsi che questa lesione, questa incisione, interferisca il meno possibile con la vita del paziente o interferisca con il suo recupero dopo l’intervento. Operazioni toracoscopiche, questa è una parola completamente nuova, quando operiamo i polmoni con l'aiuto di dispositivi e punture, il recupero anche con le operazioni laparoscopiche potrebbe non essere una differenza così evidente come con le operazioni polmonari.
E. Kryukova:
Si tratta di un intervento chirurgico contro il cancro?
K. Lyadov:
Ce ne sono diversi, ci sono anche quelli benigni, l'enfisema polmonare, l'enfisema bolloso. Tuttavia, la chirurgia toracica tradizionale prevede incisioni ampie e traumatiche negli spazi intercostali. Queste sono difficoltà respiratorie, questi sono molti, molti problemi e una persona spesso rimane con loro per molti anni. La chirurgia toracoscopica consente di evitarlo del tutto. Cioè, ci sono cose qui in cui, se puoi fare una procedura toracoscopica, devi andare dove lo fanno loro e non restare dove non lo fanno. Perché qui l’efficacia, la sicurezza e il beneficio per il paziente sono forse ancora più elevati che nella chirurgia addominale.
Se puoi fare un intervento toracoscopico, devi andare dove lo fanno e non restare dove non lo fanno. Perché in questo caso l’efficacia, la sicurezza e il beneficio per il paziente sono addirittura superiori rispetto alla chirurgia addominale
E. Kryukova:
Formiamo medici in laparoscopia nelle istituzioni mediche o si tratta di un'iniziativa personale, di alcuni corsi, seminari, master class?
K. Lyadov:
Insegnano, ora ci sono un gran numero di centri di simulazione nelle università di medicina, nel primo istituto medico, nell'ospedale Botkin.
E. Kryukova:
Cioè chi vuole farlo senza problemi?
K. Lyadov:
E chi vuole, dirige, anche se non vuole, costringe. La formazione dei chirurghi laparoscopici è piuttosto attiva. Un'altra cosa è che il chirurgo deve comunque specializzarsi in qualcosa, perché l'efficacia del trattamento sarà molto più elevata se non si disperde e si concentra su un'area. Lascia che sia la chirurgia laparoscopica, ma la chirurgia intestinale o la chirurgia esofagea, hanno ancora una differenza, e anche laparoscopica. Anche questo è un argomento a parte, non solo per uno specialista della riabilitazione, cosa è più efficace, quale specialista scegliere, a chi rivolgersi, quando si prendono le decisioni, da uno specialista generale o da una persona che si occupa solo di tali operazioni. Probabilmente sceglierei qualcuno che si occupi solo di tali operazioni.
E. Kryukova:
Logico. Konstantin Viktorovich, lei è considerato un pioniere nella regione, ha portato nuovi sistemi di riabilitazione e ha guidato per lungo tempo un noto centro di riabilitazione. Vorrei chiederti, oltre ad alcune soluzioni concettuali, probabilmente c'erano compiti economici e organizzativi complessi, e hai dovuto scendere a compromessi in questo senso?
K. Lyadov:
Il principale compromesso, o meglio il principale problema che dobbiamo ancora raggiungere oggi, resta l'organizzazione della riabilitazione, la sua inclusione nel sistema sanitario e il finanziamento di tale riabilitazione. Poiché lavoriamo in un sistema di garanzie statali, forniamo assistenza medica gratuita. Ma sfortunatamente non possiamo fornire una serie di cose. Secondo la legge una persona può voler ricevere un aiuto retribuito, ma qui, ad esempio, mi sembra sbagliato quando c'è il desiderio, i capricci, i desideri di una persona, qualunque cosa. Sì, so che posso trovarlo da qualche parte, ma voglio andarci, voglio pagare e farlo meglio, come mi sembra, o davvero così. Purtroppo il problema della riabilitazione è molto lungo, molto costoso e lo Stato non può pagarlo. Quando viene mostrato, è necessario e non c'è modo di finanziarlo, e devi dirlo alla persona che conosci, devi comunque pagarlo. Questo era un problema per noi 20 anni fa, eppure abbiamo dovuto accettare il fatto che questa è una direzione a pagamento, purtroppo, lo è anche adesso. Molto è cambiato, è apparsa la prima fase e durante il trattamento hanno iniziato a impegnarsi in attività riabilitative. E qui il merito è del Ministero della Salute. Ma c'è una situazione oggettiva.
E. Kryukova:
Cosa manca?
K. Lyadov:
Non ci sono abbastanza soldi per curare un piccolo numero di pazienti gravi dopo un ictus, una lesione cerebrale traumatica, alcune operazioni neurochirurgiche, alcune situazioni. Ce ne sono relativamente pochi, ma esistono. E anche se il sistema di assicurazione medica obbligatoria non funziona, i soldi non ci sono ancora. Un tempo esistevano le quote federali, poi furono abolite durante il ministero di Tatyana Alekseevna Golikova. Cioè, prima di lei era stato riconosciuto che la riabilitazione è un'assistenza medica ad alta tecnologia. Ed era molto corretto e ha aiutato molto le persone. Il centro di riabilitazione, il nostro centro, l'Istituto di Neurologia e il Centro FMBA dell'Agenzia medica e biologica potrebbero fornire assistenza a un numero molto elevato di pazienti e quindi inviarli al loro luogo di residenza per ulteriori cure a un livello diverso .
Negli ultimi anni la riabilitazione è stata rimossa dal sistema di cure ad alta tecnologia e trasferita al sistema di assicurazione medica obbligatoria. Ma l’assicurazione medica obbligatoria non è illimitata; l’assicurazione medica obbligatoria non può ancora chiudere tutto.
Per quanto riguarda le questioni economiche, organizzative, formative, probabilmente siamo stati pionieri perché siamo stati tra i primi a introdurre attivamente team multidisciplinari e a capire che la riabilitazione va nella stessa direzione della chirurgia, della terapia o dell'ostetricia-ginecologia, che questa è ancora un'area separata che deve essere trattato separatamente professionalmente. All’inizio gli sponsor ci hanno aiutato molto, forse è più corretto dirlo, e la maggior parte delle organizzazioni che ci hanno aiutato non si aspettavano soldi, non hanno chiesto soldi indietro, hanno investito in nuovi sviluppi.
A quel tempo non esistevano centri seri; abbiamo creato un centro in stile occidentale, multidisciplinare. L’unica cosa che ci distingueva dai nostri colleghi occidentali era che loro si specializzavano sempre un po’. E poiché eravamo federali e i compiti erano grandi, cioè avevamo il sistema muscolo-scheletrico, la neuroriabilitazione, l'urologia e la ginecologia. Quando i colleghi venivano e dicevano: perché hai così tante cose? Poiché abbiamo un centro federale, dobbiamo occuparci di tutto. Ma d'altra parte, è stata un'esperienza enorme, e poi le persone sono venute da noi per imparare dalla nostra esperienza e comunichiamo molto con i colleghi. Anche adesso, quando stiamo creando un nuovo centro, sfruttando l’esperienza già accumulata, non vedo alcun problema globale. La coscienza è già cambiata; 20 anni fa non si capiva che esistesse un simile ramo della riabilitazione, ora nessuno lo nega nemmeno;
Negli ultimi anni la riabilitazione è stata rimossa dal sistema sanitario ad alta tecnologia e trasferita al sistema di assicurazione medica obbligatoria. Ma l’assicurazione medica obbligatoria non è illimitata; l’assicurazione medica obbligatoria non può ancora chiudere tutto
E. Kryukova:
Mi sembra che solo in casi estremi la nostra gente se ne ricordi, e se è in vista un'operazione complessa, molto probabilmente voleranno in Germania, Israele, se si tratta di oncologia.
K. Lyadov:
Tuttavia, la maggior parte dei nostri cittadini rimarrà comunque curata nel Paese. E il nostro compito è fare in modo che non se ne pentano, affinché le persone venute dalla Germania scoprano che la persona rimasta in Russia ha ricevuto lo stesso aiuto e la stessa riabilitazione. Ma costa, anche nel nostro Paese.
E. Kryukova:
Ma dopo un'operazione non correlata a un ictus, le agenzie governative non ci aiuteranno in alcun modo?
K. Lyadov:
Dopo un ictus, aiuteranno abbastanza bene nella prima fase, e anche in seguito. Le tariffe sono molto basse, siamo completamente onesti. 18 giorni: 48.000 rubli, 50.000 rubli. 18 giorni di riabilitazione della seconda fase, di norma, sono pagati dal fondo regionale. 2000 rubli. al giorno. Ma scartatene 1000 per il cibo, per un letto, per altre cose. 1000 rubli. al giorno, di cui 300 rubli. bisogno di pagare gli stipendi. C'è un istruttore, un fisioterapista, uno psicologo e uno specialista in neuroriabilitazione e tutti riceveranno 300 rubli per questo paziente. al giorno. Bene, è semplicemente impossibile soddisfare il volume di cui ha bisogno. Si sta facendo qualcosa, ma non nella misura necessaria.
Un'altra cosa è che molti pazienti non necessitano di una riabilitazione seria; si stanno gradualmente riprendendo a casa. Stiamo parlando specificamente di coloro che hanno bisogno. Possiamo fornire servizi al massimo livello, più economici che all'estero, ma comunque a pagamento. La riabilitazione, la riabilitazione complessa, è ancora una cosa costosa. E in Russia è una cosa costosa. È efficace, ti permette di rimetterti in piedi, ti permette di tornare alla vita, e tornare alla vita davvero.
Recentemente abbiamo avuto una situazione in cui stiamo parlando di quanto costa. Su consiglio dei nostri colleghi è venuto da noi il figlio di un uomo colpito da ictus. Un uomo abbastanza giovane, con ipertensione, di età superiore ai 50 anni, che lavora attivamente, impegnato nel lavoro mentale. Erano in un centro, erano in un altro centro, hanno fatto tutto quello che era necessario e abbastanza bene. Ma poi le opportunità offerte dallo Stato si sono esaurite e il ripristino non è avvenuto completamente. E la famiglia si è trovata di fronte a un dilemma: rinunciare a tutto, assumere un'infermiera, lui rimane profondamente disabile, oppure c'è la possibilità di provare a riportarlo in vita trovando soldi. E quando è arrivato mio figlio: “Vediamo la prima tappa, due settimane”. Due settimane, poi altre due settimane, è rimasto con noi tre mesi e mezzo, è costato un bel po' di soldi, ma è tornato a vivere. E tre mesi fa è stato detto loro che sarebbe rimasto profondamente disabile, costretto a letto e costretto a letto. Pertanto, la domanda qui è se ne valga la pena o no, è necessario trovare i soldi.
E. Kryukova:
Naturalmente vale la pena e necessario spiegarlo alle persone. Solleviamo la questione della riabilitazione dei bambini. Mi sembra che nel nostro paese la situazione sia migliore, la trattano in modo più responsabile e ci sono più opzioni sul mercato.
K. Lyadov:
Più enti di beneficenza che aiutano. Cioè, torniamo di nuovo al fatto che dopotutto questo è un evento finanziato da qualcuno, da qualche parte dallo Stato, da qualche parte dai filantropi, da qualche parte dai genitori.
Anche la riabilitazione pediatrica è molto diversificata. Ci sono bambini con paralisi cerebrale, questo è un argomento, complesso, comprensibile, sviluppato. Esistono alcuni schemi, programmi regionali e a Mosca esiste un eccellente centro per la riabilitazione dei bambini affetti da paralisi cerebrale. Lavoriamo molto con bambini e adulti da remoto, perché le persone restano ancora a casa, e noi le aiutiamo a usare Internet, usando le videocamere, i nostri istruttori guardano come lavorano a casa.
Proprio adesso è in corso esattamente lo stesso programma, il Dipartimento di Protezione Sociale porta nelle case dei bambini attrezzature per bambini disabili, di solito affetti da paralisi cerebrale. E, naturalmente, è molto importante che studino correttamente, in modo che i genitori capiscano cosa si può fare e cosa non si può fare. Cioè, questi programmi sono stati elaborati. Stiamo provando con la riabilitazione oncologica, ci sono pazienti ematologici, un ospedale, il Centro Dima Rogachev e sanatori, dove poi si trasferiscono questi bambini e dove cercano di prendersi cura di loro e di riprendersi, da un lato.
D’altro canto, prestiamo pochissima attenzione alla prevenzione degli infortuni infantili e al recupero dei bambini dopo gli infortuni. Lo abbiamo riscontrato spesso nella riabilitazione sportiva. Perché un bambino può cadere, può rompere qualcosa, ma il gruppo, la sezione va avanti molto velocemente, cioè quando è arrivato lì tre mesi dopo, era già così indietro che non erano più coinvolti in lui. Non è nemmeno che non promette più, è solo che stanno già lanciando la palla nel canestro, e lui è ancora nella fase in cui la stava semplicemente facendo rotolare sul pavimento. E cerchiamo di aiutare questi bambini, lavoriamo con loro, portandoli allo stesso livello di preparazione dei bambini che non hanno subito traumi. Questo è un argomento a parte della riabilitazione sportiva, perché dobbiamo portare un atleta o un bambino, indipendentemente da chi vuole praticare sport, al livello di preparazione sportiva per eventi sportivi. Anche questo è un argomento a parte, è molto importante per i bambini, i bambini sono così vulnerabili, sono così preoccupati quando poi arrivano in sezione e si ritrovano senza lavoro, che studiamo anche, e questo è un argomento interessante e gratificante .
Scoliosi, difetti cardiaci, guarigione da difetti cardiaci, guarigione da un intervento di cardiochirurgia, tanti problemi. Ma qui per fortuna le fondazioni aiutano, noi facciamo tanto, lavoriamo tanto con le fondazioni, soprattutto con pazienti neurologici, ma anche con pazienti cardiologici.
Prestiamo pochissima attenzione alla prevenzione degli infortuni infantili e al recupero dei bambini dopo gli infortuni
E. Kryukova:
Lato consumatore è meglio rivolgersi a centri altamente specializzati? Per quanto riguarda la riabilitazione degli adulti, lo sport, la riabilitazione dei bambini, la paralisi cerebrale e così via. Oppure esistono centri che combinano perfettamente tutto quanto sopra?
K. Lyadov:
Sapete, quelli che si combinano non sono nemmeno 10, ce ne sono cinque nel Paese, e tutti li conoscono, ci conosciamo tutti. I pazienti passano da noi ai colleghi, dai colleghi a noi. 4-5-6 centri, e questa non è solo Mosca, è anche Ekaterinburg, il centro del professor Belkin. Ma ancora una volta Ekaterinburg è il centro del professor Belkin, e non stiamo più parlando di centri specializzati, perché nonostante la presenza di dipartimenti negli ospedali regionali e regionali, questi non sono centri specializzati. Devi comunque scegliere un centro che si occupi, ad esempio, del recupero dopo un intervento chirurgico alla colonna vertebrale, se è tutto ciò che fanno e lo fanno con successo, allora puoi tranquillamente andarci;
E. Kryukova:
Il tuo problema, in altre parole.
K. Lyadov:
Sì, questo è il tuo problema. Ma non è necessario andarci con un problema urologico o con il problema del recupero dopo un intervento ginecologico, questo è il compito dei nostri centri multidisciplinari.
E. Kryukova:
E preferibilmente dovrebbe esserci un team multidisciplinare.
K. Lyadov:
Multidisciplinare e non ci sono molti centri di questo tipo.
E. Kryukova:
Grazie mille per la meravigliosa trasmissione. L'ospite era Konstantin Lyadov, chirurgo, oncologo, dottore in scienze mediche, professore, accademico dell'Accademia delle scienze russa.
K. Lyadov:
E. Kryukova:
Abbiamo parlato di riabilitazione, grazie, sii in salute, arrivederci.
K. Lyadov:


















